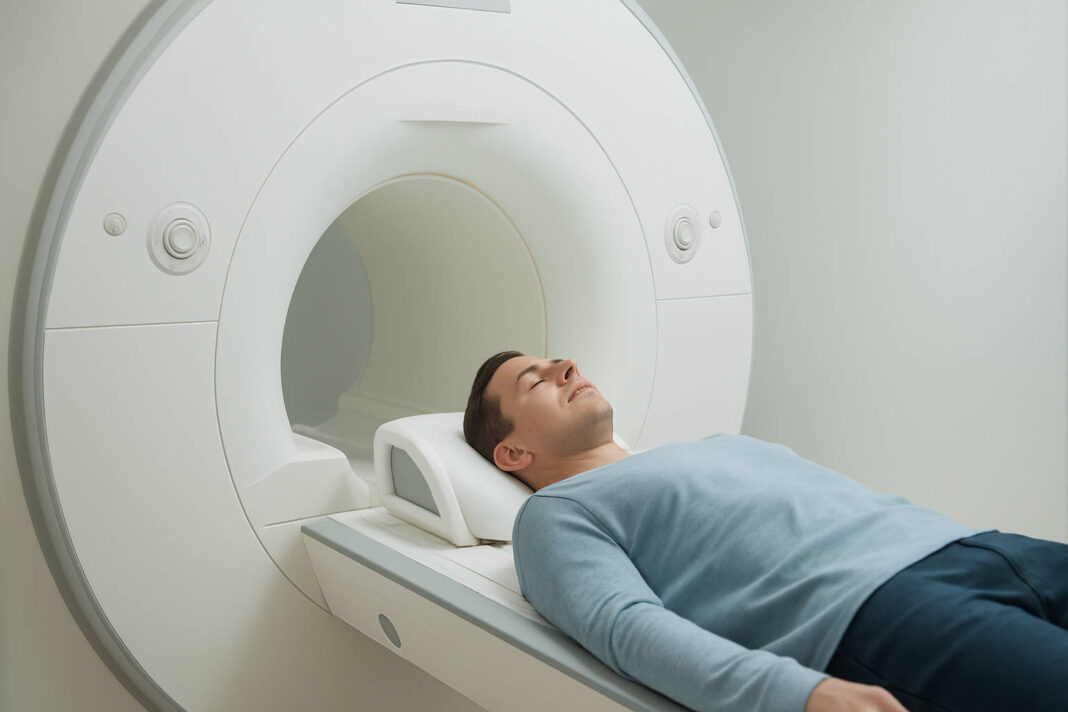
Rezonans magnetyczny głowy to jedna z najnowocześniejszych i najbardziej precyzyjnych metod diagnostycznych w neurologii. To badanie pozwala lekarzom zajrzeć do wnętrza mózgu bez konieczności wykonywania jakichkolwiek nacięć czy narażania pacjenta na promieniowanie jonizujące. Dzięki wykorzystaniu silnego pola magnetycznego i fal radiowych można uzyskać szczegółowe obrazy wszystkich struktur mózgu.
Ciekawostka: Pierwsze badanie MRI u człowieka przeprowadzono w 1977 roku i trwało aż 5 godzin. Dzisiaj standardowe badanie głowy zajmuje zaledwie 20-30 minut.
Spis treści
Jak działa rezonans magnetyczny?
Podstawą działania rezonansu magnetycznego są właściwości magnetyczne atomów wodoru obecnych w wodzie, która stanowi około 75% masy mózgu. Gdy pacjent znajduje się w silnym polu magnetycznym aparatu MR, wszystkie protony w jego ciele ustawiają się w tym samym kierunku, jak igły kompasu.
Następnie urządzenie wysyła impulsy fal radiowych, które „wybijają” protony z ich uporządkowanego ułożenia. Gdy impulsy się kończą, protony wracają do pierwotnego stanu, oddając przy tym energię. Specjalne czujniki rejestrują te sygnały, a komputer przetwarza je na szczegółowe obrazy przekrojów mózgu.
Kiedy lekarz zleca rezonans magnetyczny głowy?
Rezonans magnetyczny głowy nie jest badaniem pierwszego rzutu – zazwyczaj poprzedzają go inne, prostsze badania diagnostyczne. Lekarz kieruje na MR głowy, gdy:
Główne wskazania neurologiczne:
- Uporczywe bóle głowy, których przyczyny nie udało się ustalić innymi metodami
- Podejrzenie udaru mózgu (szczególnie w fazie wczesnej)
- Napady drgawkowe lub padaczka o niejasnym pochodzeniu
- Nagłe zaburzenia pamięci, koncentracji lub innych funkcji poznawczych
- Zawroty głowy połączone z innymi objawami neurologicznymi
- Osłabienie kończyn lub zaburzenia czucia
Podejrzenie chorób poważnych:
- Możliwość obecności guza mózgu (pierwotnego lub przerzutów)
- Podejrzenie chorób demielinizacyjnych, takich jak stwardnienie rozsiane
- Diagnostyka chorób neurodegeneracyjnych (Alzheimer, Parkinson)
- Kontrola po przebytym urazie głowy z powikłaniami
Choroby naczyniowe mózgu:
- Podejrzenie tętniaka mózgowego
- Malformacje naczyniowe
- Ocena drożności głównych naczyń mózgowych
| Typ problemu | Przykładowe objawy | Co może wykryć MR |
|---|---|---|
| Udar mózgu | Nagłe osłabienie, problemy z mową | Obszary niedokrwienia, krwotoki |
| Guz mózgu | Postępujące bóle głowy, wymiotyy | Zmasy nowotworowe, przerzuty |
| Stwardnienie rozsiane | Zaburzenia wzroku, drętwienia | Ogniska demielinizacyjne |
| Choroba Alzheimera | Problemy z pamięcią | Zanik kory mózgowej |
Przeciwwskazania – kto nie może wykonać badania?
Bezwzględne przeciwwskazania dotyczą głównie obecności metalowych implantów, które mogą być niebezpieczne w silnym polu magnetycznym:
- Niektóre typy rozruszników serca (starsze modele)
- Metalowe klipsy na tętniakach mózgowych
- Implanty ślimakowe
- Metalowe odłamki w oku lub mózgu
- Niektóre zastawki serca
Względne przeciwwskazania nie wykluczają całkowicie badania, ale wymagają szczególnej ostrożności:
- Ciąża w pierwszym trymestrze
- Klaustrofobia (strach przed zamkniętymi przestrzeniami)
- Niewydolność nerek (przy planowanym podaniu kontrastu)
- Niektóre implanty dentystyczne
- Tatuaże wykonane z użyciem metalicznych pigmentów
Jak przygotować się do badania?
Przygotowanie zależy od tego, czy badanie będzie wykonywane z kontrastem, czy bez niego.
Badanie bez kontrastu:
- Nie trzeba być na czczo
- Można normalnie jeść i pić
- Należy zdjąć wszystkie metalowe przedmioty (biżuterię, piercing, okulary)
- Warto założyć wygodną odzież bez metalowych elementów
Badanie z kontrastem gadolinowym:
- Konieczne pozostanie na czczo przez minimum 6 godzin przed badaniem
- Można pić wodę
- Wcześniej trzeba wykonać badanie kreatyniny (ocena funkcji nerek)
- Poinformowanie o przyjmowanych lekach i alergiach
Dzieci często wymagają specjalnego przygotowania – w przypadku najmłodszych pacjentów może być konieczne podanie leków uspokajających lub nawet krótkiej narkozy, aby zapewnić bezruch podczas badania.
Przebieg badania krok po kroku
Rejestracja i przygotowanie (10-15 minut):
- Wypełnienie kwestionariusza bezpieczeństwa
- Rozmowa z technikiem o przebiegu badania
- Założenie wenflon (jeśli planowany jest kontrast)
- Przebieranie w szpitalny strój
Samo badanie (20-45 minut): Pacjent kładzie się na ruchomym stole, który wsuwa się do tunelu aparatu MR. Głowa jest stabilizowana specjalną cewką, która poprawia jakość obrazów. Podczas badania aparat wydaje charakterystyczne, głośne dźwięki – to normalne zjawisko związane z pracą gradientów magnetycznych.
Bardzo ważne jest zachowanie całkowitego bezruchu – nawet niewielkie poruszenie może sprawić, że obrazy będą nieostre i badanie trzeba będzie powtórzyć.
Personel ma stały kontakt z pacjentem przez domofon i kamerę. W każdej chwili można przerwać badanie, jeśli pacjent źle się poczuje.
Rodzaje sekwencji obrazowania
Podczas jednego badania wykonuje się kilka różnych „sekwencji” – czyli sposobów obrazowania, które pokazują różne aspekty tkanek:
T1 – dobrze pokazuje anatomię mózgu, rozróżnia istotę szarą od białej T2 – wykazuje patologie, obrzęk, zmiany zapalne FLAIR – eliminuje sygnał od płynu, lepiej widać zmiany w istocie białej DWI – wykrywa świeże udary już w pierwszych minutach po wystąpieniu
Co oznaczają najczęstsze sformułowania w opisie?
Lekarze radiolodzy używają specyficznego języka medycznego. Oto wyjaśnienie najczęstszych terminów:
„Zmiana ogniskowa” – może oznaczać torbiel, guz, bliznę lub inną lokalną zmianę „Leukoarajoza” – drobne zmiany naczyniowe, często związane z wiekiem „Glioza” – tkanka bliznowata powstała po uszkodzeniu komórek nerwowych
„Poszerzony układ komorowy” – zwiększone przestrzenie płynowe w mózgu „Zanik kory mózgowej” – zmniejszenie objętości tkanki mózgowej „Zmiany demielinizacyjne” – obszary uszkodzenia osłonek komórek nerwowych
Pamiętaj: tylko lekarz może właściwie zinterpretować wynik badania w kontekście objawów klinicznych.
Bezpieczeństwo badania
Rezonans magnetyczny jest jedną z najbezpieczniejszych metod diagnostycznych. Nie wykorzystuje promieniowania jonizującego, więc można je powtarzać bez ograniczeń czasowych.
Najczęstsze problemy to:
- Klaustrofobia (dotyczy około 5-10% pacjentów)
- Bardzo rzadko – reakcje alergiczne na kontrast gadolinowy
- Możliwość przemieszczenia metalowych przedmiotów w organizmie
W przypadku ciąży badanie można wykonać od drugiego trymestru, gdy jest to niezbędne dla zdrowia matki lub dziecka.
Alternatywne metody badania
Gdy rezonans magnetyczny nie jest dostępny lub przeciwwskazany, lekarz może zlecić:
Tomografię komputerową (TK) – szybsza, ale wykorzystuje promieniowanie rentgenowskie USG Doppler naczyń szyjnych – ocenia przepływ krwi w tętnicach EEG – bada aktywność elektryczną mózgu (przy podejrzeniu padaczki)
Dostępność i koszty
W ramach NFZ rezonans magnetyczny głowy jest refundowany przy określonych wskazaniach medycznych. Czas oczekiwania może wynosić od kilku tygodni do kilku miesięcy, w zależności od regionu i pilności przypadku.
Prywatnie koszt badania waha się od 400 do 800 zł, w zależności od:
- Lokalizacji placówki
- Typu aparatu (mocniejsze magnesy = wyższa cena)
- Konieczności podania kontrastu
- Dodatkowych sekwencji specjalistycznych
Wyniki i dalsze postępowanie
Opis badania jest zazwyczaj gotowy w ciągu 24-48 godzin. Zawiera szczegółową analizę wszystkich struktur mózgu i wykrytych nieprawidłowości.
Z wynikami należy udać się do lekarza, który zlecił badanie. To on podejmie decyzję o dalszym postępowaniu – czy potrzebne są dodatkowe badania, konsultacje specjalistyczne lub leczenie.
Pamiętaj: brak zmian patologicznych w MR nie zawsze oznacza, że nie ma problemu zdrowotnego – niektóre schorzenia neurologiczne nie dają się wykryć w obrazowaniu, a diagnoza opiera się na objawach klinicznych.
Podsumowanie
Rezonans magnetyczny głowy to złoty standard w diagnostyce schorzeń neurologicznych. Jest bezpieczny, nieinwazyjny i niezwykle dokładny. Choć może budzić niepokój z powodu hałasu i zamkniętej przestrzeni, korzyści diagnostyczne zdecydowanie przewyższają niewielkie niedogodności związane z badaniem.
Kluczowe jest właściwe przygotowanie się do badania i współpraca z personelem medycznym. Pamiętaj, że ostateczna interpretacja wyniku zawsze należy do lekarza prowadzącego.
Przypisy i źródła:
- Pooley RA. AAPM/RSNA physics tutorial for residents: fundamental physics of MR imaging. RadioGraphics. 2005;25(4):1087-99.
- Szczurowska A, Szurowska E. Rezonans magnetyczny w diagnostyce chorób ośrodkowego układu nerwowego. Via Medica, Gdańsk 2018.
- American College of Radiology. ACR Manual on Contrast Media. Version 10.3. 2018.
- Narodowy Fundusz Zdrowia. Zarządzenie Nr 110/2019/DSOZ w sprawie określenia warunków zawierania i realizacji umów w rodzaju leczenie szpitalne.
- European Society of Radiology. Contrast agent safety. Insights Imaging. 2018;9(1):1-14.
- International Commission on Non-Ionizing Radiation Protection. Guidelines on limits of exposure to static magnetic fields. Health Phys. 2009;96(4):504-14.