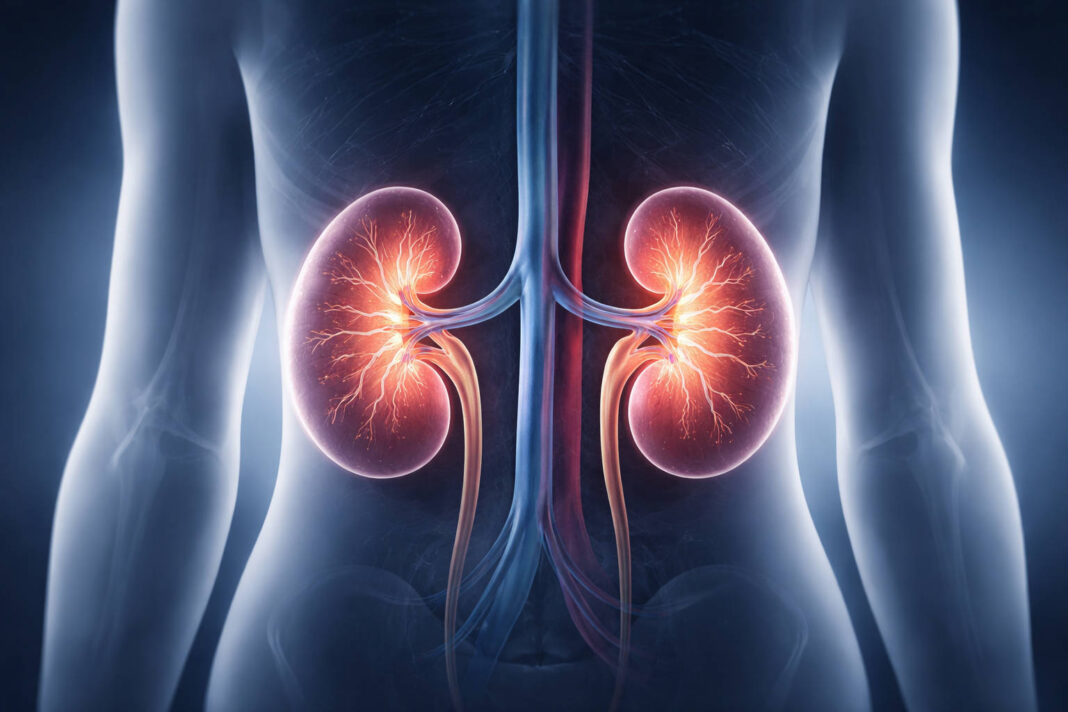
Cukrzyca to nie tylko problem ze zbyt wysokim poziomem glukozy we krwi. To choroba, która może powoli i niepostrzeżenie niszczyć nasze nerki, prowadząc do ich nieodwracalnego uszkodzenia. Nefropatia cukrzycowa rozwija się latami, często bez żadnych objawów ostrzegawczych, dlatego regularne badania i świadoma profilaktyka to jedyna skuteczna obrona przed tym poważnym powikłaniem.
Najważniejsze informacje w skrócie:
- Nefropatia cukrzycowa dotyka 20-40% osób z cukrzycą i stanowi główną przyczynę przewlekłej niewydolności nerek wymagającej dializoterapii w krajach rozwiniętych.
- Wczesne stadium choroby można odwrócić – kluczowa jest szybka diagnoza, utrzymywanie HbA1c w zakresie 6,5-7,5% oraz kontrola ciśnienia krwi poniżej 130/80 mmHg.
- Choroba przebiega bezobjawowo przez wiele lat – dlatego każda osoba z cukrzycą powinna wykonywać badanie albuminy w moczu oraz eGFR co najmniej raz w roku.
Spis treści
Czym jest nefropatia cukrzycowa?
Nefropatia cukrzycowa to uszkodzenie nerek wywołane przez długotrwale utrzymujący się wysoki poziom glukozy we krwi. Termin ten obejmuje zarówno zmiany bezpośrednio spowodowane przez cukrzycę, jak i uszkodzenia wynikające z towarzyszących problemów, takich jak nadciśnienie tętnicze.
Co istotne, nie każde uszkodzenie nerek u osoby z cukrzycą jest nefropatią cukrzycową. Czasem przyczyny leżą gdzie indziej – w chorobach autoimmunologicznych, infekcjach czy problemach z układem moczowym. Dlatego tak ważna jest dokładna diagnostyka prowadzona przez diabetologa we współpracy z nefrologiem.
Choroba rozwija się stopniowo, zwykle po kilku latach trwania cukrzycy. U osób z cukrzycą typu 1 pierwsze objawy mogą pojawić się po 5-10 latach od rozpoznania, natomiast przy cukrzycy typu 2 uszkodzenie nerek może być już obecne w momencie diagnozy – często cukrzyca tego typu pozostaje nierozpoznana przez lata.
Jak działają zdrowe nerki?
Aby zrozumieć, jak cukrzyca niszczy nerki, trzeba najpierw poznać ich niezwykłą konstrukcję. Każda nerka zawiera około miliona mikroskopijnych jednostek filtrujących zwanych nefronami. W sercu każdego nefronu znajduje się ciałko nerkowe – kłębek drobniutkich naczyń krwionośnych oplatających się jak skomplikowana sieć.
Przez tę sieć przepływa cała nasza krew – około 180 litrów dziennie! Ściany naczyń działają jak niezwykle precyzyjny filtr: przepuszczają małe cząsteczki (sole mineralne, mocznik, toksyny), ale zatrzymują większe substancje, zwłaszcza białka i krwinki. Te niepotrzebne substancje trafiają do moczu, a oczyszczona krew wraca do obiegu.
Nerki to jednak znacznie więcej niż tylko filtr. Regulują równowagę wodno-elektrolitową, kontrolują ciśnienie krwi poprzez wydzielanie reniny, produkują erytropoetynę pobudzającą tworzenie czerwonych krwinek oraz aktywują witaminę D niezbędną dla kości. Kiedy dochodzi do uszkodzenia nerek przez cukrzycę, wszystkie te funkcje stopniowo się pogarszają.
Mechanizmy niszczenia nerek przez cukrzycę
Uszkodzenie drobnych naczyń krwionośnych
Wysoki poziom glukozy we krwi działa jak powolna trucizna dla delikatnych ścian naczyń włosowatych w nerkach. Hiperglikemia uruchamia kaskadę destrukcyjnych procesów biochemicznych, które prowadzą do charakterystycznych zmian strukturalnych.
Pierwszym problemem jest glikacja – proces, w którym glukoza przyczepia się do białek tworzących ściany naczyń. Powstają tak zwane produkty zaawansowanej glikacji (AGEs), które gromadzą się w tkankach i wywołują stan zapalny oraz stres oksydacyjny. To jak rdza, która powoli niszczy konstrukcję naczynia od środka.
W efekcie błona podstawna kłębuszków nerkowych – cienka warstwa oddzielająca krew od przestrzeni, gdzie zbiera się przesącz – zaczyna się pogrubiać. Jednocześnie powstają w niej mikroskopijne dziury, przez które przedostają się białka, szczególnie albumina. Normalnie albumina jest zbyt duża, by przejść przez zdrowy filtr nerkowy, ale uszkodzona bariera przepuszcza ją do moczu.
Nadciśnienie wewnątrzkłębuszkowe i hiperfiltracja
Paradoksalnie, w początkowej fazie nefropatii cukrzycowej nerki pracują na wyższych obrotach. Dochodzi do hiperfiltracji – zwiększonego przepływu krwi przez kłębuszki i przyspieszenia filtracji. Brzmi to jak dobra wiadomość, ale w rzeczywistości to mechanizm kompensacyjny, który tylko pogłębia problem.
Zwiększone ciśnienie wewnątrz kłębuszków mechanicznie uszkadza delikatne struktury filtracyjne. To trochę jak forsowanie starego silnika – może przez jakiś czas działać wydajniej, ale szybciej się zużyje. Układ renina-angiotensyna-aldosteron, który normalnie reguluje ciśnienie krwi, w cukrzycy działa nieprawidłowo, dodatkowo podwyższając ciśnienie w nerkach.
Z czasem uszkodzone kłębuszki ulegają bliznowaceniu i przestają działać. Pozostałe muszą pracować jeszcze ciężej, co przyspiesza ich degradację. To błędne koło prowadzi do stopniowej, nieodwracalnej utraty funkcji nerek.
Zaburzenia metaboliczne i stan zapalny
Cukrzyca rzadko przychodzi sama. Często towarzyszy jej insulinooporność, dyslipidemia (zaburzenia gospodarki lipidowej) i otyłość – składniki zespołu metabolicznego. Każdy z tych czynników dodatkowo obciąża nerki.
Podwyższony poziom cholesterolu i trójglicerydów nasila uszkodzenie naczyń, a odkładające się w nich lipidy przyspieszają miażdżycę. Przewlekły stan zapalny, charakterystyczny dla otyłości, dodatkowo stymuluje procesy destrukcyjne w nerkach. Insulinooporność zaburza metabolizm komórek nerkowych, zmniejszając ich zdolność do regeneracji.
Pięć etapów niszczenia nerek
Nefropatia cukrzycowa nie pojawia się z dnia na dzień. Rozwija się przez lata, przechodząc przez kolejne stadia, które można śledzić za pomocą dwóch kluczowych parametrów: współczynnika filtracji kłębuszkowej (GFR) oraz poziomu albuminy w moczu.
| Stadium | GFR (ml/min/1,73m²) | Charakterystyka | Czy można odwrócić? |
|---|---|---|---|
| 1 | ≥90 | Prawidłowa lub zwiększona filtracja z mikroalbuminurią | Tak, przy odpowiednim leczeniu |
| 2 | 60-89 | Łagodne upośledzenie funkcji nerek | Często tak |
| 3a | 45-59 | Umiarkowane upośledzenie | Możliwe spowolnienie |
| 3b | 30-44 | Umiarkowane do ciężkiego | Tylko spowolnienie postępu |
| 4 | 15-29 | Ciężkie upośledzenie | Nie, wymaga przygotowania do dializoterapii |
| 5 | <15 | Schyłkowa niewydolność nerek | Nie, konieczna dializa lub przeszczep |
Stadium 1 i 2 często przebiegają bezobjawowo. W fazie hiperfiltracji nerki mogą nawet wydawać się pracować lepiej niż normalnie. Jedynym sygnałem ostrzegawczym jest obecność mikroalbuminurii – wydalanie 30-300 mg albuminy na dobę. To stadium, w którym konsekwentne leczenie i kontrola glikemii mogą faktycznie odwrócić zmiany.
Stadium 3 to punkt przełomowy. Pojawiają się pierwsze symptomy: dyskretne obrzęki, pogorszenie kontroli ciśnienia krwi, łatwiejsze męczenie się. Makroalbuminuria (powyżej 300 mg/dobę) sygnalizuje poważniejsze uszkodzenie. Od tego momentu leczenie skupia się na spowolnieniu postępu choroby, nie na jej cofnięciu.
Stadium 4 i 5 to zaawansowana niewydolność nerek. Organizm gromadzi toksyny, pojawiają się nudności, wymioty, świąd skóry, zaburzenia snu i koncentracji. Pacjenci w stadium 5 potrzebują dializoterapii lub przeszczepu nerki, by przeżyć.
„Około 42% osób z cukrzycą typu 2 w Niemczech ma upośledzoną czynność nerek, co czyni nefropatię cukrzycową jedną z najczęstszych chorób wtórnych związanych z cukrzycą” – wynika z Niemieckiego Raportu Zdrowia Diabetologicznego z 2019 roku.
Objawy, które powinny zaniepokoić
Nefropatia cukrzycowa zasłużenie nosi miano „cichego zabójcy”. Przez wiele lat nie daje żadnych sygnałów alarmowych. Najczęściej wykrywana jest przypadkowo podczas rutynowych badań, dlatego tak ważne są coroczne kontrole.
Kiedy w końcu pojawiają się objawy, często oznacza to już zaawansowane stadium choroby. Obrzęki to najczęstszy i najbardziej charakterystyczny objaw – stopy, kostki i nogi puchną, szczególnie pod koniec dnia. Rano może pojawić się obrzęk wokół oczu. Dzieje się tak dlatego, że uszkodzone nerki nie radzą sobie z regulacją gospodarki wodno-elektrolitowej.
Pieniący się mocz to kolejny sygnał ostrzegawczy – to efekt obecności dużej ilości białka w moczu. Mogą pojawić się również niespecyficzne objawy jak przewlekłe zmęczenie (nerki nie produkują wystarczającej ilości erytropoetyny), utrata apetytu, nudności, skurcze mięśni, problemy ze snem, świąd skóry oraz trudności z koncentracją.
Warto pamiętać, że zaawansowana nefropatia cukrzycowa może paradoksalnie ułatwić kontrolę glikemii – insulina jest rozkładana głównie w nerkach, więc przy ich niewydolności pozostaje dłużej w organizmie. To może prowadzić do częstszych hipoglikemii, co wymaga dostosowania leczenia.
Diagnostyka – wykryć zanim będzie za późno
Badanie albuminy w moczu
Zwiększone wydalanie albuminy to najwcześniejszy wykrywalny objaw uszkodzenia nerek przez cukrzycę. Albuminuria może jednak mieć różne przyczyny – od infekcji dróg moczowych, przez intensywny wysiłek fizyczny, gorączkę, aż po choroby serca. Dlatego stosuje się zasadę „2 z 3″: podwyższony poziom albuminy musi pojawić się w dwóch z trzech kolejnych pomiarów, by potwierdzić rozpoznanie.
Najdokładniejszym badaniem jest pomiar współczynnika albumina-kreatynina (UACR) w pierwszym porannym moczu. Wartość 30 mg albuminy na gram kreatyniny lub więcej w dwóch pomiarach wykonanych w odstępie trzech miesięcy wskazuje na wysokie prawdopodobieństwo nefropatii cukrzycowej.
Ocena funkcji nerek – eGFR
Drugim kluczowym parametrem jest szacowany współczynnik filtracji kłębuszkowej (eGFR). Oblicza się go na podstawie poziomu kreatyniny we krwi, uwzględniając wiek, płeć i masę ciała pacjenta. To szybka i wiarygodna metoda oceny wydajności nerek.
Kreatynina to produkt rozpadu mięśni, który w normalnych warunkach jest w całości wydalany przez nerki. Gdy nerki przestają prawidłowo działać, kreatynina gromadzi się we krwi, a eGFR spada. Warto jednak pamiętać, że u wszystkich ludzi – z cukrzycą i bez niej – współczynnik filtracji nerek naturalnie zmniejsza się z wiekiem.
Kiedy i jak często badać nerki?
Osoby z cukrzycą typu 1 powinny rozpocząć regularne badania przesiewowe po pięciu latach od rozpoznania choroby. Osoby z cukrzycą typu 2 – już od momentu postawienia diagnozy, ponieważ choroba mogła rozwijać się bezobjawowo przez lata przed wykryciem.
Minimalna częstotliwość badań to raz w roku, ale przy wykrytych nieprawidłowościach lub dodatkowych czynnikach ryzyka lekarz może zalecić częstsze kontrole – nawet co trzy miesiące. W skład standardowego panelu badań powinny wchodzić: UACR, eGFR, morfologia krwi oraz pomiar ciśnienia tętniczego.
Czynniki ryzyka – kto jest szczególnie zagrożony?
Niektóre czynniki ryzyka nefropatii cukrzycowej możemy kontrolować, inne niestety nie. Znajomość tych czynników pozwala ocenić własne ryzyko i podjąć odpowiednie działania profilaktyczne.
Czynniki, na które mamy wpływ:
Długotrwale wysoki poziom glukozy we krwi to najważniejszy modyfikowalny czynnik ryzyka. Każdy procent HbA1c powyżej normy zwiększa prawdopodobieństwo uszkodzenia nerek. Nadciśnienie tętnicze działa synergistycznie z hiperglikemią – razem tworzą szczególnie niebezpieczne połączenie dla nerek. Palenie tytoniu, nawet umiarkowane, podwaja szybkość postępu uszkodzenia nerek. Otyłość, szczególnie otyłość brzuszna, nasila insulinooporność i stan zapalny. Dieta bogata w białko zwierzęce oraz sól dodatkowo obciąża już osłabione nerki. Dyslipidemia – podwyższony cholesterol i trójglicerydy – przyspiesza miażdżycę naczyń nerkowych.
Czynniki, na które nie mamy wpływu:
Podeszły wiek zwiększa ryzyko, choć sam w sobie nie powoduje nefropatii. Czas trwania cukrzycy ma kluczowe znaczenie – im dłużej chorujemy, tym większe prawdopodobieństwo powikłań. Wczesny wiek zachorowania (przed 20. rokiem życia) wiąże się z wyższym ryzykiem. Predyspozycje genetyczne odgrywają istotną rolę – jeśli w rodzinie występowały przypadki nadciśnienia lub chorób nerek, ryzyko jest większe. Jednoczesna obecność retinopatii cukrzycowej (uszkodzenia siatkówki) sugeruje, że choroba już wpływa na małe naczynia krwionośne w całym organizmie. Wreszcie, pochodzenie etniczne ma znaczenie – osoby rasy czarnej, pochodzenia latynoskiego i azjatyckiego są bardziej narażone na nefropatię cukrzycową.
Jak chronić nerki – praktyczny przewodnik profilaktyki
Kontrola glikemii – fundament ochrony
Utrzymywanie HbA1c w przedziale 6,5-7,5% (48-58 mmol/mol) może zmniejszyć ryzyko rozwoju nefropatii nawet o 50%. To wymaga systematyczności: regularnych pomiarów glikemii, przestrzegania zaleceń dietetycznych, przyjmowania leków zgodnie z zaleceniem oraz regularnych wizyt u diabetologa.
Długoterminowe badania jednoznacznie pokazują: każdy rok dobrej kontroli glikemii to inwestycja w zdrowie nerek na przyszłość. Nawet jeśli uszkodzenie już wystąpiło, optymalizacja leczenia cukrzycy może znacząco spowolnić postęp choroby.
Ciśnienie krwi pod kontrolą
Docelowe wartości ciśnienia krwi u osób z cukrzycą to 130/80 mmHg lub niżej, ale nie mniej niż 120/70 mmHg. U osób powyżej 65. roku życia zaleca się utrzymywanie ciśnienia skurczowego w przedziale 130-140 mmHg.
Kluczowe znaczenie mają inhibitory enzymu konwertującego angiotensynę (ACE) oraz antagoniści receptora angiotensyny II (sartany, ARB). Te leki nie tylko obniżają ciśnienie systemowe, ale również bezpośrednio chronią nerki, zmniejszając ciśnienie wewnątrzkłębuszkowe. Nawet jeśli ciśnienie krwi jest prawidłowe, lekarz może rozważyć ich zastosowanie ze względu na właściwości nefroprotekcyjne.
Styl życia przyjazny nerkom
Dieta powinna być zbilansowana, bogata w warzywa, owoce i błonnik, a uboga w sól (poniżej 5 g dziennie) i przetworzoną żywność. Spożycie białka warto ograniczyć do 0,8 g na kilogram masy ciała dziennie – to około 55-65 g dla przeciętnej osoby. Nadmiar białka, szczególnie zwierzęcego, obciąża nerki.
Regularna aktywność fizyczna – minimum 150 minut umiarkowanego wysiłku tygodniowo – poprawia kontrolę glikemii, pomaga utrzymać prawidłową masę ciała i obniża ciśnienie krwi. Nie muszą to być intensywne treningi; wystarczy szybki spacer, jazda na rowerze czy pływanie.
Rzucenie palenia to jedna z najważniejszych decyzji, jaką może podjąć osoba z cukrzycą. Palenie nie tylko podwaja ryzyko nefropatii, ale również zwiększa śmiertelność z przyczyn sercowo-naczyniowych. Alkohol należy ograniczyć do minimum – maksymalnie jeden drink dziennie dla kobiet i dwa dla mężczyzn, choć najlepiej zrezygnować całkowicie.
Nowoczesne leczenie nefropatii cukrzycowej
Przełom w farmakoterapii
Ostatnie lata przyniosły rewolucję w leczeniu nefropatii cukrzycowej dzięki dwóm grupom leków, które wykazują bezpośrednie właściwości ochronne dla nerek.
Inhibitory SGLT-2 (gliflozyny) to leki, które działają poprzez zwiększenie wydalania glukozy z moczem. Badania kliniczne na dużą skalę wykazały, że zmniejszają one ryzyko progresji choroby nerek o 30-40%, niezależnie od obniżenia poziomu glukozy. Mechanizm ich działania jest fascynujący: obniżają ciśnienie wewnątrzkłębuszkowe, zmniejszają hiperfiltrację i wykazują działanie przeciwzapalne. Ich stosowanie zaleca się u większości pacjentów z cukrzycą typu 2 i przewlekłą chorobą nerek, jeśli nie ma przeciwwskazań.
Agoniści receptora GLP-1 to inna grupa leków wykazująca działanie nefroprotekcyjne. Oprócz poprawy kontroli glikemii i wspierania redukcji masy ciała, chronią naczynia krwionośne i zmniejszają stan zapalny. Niektóre z tych leków można stosować w formie zastrzyków raz w tygodniu, co ułatwia terapię.
Leczenie w zaawansowanych stadiach
Od stadium 3 choroby nerek (GFR poniżej 60 ml/min) konieczna jest współpraca z nefrologiem. Wiele leków przeciwcukrzycowych wymaga wtedy dostosowania dawki lub całkowitego odstawienia. W stadium 3 stosowanie doustnych leków przeciwcukrzycowych wymaga ścisłego monitorowania funkcji nerek. Poniżej GFR 30 ml/min większość tabletek przeciwcukrzycowych nie może być już używana – wtedy główną opcją staje się insulinoterapia.
Trzeba również uważać na leki pozornie nieszkodliwe: niesteroidowe leki przeciwzapalne (NLPZ) jak ibuprofen mogą dodatkowo uszkadzać nerki. Rentgenowskie środki kontrastowe używane podczas badań obrazowych również stanowią zagrożenie. Infekcje dróg moczowych wymagają szybkiego leczenia antybiotykami, by nie przyspieszyły uszkodzenia nerek.
Terapia nerkozastępcza
Kiedy nerki zawodzą całkowicie (stadium 5), pozostają dwie opcje: dializa lub przeszczep. Hemodializa to najczęstsza metoda – krew jest oczyszczana przez maszynę, zwykle trzy razy w tygodniu po 4-5 godzin. Dializa otrzewnowa wykorzystuje błonę otrzewnową jako naturalny filtr i może być wykonywana w domu.
Przeszczep nerki daje najlepszą jakość życia i rokowania. U osób z cukrzycą typu 1 możliwe jest jednoczesne przeszczepienie nerki i trzustki (lub wysp trzustkowych produkujących insulinę), co może wyleczyć zarówno niewydolność nerek, jak i cukrzycę. U osób z cukrzycą typu 2 zazwyczaj przeszczepiana jest tylko nerka.
Życie z nefropatią – aspekty praktyczne
Diagnoza nefropatii cukrzycowej zmienia życie, ale nie oznacza jego końca. Wymaga dostosowania, systematyczności i akceptacji pewnych ograniczeń.
Dieta musi być dostosowana do stadium choroby. W początkowych etapach wystarczy ograniczenie soli i białka. W zaawansowanych stadiach może być konieczne monitorowanie spożycia potasu i fosforu, ponieważ nerki nie radzą sobie z ich wydalaniem. Warto skonsultować się z dietetykiem specjalizującym się w chorobach nerek.
Leki – ich lista może być długa: przeciwcukrzycowe, przeciwnadciśnieniowe, statyny, suplementy żelaza przy niedokrwistości, wiążące fosforany przy zaawansowanej niewydolności. Kluczowa jest systematyczność i unikanie samowolnego stosowania leków dostępnych bez recepty, które mogą uszkadzać nerki.
Kontrole medyczne stają się częstsze. Oprócz regularnych wizyt u diabetologa i nefrologa, konieczne są badania okulistyczne (retinopatia często współwystępuje z nefropatią) oraz kardiologiczne (choroby serca to główna przyczyna zgonów u osób z przewlekłą chorobą nerek).
Wsparcie psychologiczne jest często niedoceniane, a przecież radzenie sobie z przewlekłą chorobą, perspektywą dializy czy koniecznością codziennego przyjmowania wielu leków może być przytłaczające. Nie warto się z tym zmagać w samotności – warto poszukać grup wsparcia, skorzystać z pomocy psychologa lub psychoterapeuty.
Co przynosi przyszłość?
Nauka nie stoi w miejscu. Badacze pracują nad nowymi biomarkerami, które pozwoliłyby wykrywać uszkodzenie nerek jeszcze wcześniej niż albuminuria. Rozwijana jest medycyna personalizowana – leczenie dostosowane do indywidualnego profilu genetycznego pacjenta. Trwają badania nad nowymi lekami, które mogłyby nie tylko spowalniać, ale faktycznie regenerować uszkodzone nerki.
Technologia również wnosi swój wkład: systemy ciągłego monitorowania glikemii (CGM) i zautomatyzowane pompy insulinowe znacząco ułatwiają utrzymanie optymalnej kontroli cukrzycy. Telemedycyna umożliwia częstszy kontakt z lekarzem bez konieczności wyczerpujących wizyt w przychodni, co jest szczególnie ważne dla osób z zaawansowaną niewydolnością nerek.
Twoje nerki, Twoja odpowiedzialność
Nefropatia cukrzycowa nie jest wyrokiem – to wyzwanie, któremu można skutecznie stawić czoła. Kluczem jest świadomość, systematyczność i partnerstwo z zespołem medycznym. Każdy dzień dobrej kontroli glikemii i ciśnienia krwi to inwestycja w przyszłość bez dializy. Każde badanie przesiewowe to szansa na wczesne wykrycie zmian, gdy można je jeszcze zatrzymać lub odwrócić.
Jeśli masz cukrzycę i nie pamiętasz, kiedy ostatnio badałeś albuminę w moczu i eGFR – umów się na wizytę już dziś. Twoje nerki codziennie pracują dla Ciebie, przepuszczając i oczyszczając tysiące litrów krwi. Najwyższy czas zadbać o nie tak, jak na to zasługują. Bo w przypadku nefropatii cukrzycowej profilaktyka nie jest tylko lepsza od leczenia – często to jedyna skuteczna strategia.
Przypisy i źródła:
- American Diabetes Association. „Microvascular Complications and Foot Care: Standards of Medical Care in Diabetes – 2019.” Diabetes Care, 2019, 42: S124-S138.
- Drawz, P. et al. „Chronic kidney disease.” Annals of Internal Medicine, 2015, 162: ITC1-16.
- Merker, L. et al. „Nephropathie bei Diabetes.” Diabetologie, 2018, 13: S217-S220.
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). „Diabetic Kidney Disease.” https://www.niddk.nih.gov/
- Kidney Disease: Improving Global Outcomes (KDIGO). „Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease.” Kidney International, 2020, 98(4S): S1-S115.