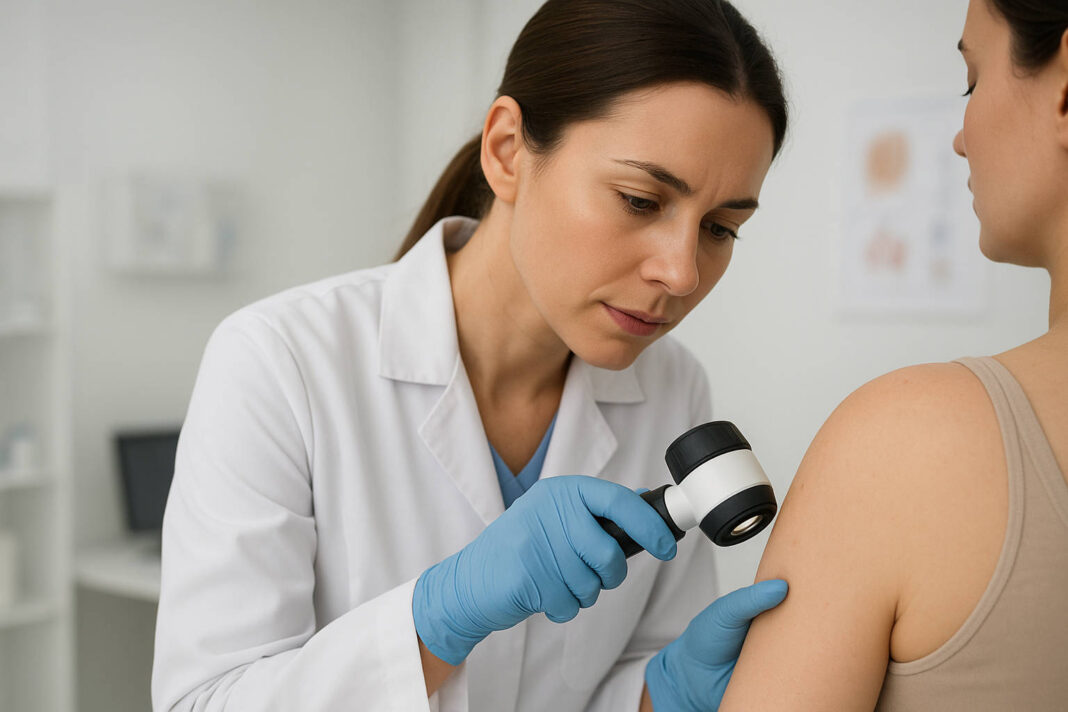
Guzek pod skórą, który pojawił się znikąd i stopniowo rośnie, budzi niepokój. Kaszak to jedna z najczęstszych łagodnych zmian skórnych, która dotyka przede wszystkim dorosłych między 30. a 50. rokiem życia. Choć w większości przypadków nie stanowi zagrożenia dla zdrowia, może powodować dyskomfort estetyczny i fizyczny, szczególnie gdy znajduje się w widocznych miejscach lub narażony jest na ciągłe otarcia.
Najważniejsze informacje o kaszakach:
- Czym jest: Kaszak (atheroma) to torbiel wypełniona sebum i martwymi komórkami naskórka, powstająca w wyniku zablokowania ujścia gruczołu łojowego lub mieszka włosowego
- Kiedy wymaga działania: Bezbolesny guzek zazwyczaj nie wymaga natychmiastowej interwencji, ale stan zapalny, szybki wzrost lub lokalizacja powodująca dyskomfort to sygnały do wizyty u dermatologa
- Jak się go pozbyć: Skuteczne usunięcie wymaga zabiegu medycznego – próby samodzielnego wyciskania prowadzą do infekcji, blizn i nawrotów
Spis treści
Kaszak – co to właściwie jest?
Kaszak, w terminologii medycznej nazywany torbielą naskórkową lub atheroma, to zamknięta struktura pod powierzchnią skóry. Powstaje, gdy ujście gruczołu łojowego lub kanał mieszka włosowego ulega zablokowaniu. W takim zamkniętym środowisku gromadzi się sebum (łój skórny) oraz złuszczone komórki naskórka, które tworzą charakterystyczną, półpłynną masę.
Zmiana otoczona jest torebką z tkanki łącznej, co sprawia, że ma wyraźne granice i daje się przesuwać pod skórą. To właśnie obecność tej torebki odróżnia kaszaka od zwykłego zaskórnika czy krosty – i jednocześnie sprawia, że bez jej całkowitego usunięcia zmiana ma tendencję do nawracania.
Jak rozpoznać kaszaka na skórze
Kaszak prezentuje się jako okrągły lub owalny guzek wyczuwalny pod skórą. Jego średnica waha się od kilku milimetrów do nawet 5-6 centymetrów w zaawansowanych przypadkach. W dotyku może być miękki, elastyczny lub nieco twardszy – zależy to od konsystencji zgromadzonej wewnątrz treści.
Charakterystyczną cechą jest centralny punkt – niewielka czarna kropka widoczna na powierzchni guzka. To nic innego jak zablokowane ujście mieszka włosowego. Kolor skóry nad kaszakiem zwykle nie zmienia się, chyba że dojdzie do stanu zapalnego – wtedy obserwuje się zaczerwienienie i obrzęk.
Ważna różnica: nienaruszony kaszak nie boli. Pojawienie się bólu, tkliwości przy dotyku czy wyciek treści to sygnały, że doszło do zakażenia bakteryjnego.
Dlaczego powstają kaszaki
Bezpośrednią przyczyną jest zablokowanie odpływu sebum z gruczołu łojowego. Ale co prowadzi do takiego zaczopowania?
Nadmierna produkcja sebum to pierwszy czynnik – gdy gruczoły łojowe pracują w nadgodzinach, gęsty łój łatwiej zatyka wąskie ujścia. Problem ten nasila się w okresie dojrzewania i u osób z cerą tłustą. Również zaburzenia hormonalne – w tym wahania poziomu androgenów – zwiększają aktywność gruczołów łojowych.
Predyspozycje genetyczne odgrywają niemałą rolę. Jeśli w rodzinie występowały przypadki kaszaków, prawdopodobieństwo ich pojawienia się u kolejnych pokoleń wzrasta. Istnieje też rzadkie schorzenie genetyczne zwane zespołem Gardnera, w którym mnogie kaszaki to jeden z objawów.
Do czynników ryzyka zalicza się również urazy skóry – nacięcia, zadrapania czy uszkodzenia mieszków włosowych podczas depilacji mogą zapoczątkować powstawanie torbieli. Nieodpowiednia higiena i stosowanie kosmetyków zatykających pory (komedogennych) dodatkowo zwiększają ryzyko.
„Badania wskazują, że kaszaki występują dwukrotnie częściej u mężczyzn niż u kobiet, a szczyt zachorowań przypada na czwartą dekadę życia. Szacuje się, że około 20% populacji dorosłej doświadczy co najmniej jednej torbieli naskórkowej w ciągu życia.”
Gdzie najczęściej pojawiają się kaszaki
Zmiany te lokalizują się wszędzie tam, gdzie znajdują się gruczoły łojowe – a więc praktycznie na całym ciele, z wyjątkiem dłoni i podeszew stóp. Istnieją jednak miejsca szczególnie podatne.
Skóra głowy i karku to najczęstsza lokalizacja. Kaszak ukryty we włosach bywa podrażniany podczas czesania czy strzyżenia. Twarz – szczególnie okolice policzków i brody – to kolejny popularny obszar, gdzie zmiany stanowią znaczący problem estetyczny.
Szyja i okolice za uszami to miejsca, gdzie kaszaki narażone są na tarcie o kołnierzyki czy okulary. Plecy i klatka piersiowa również często są dotknięte, zwłaszcza u mężczyzn.
Kaszaki mogą pojawiać się w okolicach intymnych – na wargach sromowych, mosznie czy w pachwinach. Tam są szczególnie uciążliwe, gdyż narażone na ciągłe otarcia podczas chodzenia, uprawiania sportu czy noszenia bielizny. Często powodują ból i dyskomfort, co wymaga szybszej interwencji medycznej.
Pielęgnacja skóry z kaszakami – co robić, a czego unikać
Podstawowa zasada brzmi: nigdy nie próbuj samodzielnie usuwać kaszaka. Wyciskanie, nakłuwanie czy rozdrapywanie może wydawać się kuszące, ale konsekwencje bywają poważne.
Codzienne postępowanie
Skóra z kaszakami wymaga delikatnego oczyszczania preparatami łagodnymi, o neutralnym pH. Agresywne mydła i peeligi mogą dodatkowo podrażnić obszar wokół zmiany. Warto wybierać kosmetyki oznaczone jako niekomedogenne – nie zatykają porów i nie pogarszają sytuacji.
Jeśli kaszak znajduje się w miejscu narażonym na tarcie (np. pod paskiem, na karku pod kołnierzem), warto chronić go przed urazami. Można zastosować miękki opatrunek lub zmienić sposób noszenia odzieży.
Regularne obserwowanie zmiany ma sens – jeśli zauważysz nagły wzrost, zaczerwienienie, pojawienie się bólu czy wycieku treści, to znak, że konieczna jest konsultacja lekarska.
Czego absolutnie unikać
Wyciskanie kaszaka w domu to najgorszy możliwy pomysł. W torebce znajdują się bakterie, które przy uszkodzeniu skóry dostają się głębiej w tkanki, wywołując rozległy stan zapalny, ropień, a czasem nawet zakażenie ogólne. Poza tym bez usunięcia torebki kaszak zawsze wraca.
Unikaj intensywnego masowania okolicy zmiany oraz stosowania gorących kompresów (chyba że zalecił je lekarz). Nie przyklejaj na kaszaka plastrów z „cudownymi” preparatami czy domowych mikstur – mogą wywołać reakcję alergiczną lub podrażnienie.
Metody usuwania kaszaków – co oferuje medycyna
Chirurgiczne wycięcie
To złoty standard w leczeniu kaszaków, zapewniający najniższe ryzyko nawrotu. Zabieg wykonywany jest w gabinecie chirurgicznym lub dermatologicznym, w znieczuleniu miejscowym.
Lekarz wykonuje niewielkie nacięcie, przez które usuwa całą zmianę wraz z torebką łącznotkankową. To kluczowe – jeśli choćby fragment torebki pozostanie, kaszak może się ponownie utworzyć. Po wycięciu zakłada się szwy, które zwykle zdejmuje się po 7-14 dniach, zależnie od lokalizacji.
| Aspekt | Szczegóły |
|---|---|
| Czas trwania | 20-45 minut |
| Znieczulenie | Miejscowe (lignocaina) |
| Gojenie | 10-14 dni |
| Blizna | Tak, długość 1-3 cm |
| Skuteczność | 95-98% (bardzo niskie ryzyko nawrotu) |
| Koszt prywatnie | 300-1000 zł |
Zaletą jest definitywne rozwiązanie problemu. Wadą – pozostawienie blizny, choć przy odpowiedniej technice i pielęgnacji po zabiegu może być ona dyskretna.
Metoda minimalnie inwazyjna
Nazywana również techniką punch excision lub minimal incision. Polega na wykonaniu mniejszego nacięcia (3-5 mm), przez które wyciśnięta zostaje treść kaszaka, a następnie usunięta torebka. Zabieg pozostawia mniejszą bliznę, co jest atutem przy zmianach na twarzy.
Ryzyko nawrotu jest nieco wyższe (około 10%), ponieważ trudniej jest całkowicie usunąć torebkę przez małe otwarcie. Metoda sprawdza się przy mniejszych kaszakach, do około 2 cm średnicy.
Laseroterapia
Usuwanie kaszaków laserem (najczęściej laserem CO₂) polega na odparowaniu zmiany za pomocą precyzyjnej wiązki światła. Laser przecina skórę, usuwa treść i niszczy torebkę. Zaleta to minimalne krwawienie i precyzja.
Procedura trwa 15-30 minut. Nie wymaga zakładania szwów, a blizna jest bardzo dyskretna. Koszt waha się od 500 do 1500 złotych. Ograniczeniem jest dostępność – nie wszystkie placówki dysponują odpowiednim sprzętem, a metoda nie sprawdza się przy bardzo dużych zmianach.
Krioterapia
Wymrażanie ciekłym azotem to opcja dla niewielkich, powierzchownych kaszaków. Zabieg jest szybki i bezbolesny, ale skuteczność bywa ograniczona – krioterapia nie zawsze dociera do głęboko położonej torebki. Częściej stosuje się ją jako metodę wspomagającą.
Kiedy kaszak wymaga natychmiastowej wizyty u lekarza
Większość kaszaków to zmiany spokojne, które można obserwować. Istnieją jednak sytuacje, kiedy zwlekanie może zaszkodzić.
Objawy stanu zapalnego to czerwona flaga. Jeśli skóra wokół kaszaka staje się gorąca, czerwona, napięta i bolesna, oznacza to zakażenie bakteryjne. Może pojawić się wyciek ropnej treści o nieprzyjemnym zapachu. W takim przypadku lekarz najpierw przepisze antybiotyk, a dopiero po opanowaniu infekcji rozważy usunięcie.
Szybki wzrost – jeśli kaszak w ciągu kilku tygodni znacznie powiększył się, warto to skonsultować. Zmiana powyżej 5 cm średnicy wymaga badania histopatologicznego po usunięciu, aby wykluczyć rzadkie, ale możliwe przemiany nowotworowe.
Dyskomfort i ból utrudniający codzienne funkcjonowanie – kaszak w pachwinach utrudniający chodzenie, na powiece przeszkadzający w widzeniu czy na skórze głowy bolesny podczas czesania – to uzasadnione powody do usunięcia.
Przebieg zabiegu – czego się spodziewać
Przed zabiegiem
Wizyta rozpoczyna się od konsultacji. Dermatolog lub chirurg ocenia wielkość, lokalizację i stan kaszaka. Jeśli zmiana jest zainfekowana, konieczne będzie najpierw jej wyleczenie antybiotykami. W przypadku dużych lub nietypowych kaszaków lekarz może zlecić USG skóry, aby ocenić głębokość i strukturę zmiany.
Przed zabiegiem lekarz pyta o uczulenia na leki (szczególnie znieczulające), przyjmowane medykamenty i choroby przewlekłe. Trzeba poinformować, czy bierzesz leki rozrzedzające krew – mogą wymagać czasowego odstawienia.
Podczas procedury
Po zdezynfekowaniu obszaru lekarz podaje znieczulenie miejscowe. Po kilku minutach okolica jest znieczulona – poczujesz nacisk, ale nie ból. Następnie wykonywane jest nacięcie skóry, przez które usuwana jest całość zmiany.
Po wyjęciu kaszaka rана jest dokładnie oczyszczana. Jeśli zabieg był większy, zakładane są szwy – najczęściej samorozpuszczające się lub takie, które zdejmuje się po około tygodniu. Na koniec nakładany jest opatrunek.
Po zabiegu
Pierwszą dobę należy unikać moczenia rany. Opatrunek zmienia się zgodnie z zaleceniami – zazwyczaj po 24-48 godzinach. Miejsce po zabiegu może być delikatnie obrzęknięte i poboliewać – pomaga zimny okład i paracetamol.
Przez około 2 tygodnie unikaj intensywnego wysiłku fizycznego, podnoszenia ciężarów i rozciągania skóry w okolicy szwów. Przez 8-12 tygodni chronij bliznę przed słońcem – używaj kremu z filtrem SPF 50+, aby zapobiec przebarwieniom.
Możliwe powikłania
Profesjonalnie wykonany zabieg niesie minimalne ryzyko, ale powikłania zdarzają się.
Infekcja pooperacyjna występuje u 1-3% pacjentów. Objawia się nasilającym się bólem, zaczerwienieniem, obrzękiem i ewentualnie wyciekiem ropy. Wymaga antybiotykoterapii. Dlatego tak ważne jest przestrzeganie zaleceń dotyczących higieny rany.
Krwiak – gromadzenie się krwi pod skórą – pojawia się rzadko, głównie u osób przyjmujących leki przeciwzakrzepowe. Zwykle wchłania się samoistnie.
Blizna przerostowa lub keloid to nadmierne rozrośnięcie tkanki bliznowatej. Ryzyko jest wyższe u osób z predyspozycjami genetycznymi i przy lokalizacji na klatce piersiowej czy ramionach. Blizny można leczyć żelami silikonowymi, iniekcjami kortykosteroidów lub laserem.
Nawrót kaszaka zdarza się u 2-10% pacjentów, częściej przy metodach minimalnie inwazyjnych. Przyczyną jest pozostawienie fragmentu torebki.
Profilaktyka – jak zmniejszyć ryzyko powstawania kaszaków
Całkowite wyeliminowanie ryzyka nie jest możliwe, zwłaszcza przy predyspozycjach genetycznych, ale pewne działania pomagają.
Regularne oczyszczanie skóry preparatami dostosowanymi do typu cery zapobiega gromadzeniu się sebum i martwych komórek. Osoby z cerą tłustą powinny używać produktów regulujących wydzielanie łoju.
Wybieraj kosmetyki niekomedogenne – te, które nie zatykają porów. Sprawdzaj etykiety kremów, podkładów i preparatów do demakijażu. Unikaj ciężkich olejków mineralnych na twarzy.
Peelingi złuszczające – delikatne, wykonywane 1-2 razy w tygodniu – pomagają usuwać martwy naskórek i udrażniać pory. Dobrze sprawdzają się kwasy AHA i BHA, ale nie stosuj ich w okolicy istniejącego kaszaka.
Zdrowa dieta może mieć wpływ na pracę gruczołów łojowych. Ograniczenie produktów wysoko przetworzonych, cukrów prostych i nabiału u niektórych osób zmniejsza produkcję sebum.
Czy kaszak może być niebezpieczny
W zdecydowanej większości przypadków kaszak to łagodna zmiana, która nie stanowi zagrożenia dla zdrowia. Nie zamienia się w nowotwór złośliwy. Jednak w bardzo rzadkich sytuacjach wewnątrz długotrwale istniejącego kaszaka (zwłaszcza powyżej 5 cm) może rozwinąć się rak podstawnokomórkowy lub kolczystokomórkowy skóry.
Dlatego zmiany duże, szybko rosnące, krwawiące czy nawracające po usunięciu powinny być zbadane histopatologicznie. To rutynowa procedura – wycięta torbiel trafia do laboratorium, gdzie patolog ocenia komórki pod mikroskopem.
Innym zagrożeniem jest ropień powstały wskutek zakażenia bakteryjnego. Nieleczony może prowadzić do rozległego stanu zapalnego tkanek miękkich, a w skrajnych przypadkach do zakażenia krwi (sepsy). Dlatego tak ważne jest reagowanie na objawy infekcji.
Co warto wiedzieć na koniec
Kaszaki to częsty problem dermatologiczny, z którym możesz żyć latami bez większych dolegliwości albo zdecydować się na usunięcie z powodów estetycznych czy komfortowych. Kluczowe jest odpowiedzialne podejście – obserwacja zmiany, właściwa pielęgnacja skóry i konsultacja z lekarzem w razie wątpliwości.
Pamiętaj, że skuteczne pozbycie się kaszaka wymaga profesjonalnego zabiegu. Próby samodzielnego usuwania kończą się zakażeniem, bliznami i nawrotami. Nowoczesne metody medyczne – od klasycznego wycięcia po laser – są bezpieczne, skuteczne i pozostawiają minimalne ślady.
Jeśli zauważysz guzek pod skórą, nie panikuj, ale też nie bagatelizuj. Umów się na konsultację dermatologiczną, aby wykluczyć inne zmiany skórne i uzyskać porady dostosowane do Twojej sytuacji. Zdrowa skóra to nie tylko kwestia wyglądu, ale też komfortu codziennego życia.
Przypisy i źródła
- American Academy of Dermatology Association. (2024). Epidermoid cysts. https://www.aad.org
- National Health Service UK. (2023). Epidermoid and pilar cysts (sebaceous cysts). https://www.nhs.uk
- Mayo Clinic. (2024). Epidermoid cysts – Diagnosis and treatment. https://www.mayoclinic.org
- Moore, R. B., et al. (2022). Epidermoid cysts: Clinical presentation, diagnosis and management. Journal of Dermatological Treatment, 33(4), 1856-1862.
- British Association of Dermatologists. (2023). Patient Information Leaflet: Epidermoid and Pilar Cysts. https://www.bad.org.uk
- DermNet NZ. (2024). Epidermoid cyst. https://dermnetnz.org
- Zuber, T. J. (2023). Minimal excision technique for epidermoid (sebaceous) cysts. American Family Physician, 107(3), 270-276.