Atopowe zapalenie skóry kojarzone jest głównie z niemowlętami i małymi dziećmi. Tymczasem miliony dorosłych każdego dnia zmagają się z przewlekłym świądem, suchością i nawracającymi zmianami skórnymi – często przez lata szukając skutecznej pomocy. AZS u dorosłych to nie „niewyrosty” z dzieciństwa ani wyimaginowany problem – to realna choroba zapalna, która potrafi znacząco ograniczyć jakość życia. Dobra wiadomość jest taka, że przy odpowiedniej wiedzy i systematycznej pielęgnacji można ją skutecznie kontrolować.
Najważniejsze informacje w skrócie:
- AZS u dorosłych wygląda inaczej niż u dzieci – zmiany dominują na zgięciach stawów, twarzy, szyi i dłoniach, a skóra jest bardziej pogrubiona i sucha niż sącząca
- Codzienny emolient to podstawa – systematyczne nawilżanie skóry zmniejsza stan zapalny, łagodzi świąd i wydłuża okresy bez objawów
- Triggery są indywidualne – stres, pot, roztocza, detergenty czy twarda woda mogą wywoływać zaostrzenia; ich identyfikacja to połowa sukcesu w leczeniu
Spis treści
Czym właściwie jest AZS u dorosłych?
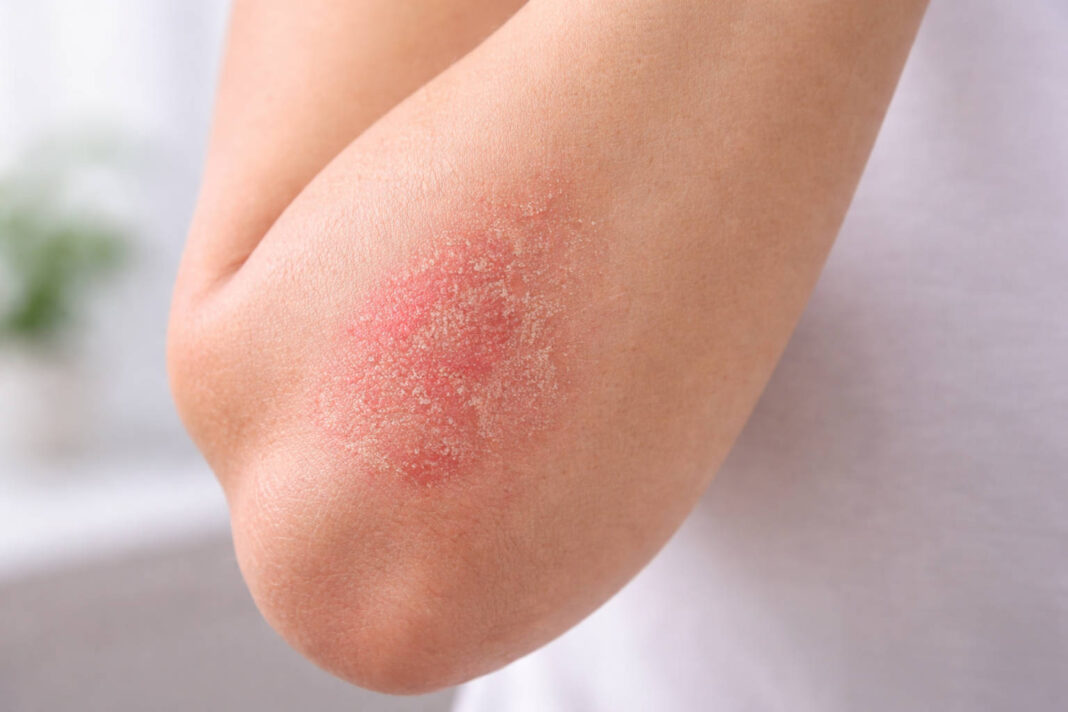
Atopowe zapalenie skóry to przewlekła, nawrotowa choroba zapalna, której podstawą jest jednoczesne uszkodzenie bariery naskórkowej i nieprawidłowa reakcja układu odpornościowego. Upraszczając: skóra atopowa nie trzyma wilgoci tak, jak powinna, a jej naturalne mechanizmy obronne są rozregulowane – przez co alergeny, bakterie i substancje drażniące wnikają do głębszych warstw znacznie łatwiej niż u zdrowych osób.
U dorosłych choroba przebiega nieco inaczej niż u dzieci. Zamiast sączących zmian na policzkach i łokciach mamy do czynienia z przewlekłą, pogrubioną, intensywnie swędzącą skórą, często z wyraźnie zaznaczonymi bruzdami (tzw. lichenifikacja). To jeden z powodów, dla których AZS u dorosłych bywa mylone z wypryskiem kontaktowym, łuszczycą, a nawet grzybicą.
Warto wiedzieć, że nie wszyscy dorośli chorujący na AZS chorowali na nie w dzieciństwie. Wyróżniamy trzy scenariusze:
- AZS trwa nieprzerwanie od dzieciństwa lub z krótkimi remisjami
- Choroba „wróciła” po wielu latach spokoju – nierzadko pod wpływem stresu, zmiany pracy lub środowiska
- Debut de novo – choroba pojawia się po raz pierwszy po 18. roku życia, co diagnozuje się coraz częściej
Jak rozpoznać AZS u dorosłych? Objawy, których nie warto bagatelizować
Świąd – objaw numer jeden
Świąd w AZS to nie zwykłe swędzenie. Jest intensywny, często nieznośny, nasilający się wieczorem i w nocy. Zaburza sen, utrudnia koncentrację i prowadzi do błędnego koła: drapanie uszkadza skórę → skóra się zapala → zapalenie nasila świąd → chory znowu się drapie. Przeczosy (ślady drapania), nadżerki i strupy to jego bezpośrednie konsekwencje.
Suchość i pogrubienie skóry
Kserodermia, czyli patologiczna suchość skóry, to jeden z najważniejszych objawów AZS u dorosłych. Skóra nie tylko się łuszczy – jest szorstka w dotyku, uczucie „ściągania” towarzyszy chorym nawet bez wyraźnych zmian zapalnych. W miejscach chronicznego drapania dochodzi do lichenifikacji – pogrubienia, w którym bruzdy skóry są tak wyraźne, że przypominają korę drzewa.
Gdzie szukać zmian skórnych?
Lokalizacja zmian u dorosłych różni się od tej typowej dla niemowląt. Najczęściej dotknięte obszary to:
| Okolica ciała | Charakter zmian |
|---|---|
| Zgięcia łokciowe i podkolanowe | Lichenifikacja, suchość, świąd |
| Twarz – powieki, okolice ust | Zaczerwienienie, obrzęk, pęknięcia |
| Szyja i dekolt | Zapalenie, przebarwienia po zaostrzeniach |
| Dłonie i nadgarstki | Pęknięcia, sączenie, strupy |
| Skóra głowy | Łuszczenie, swędzenie |
Warto zwrócić uwagę na mniej znany objaw – fałd Dennie-Morgana: podwójny fałd skórny pod oczami, który pojawia się u części chorych i jest dość charakterystyczny dla atopii.
Objawy, które wykraczają poza skórę
AZS rzadko ogranicza się wyłącznie do zmian skórnych. Choroba ma wyraźny wpływ na całe życie pacjenta. Zaburzenia snu – spowodowane nocnym świądem – prowadzą do przewlekłego zmęczenia i problemów z koncentracją. Badania wskazują na znacznie wyższe ryzyko depresji i zaburzeń lękowych u dorosłych z AZS niż w populacji ogólnej.¹
Skóra atopowa jest też podatna na zakażenia: bakteryjne (gronkowiec złocisty kolonizuje ją u ponad 90% chorych w fazach zaostrzeń²), wirusowe (wirus opryszczki może wywołać groźny wyprysk herpetyczny, tzw. wyprysk Kaposiego) i grzybicze (drożdżaki Malassezia, szczególnie w okolicach twarzy i szyi).
„Atopowe zapalenie skóry jest jedną z nielicznych chorób skóry, w której obciążenie dla jakości życia pacjenta jest porównywalne z chorobami przewlekłymi, takimi jak cukrzyca czy astma.” — Journal of Allergy and Clinical Immunology, 2021³
Co wyzwala zaostrzenia? Poznaj swoich wrogów
Triggery, czyli czynniki zaostrzające AZS, są w dużej mierze indywidualne – to, co szkodzi jednej osobie, dla innej może być zupełnie obojętne. Dlatego tak ważna jest ich identyfikacja, zanim sięgniemy po kolejne leki.
Środowisko i warunki atmosferyczne
Niska wilgotność powietrza to jeden z najczęstszych wyzwalaczy zaostrzeń – szczególnie groźna zimą, gdy centralne ogrzewanie wysusza powietrze w pomieszczeniach. Skrajne temperatury (mróz i upał), intensywne pocenie się oraz twarda woda (bogata w wapń i magnez) to kolejne elementy, na które warto zwrócić uwagę.
Alergeny – wziewne i kontaktowe
U dorosłych z AZS nadwrażliwość na alergeny wziewne dotyczy nawet 50–90% chorych.⁴ Roztocza kurzu domowego, sierść zwierząt, pyłki roślin i zarodniki pleśni mogą bezpośrednio wywoływać zaostrzenia zarówno przez inhalację, jak i przez kontakt ze skórą. Alergeny kontaktowe – nikiel w biżuterii, lateks, barwniki w kosmetykach, konserwanty – warto zweryfikować za pomocą testów płatkowych u alergologa.
Stres i czynniki psychologiczne
Związek między stresem a zaostrzeniami AZS jest naukowo potwierdzony. Stres pobudza oś podwzgórze-przysadka-nadnercza i układ nerwowy współczulny, co prowadzi do uwolnienia substancji prozapalnych w skórze. Innymi słowy: każdy trudny egzamin, konflikt w pracy czy trudny okres życiowy może dosłownie wyjść na skórę.
Substancje drażniące w codziennym życiu
Mydła zasadowe, detergenty, płyny do płukania tkanin, wełniane ubrania, szorstkie ręczniki – lista potencjalnych drażniących substancji w otoczeniu dorosłego człowieka jest zaskakująco długa. Do tego dochodzą zawodowe narażenia, szczególnie istotne dla osób pracujących w służbie zdrowia, gastronomii czy fryzjerstwie (częste moczenie rąk).
Pielęgnacja skóry atopowej u dorosłych – codzienna rutyna, która działa
Żaden lek nie zastąpi systematycznej pielęgnacji. To aksjomat w leczeniu AZS potwierdzony przez lata badań klinicznych. Dobrze prowadzona rutyna pielęgnacyjna zmniejsza stan zapalny, łagodzi świąd, wydłuża remisje i ogranicza konieczność stosowania miejscowych sterydów.
Kąpiel i mycie – zasady, które mają znaczenie
Temperatura wody powinna wynosić 27–32°C – cieplejsza rozszerza naczynia i nasila świąd. Czas kąpieli lub prysznica to maksymalnie 5–10 minut. Mydło zasadowe zastąp syndetem o pH 4,7–5,6 (zbliżonym do naturalnego pH skóry). Po kąpieli skórę delikatnie przyklepuj ręcznikiem – nie trzyj.
Zasada „Soak and Seal” – nawilżenie i uszczelnienie
Kluczowy moment pielęgnacji następuje tuż po kąpieli. W ciągu 3 minut od wyjścia spod prysznica nałóż emolient na jeszcze lekko wilgotną skórę – woda pozostała na jej powierzchni zostaje „zamknięta” w naskórku, co intensywnie nawilża i uszczelnia barierę skórną.
Emolient powinien być aplikowany minimum dwa razy dziennie, optymalnie trzy lub cztery razy – i to nawet wtedy, gdy skóra nie wykazuje aktywnych zmian zapalnych. Dorosły z AZS zużywa tygodniowo ok. 250–500 g preparatu nawilżającego. Jeśli używasz znacznie mniej, prawdopodobnie aplikujesz za rzadko lub za małą ilość.
Jak wybrać odpowiedni emolient?
Nie wszystkie preparaty nawilżające działają tak samo. Forma doboru zależy od pory roku, okolicy ciała i nasilenia suchości:
Maści (np. z wazeliną, parafiną) – najbardziej okluzyjne, idealne na noc i przy bardzo suchej skórze, ale tłuste w dotyku
Kremy – dobry kompromis między skutecznością a komfortem stosowania w ciągu dnia
Balsamy i emulsje – lżejsze, wygodne na duże powierzchnie ciała przy umiarkowanej suchości
Olejki do kąpieli – uzupełnienie, nie zamiennik dla emolientów aplikowanych po kąpieli
Szukaj preparatów zawierających ceramidy (odbudowują lipidową barierę skóry), mocznik w stężeniu 5–10% (silne działanie nawilżające), niacynamid, pantenol lub kwas hialuronowy. Unikaj produktów z alkoholem denaturowanym, sztucznymi zapachami i SLS (sodium lauryl sulfate).
Pielęgnacja dłoni – niedoceniany szczegół
Dłonie to obszar szczególnie narażony u dorosłych z AZS – moczenie w wodzie, detergenty, chemia gospodarcza. Krem do rąk po każdym myciu rąk to nie przesada, to konieczność. Przy pracach domowych zakładaj rękawiczki gumowe z bawełnianą podszewką (guma sama w sobie może drażnić).
Ubranie, pościel i otoczenie
Naturalna bawełna i jedwab to najlepsze materiały dla skóry atopowej. Wełna i syntetyki nasilają świąd mechanicznie. Nowe ubrania zawsze pierzesz przed pierwszym założeniem (formaldehydy i barwniki). Do prania używaj płynnych, hipoalergicznych preparatów bez barwników i dodatkowo płucz w dodatkowym cyklu. Pościel zmieniaj co tydzień i pierz w 60°C.
W domu zadbaj o wilgotność powietrza na poziomie 45–55% – nawilżacz powietrza w sypialni zimą to inwestycja, która naprawdę pomaga. Pokrowce antyroztoczowe na materac i poduszki są wskazane przy potwierdzonej alergii na roztocza.
Leczenie AZS u dorosłych – od apteki do gabinetu specjalisty
Pielęgnacja to fundament, ale przy aktywnych zmianach zapalnych konieczne jest leczenie. Wachlarz dostępnych metod jest dziś szerszy niż kiedykolwiek.
Leki miejscowe – pierwsza linia obrony
Glikokortykosteroidy miejscowe (GKS) – przez dekady były i nadal pozostają podstawą leczenia zaostrzeń AZS. Ich skuteczność jest dobrze udokumentowana, jednak wiele osób unika ich stosowania ze strachu przed skutkami ubocznymi. Tzw. sterofobia jest realnym problemem – nieuzasadniony strach przed kortykosteroidami prowadzi do niedoleczonego stanu zapalnego, który sam w sobie jest groźniejszy niż prawidłowo prowadzona terapia GKS. Stosuj je zgodnie z zaleceniami dermatologa – we właściwym stężeniu, na odpowiednie obszary i przez zalecany czas.
Inhibitory kalcyneuryny (takrolimus, pimekrolimus) – bezpieczna alternatywa dla GKS, szczególnie polecana w „wrażliwych” okolicach: na twarzy, powiekach, szyi i w zgięciach skórnych. Nie powodują zanikania skóry (czego obawiamy się przy długotrwałym stosowaniu steroidów). Mogą początkowo powodować przemijające pieczenie.
Kiedy potrzebna jest pomoc specjalisty?
Dermatolog lub alergolog jest niezbędny, gdy zmiany nie reagują na domową pielęgnację po 2–4 tygodniach, gdy dochodzi do zakażenia skóry (żółte strupy, sączenie, gorączka), gdy zmiany są rozległe lub gdy AZS znacząco zaburza sen i codzienne funkcjonowanie.
Przy ciężkim przebiegu choroby lekarz może zaproponować leczenie systemowe. Dupilumab – lek biologiczny blokujący kluczowe szlaki zapalne w AZS (interleukiny IL-4 i IL-13) – jest uznawany za przełom w terapii ciężkiej postaci choroby.⁵ Nowszą grupą leków są inhibitory JAK (baricitynib, abrocytynib, upadacytynib), które działają szybciej i mogą być stosowane doustnie. Starsze opcje – cyklosporyna i metotreksat – są nadal używane tam, gdzie dostęp do nowoczesnych terapii jest ograniczony.
Fototerapia (UVB wąskopasmowe) to wartościowe uzupełnienie leczenia u dorosłych z przewlekłymi, zliszajcowacimi zmianami. Prowadzi się ją wyłącznie pod kontrolą lekarską – samodzielne naświetlanie lampami UV w domu jest niebezpieczne.
Długoterminowe strategie – jak żyć z AZS i nie dać mu się rządzić
Leczenie AZS to maraton, nie sprint. Kluczem do dobrego funkcjonowania jest wypracowanie strategii, a nie reaktywne gaszenie kolejnych zaostrzeń.
Prowadź dziennik skóry. Notuj nasilenie objawów, spożywane pokarmy, aktywność fizyczną, poziom stresu i warunki atmosferyczne. Wzorce zaczną się ujawniać po kilku tygodniach. Dostępne są aplikacje mobilne dedykowane chorym na AZS, które ułatwiają śledzenie triggerów i postępów leczenia.
Zadbaj o zarządzanie stresem. Techniki uważności (mindfulness), regularna aktywność fizyczna, wystarczająca ilość snu – to nie są „miękkie” rekomendacje, lecz interwencje o potwierdzonym działaniu przeciwzapalnym. Jeśli AZS ma wyraźny komponent psychosomatyczny, rozważ konsultację w poradni psychodermatologicznej lub krótkoterminową terapię poznawczo-behawioralną (CBT).
Aktywność fizyczna a AZS. Pot może być triggerem, ale rezygnacja z ruchu to zły wybór. Weź lekki prysznic bezpośrednio po wysiłku, zmień odzież na suchą i nałóż emolient. Pływanie w chlorowanej wodzie – krótko po wyjściu z basenu umyj się łagodnym syndetem i natychmiast nawilżaj skórę.
Suplementacja. Niedobór witaminy D koreluje z nasileniem AZS – warto sprawdzić poziom 25(OH)D i ewentualnie go uzupełnić.⁶ Kwasy omega-3 wykazują potencjalne działanie przeciwzapalne. Probiotyki szczepami Lactobacillus i Bifidobacterium są przedmiotem obiecujących badań – rozmawiaj z lekarzem przed ich włączeniem.
Mity, które szkodzą chorym na AZS
Błędne przekonania potrafią poważnie zaszkodzić leczeniu. Oto kilka popularnych, które warto obalić.
„AZS to choroba brudnej skóry” – fałsz. To genetycznie uwarunkowana dysfunkcja bariery naskórkowej, bez związku z higieną.
„Kortykosteroidy zawsze niszczą skórę” – mit sterofobii. Prawidłowo stosowane GKS są bezpieczne. Nieleczone zapalenie jest groźniejsze niż dobrze prowadzona steroidoterapia.
„Dieta bezglutenowa lub bezmleczna wyleczy AZS” – eliminacja pokarmów bez potwierdzonej alergii jest nie tylko nieskuteczna, ale może prowadzić do niedoborów żywieniowych. Diety eliminacyjne wymagają potwierdzenia alergii w testach.
„Naturalne = bezpieczne” – olejki eteryczne, lanolina, propolis, aloes to substancje, które u osób z AZS mogą nasilać zmiany lub uczulać. Nowy „naturalny” kosmetyk sprawdzaj ostrożnie.
„Kąpiel wysusza skórę, więc trzeba jej unikać” – błąd. Odpowiednio przeprowadzona kąpiel połączona z natychmiastową aplikacją emolientu nawilża skórę lepiej niż jej unikanie.
AZS i zdrowie psychiczne – o czym rzadko się mówi
Nieustający świąd, zmiany widoczne na twarzy i dłoniach, zaburzone noce – AZS to choroba, która dotyka nie tylko skóry. Badania wskazują, że dorośli z umiarkowanym i ciężkim AZS są obciążeni znacznie wyższym ryzykiem depresji, zaburzeń lękowych i myśli samobójczych niż osoby zdrowe.¹
Poczucie wstydu, unikanie kontaktów społecznych, trudności w relacjach intymnych – to realny element życia z AZS, o którym pacjenci często nie mówią lekarzom, a lekarze rzadko pytają. Jeśli choroba wpływa na Twoje samopoczucie psychiczne, powiedz o tym dermatologowi lub poproś o skierowanie do psychologa. To nie słabość – to część kompleksowego leczenia.
Warto też poszukać grup wsparcia dla chorych na AZS – w Polsce działa Stowarzyszenie Chorych na AZS. Kontakt z ludźmi, którzy rozumieją, przez co przechodzisz, ma realną wartość terapeutyczną.
Życie z AZS – kontrola, nie kapitulacja
Atopowe zapalenie skóry u dorosłych to choroba przewlekła, ale nie wyrок. Współczesna dermatologia dysponuje skutecznymi narzędziami – od emolientów, przez leki miejscowe, po przełomowe terapie biologiczne. Kluczem jest systematyczność: codzienna pielęgnacja, unikanie zidentyfikowanych triggerów i regularna współpraca z dermatologiem lub alergologiem.
Nie musisz przyzwyczajać się do nieustannego świądu i kolejnych zaostrzeń. Jeśli dotychczasowe leczenie nie daje efektów, zapytaj lekarza o nowe opcje terapeutyczne – przez ostatnią dekadę zmieniły się dramatycznie na korzyść pacjentów.
Źródła
- Rønnstad ATM, Halling-Overgaard AS, Hamann CR, et al. Association of atopic dermatitis with depression, anxiety, and suicidal ideation in children and adults. Journal of the American Academy of Dermatology. 2018;79(3):448-456. https://doi.org/10.1016/j.jaad.2018.03.017
- Byrd AL, Deming C, Cassidy SKB, et al. Staphylococcus aureus and Staphylococcus epidermidis strain diversity underlying pediatric atopic dermatitis. Science Translational Medicine. 2017;9(397):eaal4651. https://doi.org/10.1126/scitranslmed.aal4651
- Silverberg JI, Gelfand JM, Margolis DJ, et al. Patient burden and quality of life in atopic dermatitis in US adults. Annals of Allergy, Asthma & Immunology. 2018;121(3):340-347. https://doi.org/10.1016/j.anai.2018.07.006
- Werfel T, Heratizadeh A, Niebuhr M, et al. Exacerbation of atopic dermatitis on grass pollen exposure in an environmental challenge chamber. Journal of Allergy and Clinical Immunology. 2015;136(1):96-103. https://doi.org/10.1016/j.jaci.2015.04.015
- Simpson EL, Bieber T, Guttman-Yassky E, et al. Two Phase 3 Trials of Dupilumab versus Placebo in Atopic Dermatitis. New England Journal of Medicine. 2016;375(24):2335-2348. https://doi.org/10.1056/NEJMoa1610020
- Akan A, Azkur D, Ginis T, et al. Vitamin D level in children is correlated with severity of atopic dermatitis but not with sensitization. Pediatric Dermatology. 2013;30(4):429-433. https://doi.org/10.1111/pde.12058
Artykuł ma charakter informacyjny i edukacyjny. Nie zastępuje konsultacji lekarskiej. W przypadku objawów opisanych w tekście skonsultuj się z dermatologiem lub alergologiem.