Większość osób z nadciśnieniem tętniczym nigdy nie pozna jego dokładnej przyczyny – i to jest norma. Jednak u co dziesiątego pacjenta za wysokim ciśnieniem stoi konkretny winowajca: chora nerka, zaburzony hormon, guz nadnercza lub niewinnie wyglądający lek na przeziębienie. To właśnie nadciśnienie wtórne – postać, którą w odróżnieniu od pierwotnej można często całkowicie wyleczyć. Problem w tym, że latami pozostaje nierozpoznane, a pacjent bezskutecznie przyjmuje kolejne tabletki obniżające ciśnienie, nie wiedząc, że prawdziwy problem leży zupełnie gdzie indziej.
Najważniejsze informacje w skrócie:
- Nadciśnienie wtórne stanowi ok. 10% wszystkich przypadków nadciśnienia tętniczego i – w przeciwieństwie do pierwotnego – ma konkretną, często usuwalną przyczynę.
- Najczęstsze źródła to choroby nerek, zaburzenia hormonalne (m.in. hiperaldosteronizm, guz chromochłonny, zespół Cushinga) oraz niektóre leki i substancje.
- Wczesne wykrycie i leczenie przyczynowe może prowadzić do całkowitej normalizacji ciśnienia – bez konieczności długoterminowej farmakoterapii.
Spis treści
Czym właściwie jest nadciśnienie wtórne i dlaczego warto je odróżniać od pierwotnego?
Nadciśnienie tętnicze rozpoznaje się, gdy ciśnienie skurczowe wynosi co najmniej 140 mm Hg i/lub rozkurczowe co najmniej 90 mm Hg. W zdecydowanej większości przypadków mówimy o nadciśnieniu pierwotnym (inaczej: idiopatycznym) – jego tło jest wieloczynnikowe i obejmuje zarówno predyspozycje genetyczne, jak i styl życia, dietę, stres czy otyłość. Nie ma tu jednego sprawcy.
Nadciśnienie wtórne działa inaczej. Jest konsekwencją konkretnej, możliwej do zidentyfikowania choroby lub czynnika zewnętrznego. To różnica fundamentalna – bo jeśli znamy przyczynę, możemy ją usunąć. A usunięcie przyczyny oznacza często wyleczenie nadciśnienia, a nie tylko jego kontrolowanie przez całe życie.
Dlatego właśnie lekarze tak bardzo starają się nie przeoczyć tej postaci nadciśnienia – szczególnie u pacjentów, u których standardowe leczenie nie przynosi efektów lub u których nadciśnienie pojawia się w nieoczekiwanym wieku.
Sygnały, które powinny wzbudzić czujność
Nie ma jednego, pewnego objawu, który automatycznie wskazuje na nadciśnienie wtórne. Jednak istnieje kilka sytuacji, w których zarówno lekarz, jak i sam pacjent powinni zachować szczególną uwagę.
Nadciśnienie u osoby młodej – pojawienie się wysokiego ciśnienia przed 30.–40. rokiem życia bez oczywistych czynników ryzyka (otyłości, diety bogatosodowej, silnego stresu) powinno od razu skłonić do poszukiwania przyczyny wtórnej.
Oporność na leczenie to kolejny ważny sygnał. Jeśli ciśnienie pozostaje niekontrolowane mimo stosowania trzech lub więcej leków hipotensyjnych w odpowiednich dawkach (w tym diuretyku), należy wykluczyć wtórną postać nadciśnienia.
Uwagę powinny zwrócić też charakterystyczne objawy towarzyszące: napadowe zwyżki ciśnienia z silnym bólem głowy, kołataniem serca i poceniem się (mogą sugerować guz chromochłonny), zmiany wyglądu ciała (otyłość brzuszna, szerokie różowofioletowe rozstępy, „twarz księżycowa” przy zespole Cushinga), a także trudny do wyrównania niski poziom potasu we krwi przy jednoczesnym nadciśnieniu – klasyczny trop wskazujący na hiperaldosteronizm.
Wreszcie: nagłe pogorszenie dotychczas dobrze kontrolowanego ciśnienia u starszego pacjenta, bez wyraźnej przyczyny, może oznaczać nowo powstałe zwężenie tętnicy nerkowej na tle miażdżycy.
Przyczyny – co może stać za nadciśnieniem wtórnym?
Spektrum przyczyn nadciśnienia wtórnego jest zaskakująco szerokie. Dla przejrzystości warto podzielić je na kilka głównych grup.
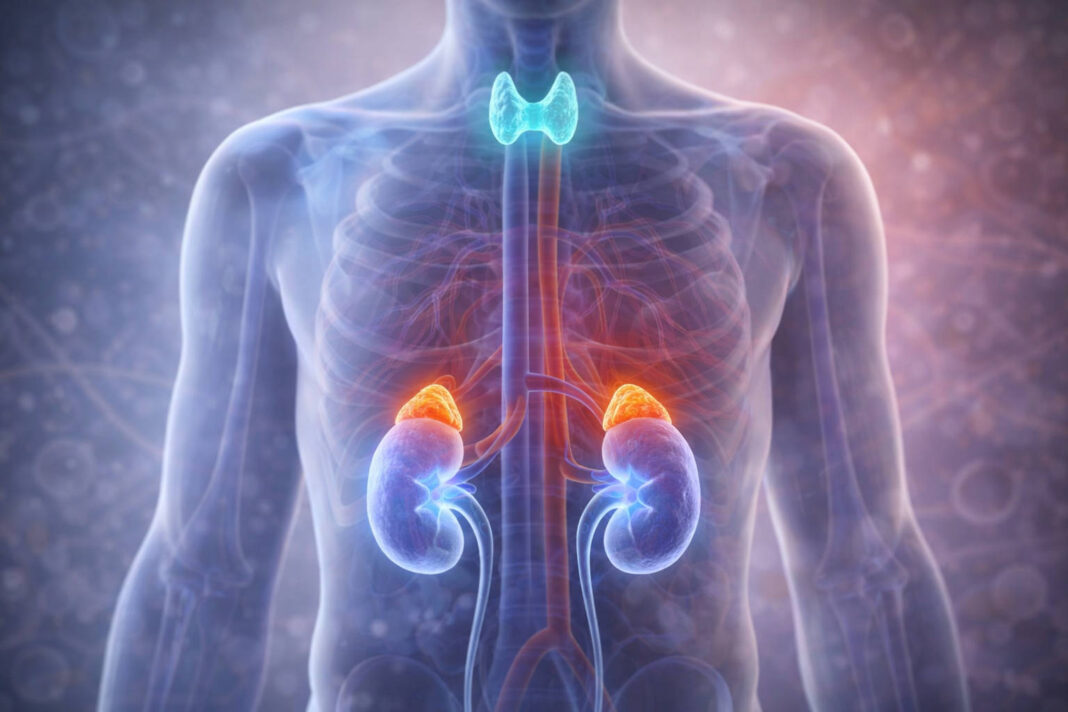
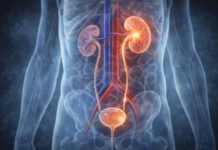
Choroby nerek – najczęstszy winowajca
To zdecydowanie najliczniejsza kategoria. Nerki odgrywają kluczową rolę w regulacji ciśnienia tętniczego – kontrolują gospodarkę sodowo-wodną i wydzielają substancje wpływające na napięcie naczyń. Gdy ich funkcja jest zaburzona, ciśnienie rośnie.
Do nerkowych przyczyn nadciśnienia wtórnego należą: przewlekła choroba nerek (w tym kłębuszkowe zapalenie nerek, nefropatia cukrzycowa), zwężenie tętnicy nerkowej (prowadzące do tzw. nadciśnienia naczyniowo-nerkowego), wielotorbielowatość nerek, a także rzadkie guzy nerek produkujące nadmiar reniny – hormonu bezpośrednio podnoszącego ciśnienie. Mechanizmem wspólnym jest tu nadmierna aktywacja układu renina-angiotensyna-aldosteron (RAA).
Zaburzenia hormonalne
Hiperaldosteronizm pierwotny (zespół Conna) to najczęstsza endokrynologiczna przyczyna nadciśnienia wtórnego – przez lata niedoceniana, dziś coraz lepiej rozpoznawana. Nadnercze produkuje zbyt dużo aldosteronu, co prowadzi do zatrzymywania sodu, utraty potasu i wzrostu ciśnienia. Przyczyną bywa pojedynczy gruczolak nadnercza (leczony operacyjnie) lub obustronny przerost (leczony farmakologicznie).
Guz chromochłonny (pheochromocytoma) to rzadki, lecz groźny nowotwór rdzenia nadnercza produkujący katecholaminy – adrenalinę i noradrenalinę. Powoduje napadowe, dramatyczne wzrosty ciśnienia, którym towarzyszą ból głowy, bladość, tachykardia i poty. Nieleczony stanowi poważne zagrożenie życia.
Zespół Cushinga wynika z przewlekłego nadmiaru kortyzolu – czy to na skutek guza przysadki, guza nadnercza, czy długotrwałej sterydoterapii. Oprócz nadciśnienia daje charakterystyczne objawy: otyłość centralną, ścieńczenie skóry, podatność na infekcje i zaburzenia nastroju.
Inne endokrynopatie to: nadczynność i niedoczynność tarczycy (obie mogą podnosić ciśnienie, choć przez różne mechanizmy), nadczynność przytarczyc, a także rzadka akromegalia – nadmiar hormonu wzrostu prowadzący m.in. do nadciśnienia i powiększenia narządów wewnętrznych.
Obturacyjny bezdech senny
To przyczyna, o której wiele osób nie myśli w kontekście nadciśnienia. Powtarzające się epizody bezdechu podczas snu powodują niedotlenienie i gwałtowną aktywację układu współczulnego – a w efekcie utrwalone podwyższenie ciśnienia, szczególnie w godzinach nocnych i porannych. Bezdech senny dotyczy często osób otyłych i jest jedną z ważniejszych przyczyn opornego nadciśnienia tętniczego.
Wady sercowo-naczyniowe
Koarktacja aorty, czyli wrodzone zwężenie głównej tętnicy odchodzącej od serca, powoduje nadciśnienie w górnej połowie ciała przy jednocześnie obniżonym ciśnieniu w kończynach dolnych. To klasyczny przykład nadciśnienia wtórnego u dzieci i młodych dorosłych, wymagający korekty chirurgicznej lub przezskórnej.
Leki i substancje – częstszy problem, niż się wydaje
Według danych z badań klinicznych, doustne środki antykoncepcyjne są jedną z najczęstszych jatrogennych (wywołanych leczeniem) przyczyn nadciśnienia tętniczego u kobiet w wieku rozrodczym – nadciśnienie rozwija się u ok. 5% stosujących je kobiet¹.
Wiele powszechnie stosowanych leków i substancji może podnosić ciśnienie tętnicze. Należą do nich:
- niesteroidowe leki przeciwzapalne (ibuprofen, naproksen, diklofenak) – stosowane przewlekle powodują retencję sodu i wody
- kortykosteroidy – przy długotrwałym stosowaniu ogólnym
- sympatykomimetyki – w tym popularne krople do nosa zawierające ksylometazolinę lub oksymetazolinę, stosowane zbyt długo i zbyt często
- leki immunosupresyjne (cyklosporyna, takrolimus) – szeroko stosowane po przeszczepach
- inhibitory MAO (moklobemid, selegilina) – stosowane w psychiatrii i neurologii
- substancje psychoaktywne: kokaina, amfetamina
- lukrecja i karbenoksolon – lukrecja zawiera kwas glicyryzowy, który działa podobnie do aldosteronu
Diagnostyka – jak znaleźć przyczynę?
Diagnostyka nadciśnienia wtórnego nie jest jednorodna – jej zakres zależy od tego, jaką przyczynę podejrzewa lekarz na podstawie wywiadu i badania fizykalnego. Nie wykonuje się wszystkich badań jednocześnie, lecz postępuje się etapowo.
| Podejrzenie | Badania diagnostyczne |
|---|---|
| Choroba nerek | Badanie ogólne moczu, kreatynina, eGFR, USG nerek, Doppler tętnic nerkowych |
| Hiperaldosteronizm | Potas w surowicy, stosunek aldosteron/aktywność reninowa osocza (ARO) |
| Guz chromochłonny | Metoksykatecholaminy w dobowej zbiórce moczu lub osoczu, TK/MR brzucha |
| Zespół Cushinga | Kortyzol w dobowej zbiórce moczu, test hamowania deksametazonem |
| Choroby tarczycy | TSH, fT3, fT4 |
| Bezdech senny | Polisomnografia lub uproszczone badanie snu w warunkach domowych |
| Koarktacja aorty | Pomiar ciśnienia na kończynach górnych i dolnych, echokardiografia, TK aorty |
Badanie fizykalne ma tu duże znaczenie. Lekarz zwraca uwagę m.in. na różnicę ciśnień między kończynami, szmery naczyniowe nad tętnicami nerkowymi, cechy typowe dla zespołu Cushinga czy akromegalii. Szczególnie ważny jest dokładny wywiad lekowy – lista przyjmowanych leków, suplementów i substancji, o których pacjent może wspomnieć dopiero na wyraźne pytanie.
Leczenie – cel to przyczyna, nie tylko liczba na ciśnieniomierzu
Kluczowa zasada w leczeniu nadciśnienia wtórnego brzmi: nie leczymy samego ciśnienia, lecz jego przyczynę. To zasadnicza różnica w stosunku do nadciśnienia pierwotnego, gdzie farmakoterapia jest zwykle dożywotnia.
W przypadku gruczolaka nadnercza (zespół Conna) przeprowadza się adrenalektomię laparoskopową – u większości pacjentów po operacji ciśnienie normalizuje się lub znacząco się obniża. Przy obustronnym przeroście nadnerczy stosuje się antagonistów aldosteronu (spironolakton, eplerenon).
Guz chromochłonny wymaga resekcji chirurgicznej, jednak poprzedzonej kilkutygodniowym przygotowaniem farmakologicznym alfa-blokerami – nagła operacja bez przygotowania grozi przełomem nadciśnieniowym na stole operacyjnym.
Zwężenie tętnicy nerkowej leczy się metodą angioplastyki lub stentowania (przy zmianach miażdżycowych) albo chirurgicznie. W dysplazji włóknisto-mięśniowej, dotykającej głównie młodych kobiet, angioplastyka balonowa daje bardzo dobre wyniki.
Przy nadciśnieniu wywołanym lekami – odstawienie lub zamiana preparatu często wystarczy, choć efekty mogą być widoczne dopiero po kilku tygodniach.
Obturacyjny bezdech senny leczy się aparatem CPAP (stałe dodatnie ciśnienie w drogach oddechowych) oraz redukcją masy ciała – te dwa działania mogą przynieść istotne obniżenie ciśnienia.
Koarktacja aorty wymaga korekcji kardiochirurgicznej lub przezskórnej – im wcześniej, tym lepiej, zanim rozwiną się nieodwracalne zmiany naczyniowe.
Warto pamiętać, że nawet po skutecznym leczeniu przyczynowym część pacjentów wymaga jeszcze przez pewien czas farmakoterapii hipotensyjnej – szczególnie jeśli nadciśnienie trwało długo i zdążyły się rozwinąć zmiany naczyniowe. Dobór leków powinien uwzględniać mechanizm choroby podstawowej.
Co grozi, gdy nadciśnienie wtórne pozostaje nierozpoznane?
Długotrwałe, niekontrolowane nadciśnienie – niezależnie od przyczyny – prowadzi do poważnych powikłań narządowych. Serce przebudowuje się pod wpływem wysokiego ciśnienia: dochodzi do przerostu lewej komory, a z czasem do niewydolności serca. Naczynia krwionośne tracą elastyczność i ulegają przyspieszonej miażdżycy, co zwiększa ryzyko zawału i udaru. Nerki stopniowo tracą funkcję filtracyjną, co może skończyć się dializoterapią. Naczynia siatkówki ulegają uszkodzeniu, co zagraża wzrokowi.
W nadciśnieniu wtórnym te powikłania mogą rozwijać się szczególnie szybko, bo ciśnienie bywa bardzo wysokie i oporne na leczenie farmakologiczne. To właśnie dlatego każdy przypadek źle kontrolowanego nadciśnienia powinien skłonić do refleksji – czy na pewno leczony jest właściwy problem?
Kiedy warto porozmawiać z lekarzem o diagnostyce w kierunku nadciśnienia wtórnego?
Do lekarza pierwszego kontaktu warto zgłosić się (lub poruszyć ten temat na wizyta kontrolnej) w kilku konkretnych sytuacjach: gdy nadciśnienie pojawia się przed 40. rokiem życia bez oczywistych przyczyn, gdy mimo regularnego przyjmowania leków ciśnienie pozostaje nieustabilizowane, gdy towarzyszą mu charakterystyczne objawy (silne poty, kołatanie, zmiany wyglądu ciała), a także gdy wyniki badań laboratoryjnych wykazują niski potas lub pogorszoną funkcję nerek.
W diagnostyce nadciśnienia wtórnego kluczowa jest współpraca między lekarzem POZ a specjalistami – najczęściej nefrologiem, endokrynologiem lub kardiologiem. Pomocne bywa też całodobowe monitorowanie ciśnienia (ABPM), które pozwala ocenić profil dobowy – zmiany charakterystyczne dla niektórych przyczyn wtórnych (np. brak nocnego spadku ciśnienia przy bezdechu sennym).
To może być Twoja szansa na wyleczenie, nie tylko kontrolowanie
Nadciśnienie wtórne jest rzadkie, ale nie na tyle, by je ignorować. Dla pacjenta, który od lat przyjmuje kolejne leki bez zadowalającego efektu, rozpoznanie przyczyny wtórnej może być prawdziwym przełomem – nie tylko w wartościach ciśnienia, ale w jakości życia. Wyleczone nadciśnienie to nie tylko lepsza liczba na ciśnieniomierzu. To brak konieczności codziennego przyjmowania tabletek, mniejsze ryzyko powikłań sercowo-naczyniowych i poczucie, że problem naprawdę został rozwiązany – a nie tylko tymczasowo stłumiony.
Jeśli cokolwiek w Twojej historii choroby wzbudza wątpliwości – zapytaj lekarza. Diagnostyka nadciśnienia wtórnego jest dziś dostępna i skuteczna. Warto z niej skorzystać.
Słowniczek:
- Aldosteron – hormon nadnerczy regulujący gospodarkę sodowo-potasową i ciśnienie
- Renina – enzym wydzielany przez nerki, inicjujący łańcuch reakcji podnoszących ciśnienie
- eGFR – szacunkowy wskaźnik przesączania kłębuszkowego; miara wydolności nerek
- CPAP – aparat wytwarzający stałe dodatnie ciśnienie w drogach oddechowych; podstawowe leczenie bezdechu sennego
- Adrenalektomia – operacyjne usunięcie nadnercza
- Układ RAA – układ renina-angiotensyna-aldosteron; kluczowy w regulacji ciśnienia tętniczego
Źródła:
¹ Oelkers W. Adrenal insufficiency. New England Journal of Medicine, 1996 (dane przytoczone w kontekście mechanizmów hormonalnych); uzupełnienie: Chasan-Taber L. i wsp., Oral contraceptives and blood pressure, Journal of the American College of Cardiology, 1996.
² Williams B. i wsp. 2018 ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal, 2018; 39(33): 3021–3104. https://doi.org/10.1093/eurheartj/ehy339
³ Funder JW i wsp. The Management of Primary Aldosteronism: Case Detection, Diagnosis, and Treatment: An Endocrine Society Clinical Practice Guideline. Journal of Clinical Endocrinology & Metabolism, 2016; 101(5): 1889–1916.
⁴ Lenders JWM i wsp. Phaeochromocytoma and paraganglioma: an Endocrine Society Clinical Practice Guideline. Journal of Clinical Endocrinology & Metabolism, 2014; 99(6): 1915–1942.
⁵ Nieto FJ i wsp. Association of sleep-disordered breathing, sleep apnea, and hypertension in a large community-based study. JAMA, 2000; 283(14): 1829–1836.
⁶ Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny (NIZP-PZH): dane epidemiologiczne dotyczące nadciśnienia tętniczego w Polsce. https://www.pzh.gov.pl