Refluks żołądkowy to jedna z najczęstszych dolegliwości układu trawiennego, która może znacząco wpływać na jakość życia. Charakterystyczne pieczenie za mostkiem, uczucie kwasoty w ustach czy uporczywy kaszel – te objawy mogą sygnalizować problem z dolnym zwieraczem przełyku. Zrozumienie mechanizmów powstawania refluksu oraz znajomość skutecznych metod leczenia pozwala na efektywne radzenie sobie z tym schorzeniem.
Spis treści
Czym jest refluks żołądkowy?
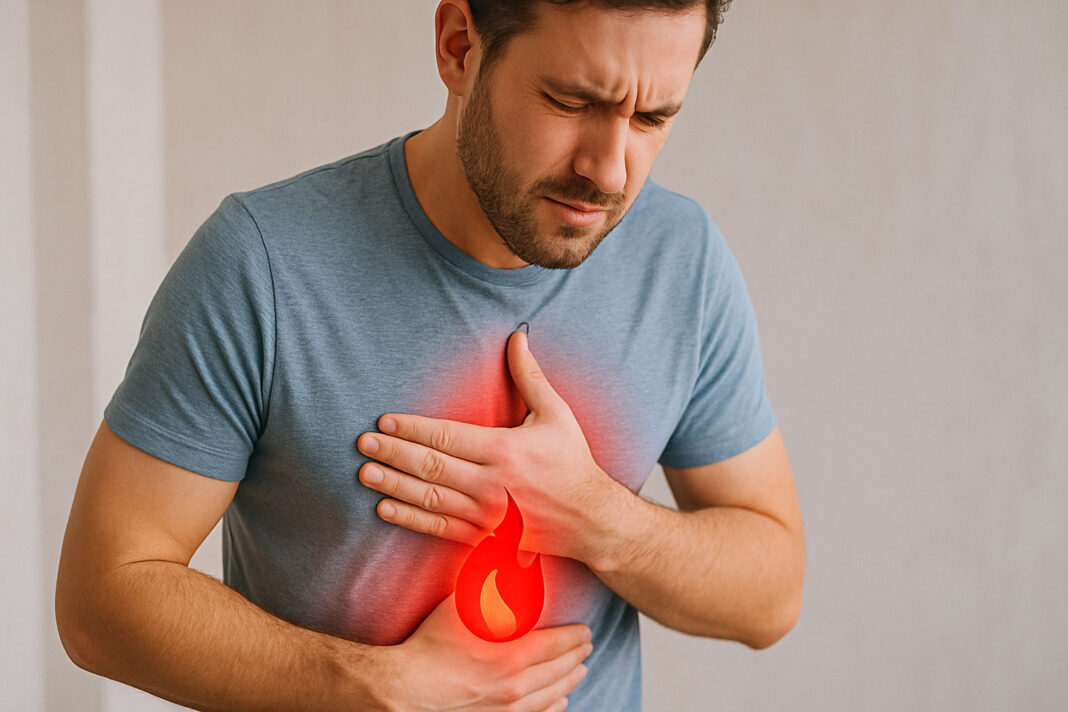
Refluks żołądkowo-przełykowy (GERD) to stan, w którym kwaśna treść żołądka cofa się do przełyku, powodując charakterystyczne objawy i potencjalne powikłania. W zdrowym organizmie dolny zwieracz przełyku działa jak jednokierunkowy zawór – otwiera się podczas połykania, pozwalając pokarmowi dostać się do żołądka, a następnie szczelnie się zamyka.
Problem pojawia się, gdy ten naturalny mechanizm ochronny zawodzi. Osłabiony lub nieprawidłowo funkcjonujący zwieracz umożliwia cofanie się agresywnej, kwaśnej treści żołądkowej do delikatnej śluzówki przełyku, która nie jest przystosowana do kontaktu z tak niskim pH.
„Objawy refluksu w krajach rozwiniętych dotyczą nawet 20-40% osób dorosłych, a codzienne dolegliwości odczuwa około 10% społeczeństwa.”
Rozpoznawanie objawów refluksu
Objawy klasyczne
Typowe oznaki refluksu żołądkowego są na tyle charakterystyczne, że często pozwalają na szybkie rozpoznanie problemu:
Zgaga to najbardziej rozpoznawalny objaw – uczucie pieczenia lub palenia za mostkiem, które może rozprzestrzeniać się w kierunku gardła. Dolegliwość ta nasila się szczególnie po posiłkach, w pozycji leżącej lub podczas pochylania się.
Regurgitacja, czyli cofanie się treści żołądkowej do ust, powoduje charakterystyczny kwaśny lub gorzki posmak. Może towarzyszyć jej uczucie „bulgotania” lub „wchodzenia” płynu do przełyku.
Ból w klatce piersiowej związany z refluksem bywa mylony z problemami kardiologicznymi. Różni się jednak charakterem – zazwyczaj jest bardziej palący niż uciskający i często występuje po posiłkach.
Objawy nietypowe, które mogą zaskakiwać
Refluks nie zawsze objawia się w sposób oczywisty. Pozaprzełykowe symptomy często pozostają nierozpoznane przez długi czas:
Przewlekły kaszel, szczególnie nasilający się nocą, może być jedynym objawem refluksu krtaniowo-gardłowego. Kwaśna treść żołądkowa, docierając do górnych dróg oddechowych, podrażnia delikatną śluzówkę krtani i tchawicy.
Chrypka i problemy z głosem wynikają z bezpośredniego działania kwasu na struny głosowe. Osoby zawodowo korzystające z głosu – nauczyciele, wykładowcy, śpiewacy – są szczególnie narażone na te dolegliwości.
Uczucie „kuli w gardle” (globus sensation) oraz częste odkaszliwanie to kolejne objawy, które pacjenci rzadko łączą z problemami żołądkowymi.
Najczęstsze przyczyny refluksu
Czynniki anatomiczne i fizjologiczne
Przepuklina rozworu przełykowego to jedna z głównych przyczyn organicznych refluksu. Stan ten, w którym część żołądka przemieszcza się przez przeponę do klatki piersiowej, znacząco upośledza funkcję zwieracza przełykowo-żołądkowego.
Zaburzenia motoryki przełyku mogą prowadzić do nieprawidłowego transportu pokarmu i utrudnionego oczyszczania przełyku z cofniętej treści żołądkowej.
Styl życia jako kluczowy czynnik
| Czynnik ryzyka | Mechanizm działania | Zalecenia |
|---|---|---|
| Otyłość | Zwiększone ciśnienie w jamie brzusznej | Redukcja masy ciała o 5-10% |
| Palenie tytoniu | Osłabienie zwieracza, zwiększenie kwasoty | Całkowite zaprzestanie palenia |
| Alkohol | Relaksacja zwieracza, podrażnienie śluzówki | Znaczne ograniczenie lub eliminacja |
| Duże posiłki | Nadmierne rozciągnięcie żołądka | Małe, częste posiłki (5-6 dziennie) |
Pokrmy wyzwalające objawy to indywidualna kwestia, ale najczęściej problematyczne są: tłuste i smażone potrawy, cytrusy, pomidory, czekolada, kawa, napoje gazowane oraz potrawy mocno przyprawione.
Leki mogące nasilać refluks
Niektóre powszechnie stosowane leki mogą przyczyniać się do rozwoju refluksu poprzez osłabienie dolnego zwieracza przełyku:
- Leki przeciwbólowe (zwłaszcza NLPZ: ibuprofen, diklofenak)
- Leki na nadciśnienie (niektóre blokery kanału wapniowego)
- Preparaty żelaza
- Bisfosfoniany stosowane w osteoporozie
- Niektóre antydepresanty
Jeśli podejrzewasz, że przyjmowane leki mogą nasilać objawy refluksu, skonsultuj się z lekarzem – często możliwa jest zmiana preparatu na alternatywny.
Diagnostyka – kiedy i jakie badania?
Rozpoznanie kliniczne
W większości przypadków typowe objawy pozwalają na postawienie diagnozy bez konieczności wykonywania skomplikowanych badań. Lekarz opiera się na charakterystycznym wywiadzie i może zaproponować test terapeutyczny z inhibitorami pompy protonowej.
Badania specjalistyczne
Gastroskopia jest zalecana w następujących sytuacjach:
- Objawy alarmujące (trudności w połykaniu, utrata masy ciała, krwawienie)
- Brak odpowiedzi na standardowe leczenie
- Długotrwałe objawy (powyżej kilku miesięcy)
- Wiek powyżej 50 lat z nowymi objawami
pH-metria 24-godzinna to najdokładniejsze badanie pozwalające na ilościową ocenę refluksu. Cienka sonda wprowadzana przez nos rejestruje zmiany kwasowości w przełyku przez całą dobę.
Skuteczne metody leczenia
Fundament terapii – modyfikacja stylu życia
Zmiany dietetyczne przynoszą często spektakularne efekty już po kilku dniach:
- Eliminacja pokarmów wyzwalających – prowadź dzienniczek objawów, aby zidentyfikować indywidualne czynniki wywołujące
- Zmiana rytmu posiłków – jedz małe porcje co 3-4 godziny, unikaj jedzenia na 3 godziny przed snem
Optymalizacja pozycji ciała ma kluczowe znaczenie:
- Podniesienie wezgłowia łóżka o 15-20 cm (nie tylko poduszki!)
- Sen na lewym boku – anatomicznie korzystna pozycja
- Unikanie leżenia po posiłkach przez minimum 3 godziny
Leczenie farmakologiczne
Leki dostępne bez recepty
Antacida (zawierające sole wapnia, magnezu lub glinu) działają szybko, ale krótko – neutralizują kwas już obecny w żołądku. Idealne do doraźnego użycia, ale nie nadają się do długotrwałej terapii.
Preparaty alginiowe tworzą unoszącą się na powierzchni treści żołądkowej warstwę ochronną, która mechanicznie zapobiega refluksowi. Szczególnie skuteczne po posiłkach.
Leki na receptę
Inhibitory pompy protonowej (IPP) to złoty standard w leczeniu refluksu. Preparaty zawierające omeprazol, pantoprazol czy esomeprazol redukują produkcję kwasu żołądkowego o 90-95%, co pozwala na wygojenie uszkodzonej śluzówki przełyku.
Ważna informacja: IPP należy przyjmować na czczo, 30-60 minut przed śniadaniem, aby uzyskać optymalną skuteczność.
Antagoniści receptorów H2 (ranitydyna, famotydyna) działają słabiej niż IPP, ale mogą być pomocne w leczeniu objawów nocnych.
Kiedy rozważyć leczenie chirurgiczne?
Funduplikacja laparoskopowa to zabieg polegający na owinięciu górnej części żołądka wokół dolnego odcinka przełyku, co wzmacnia naturalny mechanizm przeciwrefluksowy.
Operację rozważa się w przypadkach:
- Braku odpowiedzi na leczenie farmakologiczne
- Młody wiek pacjenta (niechęć do długotrwałego przyjmowania leków)
- Duża przepuklina rozworu przełykowego
- Poważne powikłania refluksu
Powikłania nieleczonego refluksu
Chronicznie nieleczony refluks może prowadzić do poważnych konsekwencji:
Przełyk Barretta to zmiana nabłonka wyściełającego przełyk, powstająca w wyniku długotrwałego kontaktu z kwaśną treścią żołądkową. Jest to stan przedrakowy wymagający regularnego monitorowania endoskopowego.
Zwężenia przełyku powstają w rezultacie gojenia się głębokich nadżerek i mogą powodować trudności w połykaniu stałych pokarmów.
Rak przełyku to najpoważniejsze, na szczęście rzadkie powikłanie długotrwałego, nieleczonego refluksu.
Skuteczna profilaktyka refluksu
Utrzymanie prawidłowej masy ciała to najważniejszy element profilaktyki. Już 5-10% redukcja masy ciała może znacząco zmniejszyć częstość i nasilenie objawów.
Dieta śródziemnomorska – bogata w warzywa, oliwę z oliwek, ryby i produkty pełnoziarniste – wykazuje udowodnione działanie ochronne przeciwko refluksowi.
Zarządzanie stresem poprzez regularne ćwiczenia, techniki relaksacyjne czy hobby znacząco wpływa na poprawę objawów. Stres przewlekły nasila produkcję kwasu żołądkowego i upośledza naturalne mechanizmy obronne organizmu.
Kiedy zgłosić się do lekarza?
Pilna konsultacja jest konieczna w przypadku:
- Trudności w połykaniu stałych pokarmów
- Niezamierzonej utraty masy ciała
- Krwawienia z przewodu pokarmowego (wymioty z krwią, czarny stolec)
- Silnego bólu w klatce piersiowej
Rutynowa wizyta jest wskazana, gdy:
- Objawy występują częściej niż 2 razy w tygodniu
- Leki dostępne bez recepty nie przynoszą oczekiwanej ulgi
- Pojawiają się objawy atypowe (kaszel, chrypka, problemy z oddychaniem)
Podsumowanie
Refluks żołądkowy, choć powszechny, nie musi oznaczać rezygnacji z komfortu życia. Wczesne rozpoznanie i kompleksowe podejście terapeutyczne – obejmujące modyfikację stylu życia, odpowiednie leczenie farmakologiczne i regularne kontrole – pozwalają na skuteczne opanowanie objawów i zapobieganie powikłaniom.
Kluczem do sukcesu jest indywidualne podejście – to, co sprawdza się u jednego pacjenta, może być nieskuteczne u innego. Współpraca z lekarzem i systematyczne wprowadzanie zmian w stylu życia przynoszą najlepsze długoterminowe efekty.
Pamiętaj: refluks to choroba, którą można skutecznie leczyć. Nie ignoruj objawów i nie wahaj się szukać profesjonalnej pomocy.
Źródła:
- Vakil N, van Zanten SV, Kahrilas P, et al. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol. 2006;101(8):1900-1920.
- Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2013;108(3):308-328.
- Gyawali CP, Kahrilas PJ, Savarino E, et al. Modern diagnosis of GERD: the Lyon Consensus. Gut. 2018;67(7):1351-1362.
- National Institute for Health and Care Excellence. Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management. NICE guideline [CG184]. 2014.
- Richter JE, Rubenstein JH. Presentation and Epidemiology of Gastroesophageal Reflux Disease. Gastroenterology. 2018;154(2):267-276.