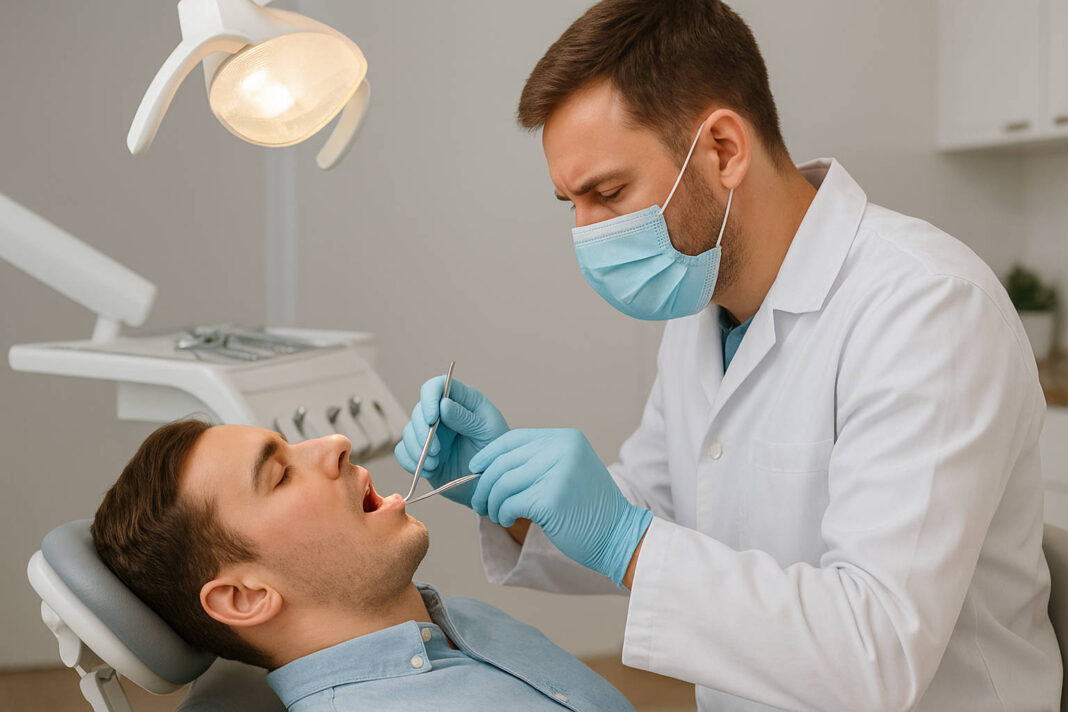
Zęby mądrości to prawdziwe łamigłówki stomatologii. Choć natura obdarzyła nas nimi, współczesna szczęka często okazuje się za mała, by pomieścić te późne „dodatki”. W rezultacie wiele osób staje przed koniecznością usunięcia ósemek. Jeśli zastanawiasz się, jak przebiega taki zabieg i czego możesz się spodziewać podczas rekonwalescencji, ten artykuł rozwieje Twoje wątpliwości.
Spis treści
Dlaczego ósemki wymagają usunięcia?
Zęby mądrości, nazywane też ósemkami lub trzecimi zębami trzonowymi, pojawiają się zwykle między 17. a 25. rokiem życia. Niestety, ewolucja sprawiła, że nasze szczęki stały się mniejsze, podczas gdy zęby zachowały swoje pierwotne rozmiary. To prowadzi do różnych problemów.
Najczęstsze przyczyny usuwania ósemek:
Brak miejsca w łuku zębowym – gdy ósemka nie ma wystarczająco dużo przestrzeni, może powodować ściskanie i przesuwanie innych zębów. Szczególnie dotyczy to osób po leczeniu ortodontycznym.
Nieprawidłowe wyrzynanie – zęby mogą rosnąć pod kątem, pozostawać częściowo pokryte dziąsłem lub w ogóle nie wyrżnąć się. Taka sytuacja sprzyja gromadzeniu się bakterii i rozwojowi stanów zapalnych.
Trudności higieniczne – ósemki znajdują się w trudno dostępnych miejscach, co utrudnia skuteczne czyszczenie. W efekcie często dochodzi do próchnicy czy chorób dziąseł.
Powikłania zapalne – częściowo wyrżnięte zęby mądrości mogą powodować bolesne stany zapalne dziąseł, a w skrajnych przypadkach nawet ropnie.
„Badania wskazują, że próchnica i jej powikłania stanowią aż 63,2% wszystkich wskazań do chirurgicznego usuwania zębów mądrości¹”
Kiedy nie trzeba usuwać ósemek?
Współczesna stomatologia odchodzi od rutynowego usuwania wszystkich zębów mądrości. Zdrowe ósemki, które prawidłowo wyrżnęły się i nie powodują problemów, można zachować. Decyzję o konieczności zabiegu zawsze podejmuje lekarz po dokładnym badaniu klinicznym i analizie zdjęć rentgenowskich.
Diagnostyka przed zabiegiem
Przed usunięciem ósemki konieczne jest przeprowadzenie dokładnej diagnostyki. Badanie kliniczne pozwala ocenić stopień wyrznięcia zęba, stan tkanek otaczających oraz dostęp operacyjny.
Zdjęcie pantomograficzne (panoramiczne) to złoty standard w planowaniu zabiegu. Pokazuje ono położenie ósemki względem sąsiednich zębów, korzeni oraz ważnych struktur anatomicznych, jak kanał nerwu żuchwowego czy zatoka szczękowa.
W skomplikowanych przypadkach lekarz może zlecić tomografię komputerową, która daje trójwymiarowy obraz i pozwala na precyzyjne zaplanowanie przebiegu operacji.
Jak przebiega zabieg usuwania ósemki?
Przygotowanie do zabiegu
Przed operacją lekarz przeprowadza szczegółowy wywiad medyczny, sprawdzając m.in. przyjmowane leki, alergie czy choroby przewlekłe. Ważne jest poinformowanie dentysty o wszystkich problemach zdrowotnych – szczególnie zaburzeniach krzepnięcia krwi czy przyjmowaniu leków przeciwkrzepliwych.
Znieczulenie
Zabieg przeprowadza się w znieczuleniu miejscowym. Najczęściej stosuje się lidokainę lub ultrakainę, które zapewniają całkowitą bezbolesność przez 2-4 godziny. U pacjentów z wysokim lękiem możliwe jest zastosowanie dodatkowej sedacji.
Techniki usuwania
| Typ zabiegu | Czas trwania | Charakterystyka |
|---|---|---|
| Ekstrakcja prosta | 10-20 minut | Zęby w pełni wyrżnięte, dobry dostęp |
| Ekstrakcja chirurgiczna | 30-60 minut | Zęby zatrzymane, konieczność nacięcia dziąsła |
| Ekstrakcja z podziałem zęba | 45-90 minut | Skomplikowane przypadki, nietypowy kształt korzeni |
Etapy zabiegu chirurgicznego
Nacięcie i odpreparowanie dziąsła – chirurg wykonuje precyzyjne nacięcie, tworząc płat, który umożliwia dostęp do zęba.
Usunięcie fragmentu kości – gdy ósemka jest całkowicie zatrzymana, konieczne może być usunięcie części kości ją przykrywającej.
Ekstrakcja zęba – w zależności od przypadku zęb usuwa się w całości lub po uprzednim podzieleniu na mniejsze fragmenty.
Oczyszczenie rany i założenie szwów – po usunięciu zęba chirurg dokładnie czyści jamę, usuwa ewentualne fragmenty i zszywa dziąsło.
Różnice między usuwaniem górnych i dolnych ósemek
Górne ósemki są zazwyczaj łatwiejsze do usunięcia ze względu na lepszy dostęp i mniejsze ryzyko uszkodzenia ważnych struktur nerwowych. Kość szczęki jest również bardziej miękka niż żuchwa.
Dolne ósemki wymagają większej ostrożności z powodu bliskości kanału nerwu żuchwowego. Ich usunięcie często wiąże się z większym obrzękiem i dłuższą rekonwalescencją. Dodatkowo istnieje niewielkie ryzyko przejściowego lub (bardzo rzadko) trwałego zaburzenia czucia w obrębie wargi i podbródka.
Pierwsze godziny po zabiegu
Bezpośrednio po usunięciu ósemki najważniejsze jest kontrolowanie krwawienia. Lekarz zakłada specjalny tampons, który należy przygryźć na 30-45 minut. Pierwszą dobę po zabiegu uważa się za najbardziej krytyczną.
Zalecenia na pierwsze 24 godziny:
Dieta – pierwsze 2 godziny po zabiegu należy powstrzymać się od jedzenia i picia. Później można spożywać płynne, chłodne pokarmy: jogurty, koktajle mleczne, zupy krem w temperaturze pokojowej.
Higiena – przez pierwszą dobę unikaj płukania jamy ustnej. Może to doprowadzić do usunięcia skrzepu krwi i powstania suchego zębodołu.
Lód – zimne okłady nakładane na policzek (15 minut co godzinę) zmniejszą obrzęk i ból.
Pozycja podczas snu – śpij z lekko uniesioną głową, co ułatwi odpływ krwi i zmniejszy obrzęk.
Leki po usunięciu ósemki
Leki przeciwbólowe to podstawa komfortu w pierwszych dniach po zabiegu. Najskuteczniejsze okazuje się połączenie ibuprofen (400-600mg co 6-8h) z paracetamolem (500-1000mg co 6h). Takie połączenie działa nie tylko przeciwbólowo, ale też przeciwzapalnie.
Antybiotyki przepisuje się jedynie w uzasadnionych przypadkach – przy wysokim ryzyku zakażenia lub u pacjentów z obniżoną odpornością. Rutynowe stosowanie antybiotyków po każdym usunięciu ósemki nie jest konieczne.
Płukanki antyseptyczne można zacząć stosować dopiero po 24 godzinach od zabiegu. Najlepsze są preparaty z chlorheksydyną lub octenidyną.
Rekonwalescencja tydzień po tygodniu
Pierwszy tydzień
To okres najbardziej intensywnego gojenia. Obrzęk osiąga maksimum około 2-3 dnia po zabiegu, po czym stopniowo się zmniejsza. Ból powinien być już znacznie mniejszy i dobrze kontrolowany lekami dostępnymi bez recepty.
Można wprowadzać miękkie pokarmy: jajecznicę, ryż, makaron, ryby. Ważne, by żuć po stronie przeciwnej do miejsca operacji.
Drugi tydzień
Usunięcie szwów następuje zwykle między 7. a 10. dniem po zabiegu. To bezbolesna procedura trwająca kilka minut. Po usunięciu szwów można stopniowo wracać do normalnej diety, zachowując ostrożność z twardymi pokarmami.
Trzeci i czwarty tydzień
Pełne zagojenie tkanek miękkich następuje zwykle do końca trzeciego tygodnia. Można już normalnie szczotkować zęby w okolicy miejsca operacji, używając miękkiej szczoteczki.
Pełne zagojenie
Kość potrzebuje 6-8 tygodni na całkowite zagojenie, choć pacjent zazwyczaj nie odczuwa już żadnych dolegliwości. W tym czasie warto unikać bardzo twardych pokarmów i kontaktowych sportów.
Powikłania – kiedy zgłosić się do lekarza?
Choć usuwanie ósemek to rutynowy zabieg, czasami mogą wystąpić powikłania wymagające interwencji lekarza.
Objawy wymagające natychmiastowej konsultacji:
- Silne krwawienie trwające ponad 24 godziny lub wznawiające się po ustaniu
- Narastający ból po 3-4 dniu, szczególnie promieniujący do ucha
- Wysoka gorączka powyżej 38,5°C
- Nieprzyjemny smak i zapach z miejsca po usuniętym zębie
- Trudności w otwieraniu ust narastające po kilku dniach
- Drętwienie wargi utrzymujące się ponad tydzień
Suchy zębodół – najczęstsze powikłanie
Suchy zębodół (alveolitis sicca) występuje u 2-5% pacjentów po usunięciu ósemki dolnej. Objawia się intensywnym bólem pojawiającym się 2-4 dni po zabiegu, gdy skrzep krwi zostanie przedwcześnie usunięty z zębodołu.
Czynniki zwiększające ryzyko tego powikłania to: palenie tytoniu, stosowanie antykoncepcji hormonalnej u kobiet, płukanie jamy ustnej w pierwszej dobie po zabiegu oraz słaba higiena.
Szczególne sytuacje
Usuwanie ósemek w ciąży
Ciąża nie jest bezwzględnym przeciwwskazaniem do usunięcia zęba mądrości, ale wymaga szczególnej ostrożności. Optymalnym czasem jest drugi trymestr (13-27 tydzień ciąży), gdy ryzyko dla płodu jest najmniejsze.
W przypadku ostrych stanów zapalnych zabieg przeprowadza się niezależnie od trymestru, bo korzyści przewyższają potencjalne ryzyko.
Pacjenci z chorobami ogólnoustrojowymi
Osoby z cukrzycą, chorobami serca czy zaburzeniami krzepnięcia wymagają szczególnego przygotowania i modyfikacji protokołu postępowania. Ważna jest współpraca między stomatologiem a lekarzem prowadzącym.
Alternatywy dla usuwania
Nie każdy problem z ósemką oznacza konieczność jej usunięcia. Leczenie zachowawcze może być skuteczne, gdy ząb jest zdrowy strukturalnie, a problem dotyczy jedynie stanów zapalnych dziąseł.
Korekta ortodontyczna czasami pozwala stworzyć miejsce dla prawidłowego wyrznięcia się zęba mądrości. To opcja do rozważenia szczególnie u młodych pacjentów.
Regularne kontrole i profilaktyka mogą pozwolić na zachowanie zdrowych ósemek przez długie lata, pod warunkiem utrzymania odpowiedniej higieny.
Koszt usuwania ósemek
Cena zabiegu w Polsce waha się od 300 do 1500 złotych za jeden ząb, w zależności od stopnia skomplikowania przypadku. Proste ekstrakcje są tańsze, podczas gdy skomplikowane zabiegi chirurgiczne kosztują więcej.
Warto sprawdzić, czy zabieg można przeprowadzić w ramach NFZ – bezpłatnie mogą korzystać osoby do 18. roku życia oraz w przypadkach nagłych stanów zapalnych.
Podsumowanie – co warto zapamiętać
Usuwanie ósemek to bezpieczny i rutynowy zabieg, który przy właściwym przeprowadzeniu rzadko powoduje poważne powikłania. Kluczem do sukcesu jest dokładne przestrzeganie zaleceń pooperacyjnych i regularne kontrole u stomatologa.
Pamiętaj, że każdy przypadek jest indywidualny. To, co sprawdziło się u znajomego, niekoniecznie będzie odpowiednie dla Ciebie. Zawsze kieruj się wskazówkami swojego lekarza i nie wahaj się zadawać pytań – dobrze poinformowany pacjent to pacjent, który szybciej wraca do zdrowia.
Współczesne metody znieczulenia sprawiają, że zabieg jest całkowicie bezbolesny, a właściwa rekonwalescencja pozwala na szybki powrót do normalnej aktywności. Nie odkładaj wizyty u stomatologa, jeśli podejrzewasz problemy z ósemkami – wcześniejsza interwencja często oznacza prostszy zabieg i szybsze gojenie.
Przypisy
¹ Nazir MA. Prevalence of periodontal disease, its association with systemic diseases and prevention. Int J Health Sci (Qassim). 2017;11(2):72-80.
² Dodson TB. Prevention of adverse outcomes in third molar surgery. Oral Maxillofac Surg Clin North Am. 2007;19(3):389-403.
³ Eshghpour M, et al. Pattern of mandibular third molar impaction: A cross-sectional study in northeast of Iran. Niger J Clin Pract. 2014;17(6):673-7.
⁴ Blum IR. Contemporary views on dry socket (alveolar osteitis): a comprehensive update. J Oral Maxillofac Surg. 2002;60(1):13-23.