Brzęczenie, świszczenie czy pulsowanie w uszach to dolegliwość, która dotyka miliony osób na całym świecie. Choć szumy uszne rzadko sygnalizują poważne zagrożenie, mogą znacząco obniżać komfort życia, utrudniać koncentrację i zakłócać sen. Kluczem do skutecznego postępowania jest zrozumienie, kiedy są one jedynie przejściową niedogodnością, a kiedy wymagają pilnej konsultacji lekarskiej.
Najważniejsze informacje w skrócie:
- Szumy uszne (tinnitus) to dźwięki słyszane w uszach lub głowie bez zewnętrznego źródła – mogą przybierać formę brzęczenia, świstu, szumu lub pulsowania i dotykają około 10-15% dorosłej populacji
- Przyczyny są różnorodne – od narażenia na hałas, przez problemy naczyniowe i zaburzenia metaboliczne, aż po działania niepożądane leków czy stres przewlekły
- Nie każdy szum wymaga natychmiastowej interwencji, ale nagłe pojawienie się w jednym uchu, towarzyszący ubytek słuchu czy szum pulsujący to sygnały, które wymagają szybkiej konsultacji specjalisty
Spis treści
Czym właściwie są szumy w uszach?
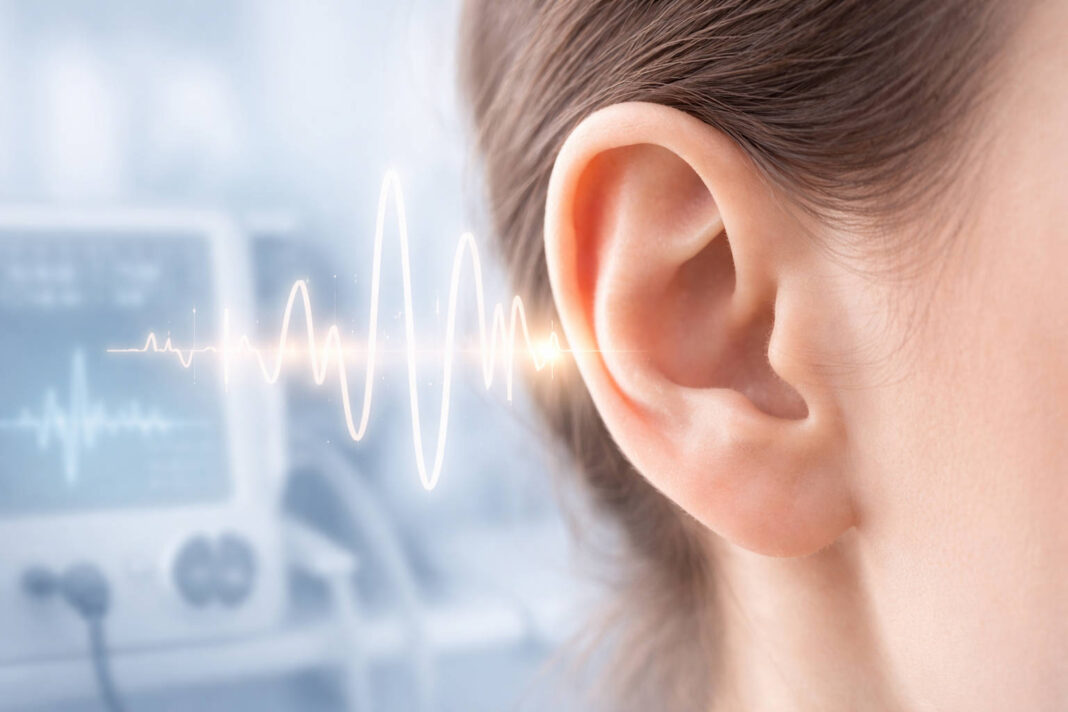
Szumy uszne, medycznie określane jako tinnitus, to zjawisko słyszenia dźwięków, które nie pochodzą z otoczenia. Warto wiedzieć, że w warunkach całkowitej ciszy każdy człowiek słyszy delikatny, fizjologiczny szum – to normalne zjawisko wynikające z aktywności układu słuchowego. Problem zaczyna się wtedy, gdy szum staje się na tyle wyraźny, że nie da się go zignorować nawet w obecności dźwięków z otoczenia.
Pacjenci opisują swoje dolegliwości bardzo różnie. Jedni mówią o wysokim pisku przypominającym świst czajnika, inni o niskim buczeniu jak w ulu, jeszcze inni o dźwięku przypominającym szum morza czy brzęczenie owadów. Szum może występować w jednym uchu, obu uszach lub wydawać się, że pochodzi z głowy. Bywa ciągły lub przerywany, cichszy lub głośniejszy w zależności od pory dnia.
Lekarze dzielą szumy uszne na dwie główne kategorie. Szumy subiektywne, stanowiące około 95% przypadków, słyszy tylko sam pacjent. Szumy obiektywne, znacznie rzadsze, można zarejestrować za pomocą specjalistycznej aparatury lub czasem usłyszeć podczas badania przez lekarza – powstają one na skutek rzeczywistych wibracji czy przepływów w organizmie, najczęściej o charakterze naczyniowym.
Skąd biorą się szumy w uszach?
Uszkodzenie komórek słuchowych – najczęstszy winowajca
Najpowszechniejszą przyczyną szumów usznych jest uszkodzenie delikatnych komórek rzęsatych w uchu wewnętrznym, które odpowiadają za przekształcanie drgań mechanicznych w sygnały elektryczne docierające do mózgu. Kiedy te komórki ulegają uszkodzeniu lub degeneracji, mogą wysyłać chaotyczne sygnały, które mózg interpretuje jako dźwięk.
Do uszkodzenia komórek słuchowych najczęściej dochodzi przez:
Ekspozycję na hałas – zarówno jednorazową (np. wybuch, koncert), jak i przewlekłą (praca w hałasie, częste słuchanie głośnej muzyki przez słuchawki). Osoby pracujące w przemyśle, muzycy czy pracownicy budowlani należą do grup szczególnie narażonych.
Naturalne starzenie się – po 60. roku życia naturalny proces starzenia się układu słuchowego (presbyacusis) prowadzi do stopniowej utraty komórek słuchowych, czemu często towarzyszą szumy uszne.
Urazy akustyczne – nagłe, bardzo głośne dźwięki mogą spowodować natychmiastowe uszkodzenie struktur ucha wewnętrznego.
Problemy z uchem środkowym i przewodem słuchowym
Zaskakująco częstą, ale na szczęście łatwo usuwalną przyczyną szumów jest zwykła woskowina zatykająca przewód słuchowy. Nagromadzona wydzielina nie tylko pogarsza słyszenie, ale może również powodować uczucie pełności w uchu i brzęczenie. Po usunięciu korka woskowinowego przez laryngologa objawy zwykle natychmiast ustępują.
Zapalenia ucha środkowego, szczególnie przewlekłe, również mogą być źródłem uciążliwych szumów. Gromadzenie się płynu za błoną bębenkową zmienia ciśnienie i wpływa na przewodzenie dźwięku. Z kolei otoskleroza, czyli nieprawidłowe kostnienie w obszarze ucha środkowego, prowadzi do upośledzenia ruchomości strzemiączka i może manifestować się nie tylko ubytkiem słuchu, ale także szumami.
Przyczyny naczyniowe – gdy szum pulsuje
Szumy synchroniczne z biciem serca, określane jako pulsujące, prawie zawsze mają podłoże naczyniowe i wymagają szczególnej uwagi diagnostycznej. Mogą być spowodowane:
Nadciśnieniem tętniczym – podwyższone ciśnienie krwi wzmaga przepływ przez naczynia w okolicy ucha, co może być słyszalne jako rytmiczne pulsowanie. To jedna z częstszych przyczyn, którą relatywnie łatwo można wyeliminować poprzez właściwe leczenie nadciśnienia.
Miażdżycą tętnic szyjnych – zwężenie tętnic prowadzących do mózgu powoduje turbulentny przepływ krwi, który może być odbierany jako szum. To sytuacja wymagająca diagnostyki, gdyż wiąże się z podwyższonym ryzykiem udaru.
Wadami i malformacjami naczyniowymi – nieprawidłowości w budowie naczyń krwionośnych w okolicy ucha lub czaszkowej części naczyń mogą generować słyszalne przepływy. Choć rzadkie, wymagają wykluczenia za pomocą badań obrazowych.
Zaburzenia metaboliczne i ogólnoustrojowe
Organizm funkcjonuje jako złożony system, w którym różne narządy i procesy są ze sobą powiązane. Dlatego szumy uszne mogą być objawem zaburzeń pozornie niezwiązanych z układem słuchowym.
Choroby tarczycy – zarówno nadczynność, jak i niedoczynność tarczycy wpływają na metabolizm całego organizmu, w tym na układ słuchowy. Pacjenci z zaburzeniami tarczycy częściej zgłaszają problemy ze szumami usznymi.
Niedokrwistość – obniżony poziom hemoglobiny prowadzi do gorszego dotlenienia tkanek, w tym struktur ucha wewnętrznego. Dodatkowo zmienia się lepkość krwi i dynamika jej przepływu, co może generować szumy.
Cukrzyca – przewlekle podwyższony poziom glukozy uszkadza drobne naczynia krwionośne i nerwy obwodowe, również te zaopatrujące ucho wewnętrzne. Osoby z cukrzycą częściej cierpią na problemy słuchowe i szumy.
Niedobory witamin, szczególnie witaminy B12, mogą wpływać na funkcjonowanie układu nerwowego, w tym nerwu słuchowego, prowadząc do różnych objawów, w tym szumów usznych.
Leki i substancje ototoksyczne
„Ponad 200 leków ma udokumentowane działanie ototoksyczne, co oznacza potencjalne uszkodzenie struktur ucha wewnętrznego” – podaje American Tinnitus Association.
Niektóre powszechnie stosowane leki mogą uszkadzać struktury odpowiedzialne za słyszenie lub wywoływać szumy uszne jako działanie niepożądane. Do najważniejszych grup należą:
Kwas acetylosalicylowy (aspiryna) w wysokich dawkach może powodować odwracalne szumy uszne. Po zmniejszeniu dawki lub odstawieniu leku objawy zwykle ustępują.
Antybiotyki aminoglikozydowe (gentamycyna, streptomycyna, tobramycyna) stosowane w ciężkich zakażeniach bakteryjnych mają silne działanie ototoksyczne. Ich użycie wymaga monitorowania funkcji słuchu.
Niektóre leki moczopędne (furosemid w wysokich dawkach) oraz chemioterapeutyki (cisplatyna, karboplatyna) również mogą uszkadzać komórki słuchowe.
Niesteroidowe leki przeciwzapalne (ibuprofen, naproksen) przy długotrwałym stosowaniu w dużych dawkach mogą przyczyniać się do powstawania szumów.
Dysfunkcje układu mięśniowo-szkieletowego
Połączenia anatomiczne i neurologiczne między odcinkiem szyjnym kręgosłupa, stawem skroniowo-żuchwowym a układem słuchowym sprawiają, że problemy w tych obszarach mogą manifestować się szumami usznymi.
Dysfunkcja stawu skroniowo-żuchwowego (TMJ) – zaburzenia w pracy tego stawu, często związane z zaciskaniem zębów, zgrzytaniem czy nieprawidłowym zgryzie, mogą prowadzić do szumów. Bliskość anatomiczna stawu z uchem środkowym sprawia, że napięcie mięśni i nieprawidłowości biomechaniczne promieniują na struktury słuchowe.
Problemy z odcinkiem szyjnym kręgosłupa, przewlekłe napięcie mięśni karku czy dyskopatia szyjcowa również mogą przyczyniać się do powstawania lub nasilania szumów. Fizjoterapia i leczenie osteopatyczne przynoszą w takich przypadkach często wymierne korzyści.
Czynnik psychologiczny – stres i zmęczenie
Nie można pominąć roli stresu i czynników psychologicznych w mechanizmie powstawania i nasilania szumów usznych. Przewlekły stres, napięcie nerwowe i zmęczenie wpływają na funkcjonowanie układu nerwowego, w tym ośrodków odpowiedzialnych za przetwarzanie sygnałów słuchowych. Osoby w stanach lękowych czy depresji znacznie częściej zgłaszają problemy ze szumami, a sam szum może z kolei prowadzić do pogorszenia stanu psychicznego, tworząc błędne koło.
Rzadsze, ale poważne przyczyny
Choć stanowią niewielki odsetek przypadków, niektóre schorzenia wymagają szczególnej czujności. Neuriniak nerwu słuchowego (guz łagodny rozwijający się na nerwie słuchowym) typowo objawia się jednostronnym szumem, stopniowym pogorszeniem słuchu w jednym uchu i zaburzeniami równowagi. Choroba Ménière’a to zaburzenie ucha wewnętrznego charakteryzujące się napadami zawrotów głowy, fluktuującym ubytkiem słuchu w niskich częstotliwościach, uczuciem pełności w uchu i szumami. Guzy okolicy mostowo-móżdżkowej, urazy głowy czy rzadko występujące choroby autoimmunologiczne również mogą się manifestować szumami usznymi.
Kiedy szumy w uszach są sygnałem ostrzegawczym?
Sytuacje wymagające pilnej konsultacji
Większość przypadków szumów usznych, choć nieprzyjemna, nie stanowi zagrożenia dla zdrowia. Istnieją jednak sytuacje, w których szum może być objawem poważniejszego schorzenia wymagającego szybkiej interwencji medycznej.
Nagłe pojawienie się szumu w jednym uchu, szczególnie gdy towarzyszy mu pogorszenie słuchu, to sytuacja wymagająca pilnej (najlepiej w ciągu 24-48 godzin) konsultacji laryngologicznej. Może to być objaw nagłej głuchoty, która wymaga natychmiastowego leczenia – opóźnienie terapii znacząco zmniejsza szanse na odzyskanie słuchu.
Szum pulsujący, synchroniczny z biciem serca, zawsze wymaga diagnostyki w kierunku przyczyn naczyniowych. Choć najczęściej okazuje się być następstwem nadciśnienia czy miażdżycy, w rzadszych przypadkach może sygnalizować malformację naczyniową, ubytek w kości skroniowej czy nawet guz naczyniowy.
Towarzyszące objawy neurologiczne – osłabienie połowicze, zaburzenia mowy, podwójne widzenie, problemy z koordynacją ruchową w połączeniu z szumami wymagają natychmiastowej (szpitalnej) diagnostyki w kierunku udaru czy innych schorzeń ośrodkowego układu nerwowego.
Zawroty głowy i zaburzenia równowagi występujące razem z szumami mogą wskazywać na problemy z uchem wewnętrznym (choroba Ménière’a, zapalenie błędnika) lub rzadziej – na zmiany w obrębie układu nerwowego.
Ból, gorączka, wydzielina z ucha to typowe objawy ostrego zapalenia ucha, które wymaga leczenia antybiotykowego. Nieleczone zapalenie może prowadzić do poważnych powikłań.
Szumy po urazie głowy, nawet pozornie niewielkim, mogą sygnalizować uraz labiryntu błędnikowego, uszkodzenie struktur ucha środkowego czy wstrząśnienie mózgu i wymagają konsultacji.
Kiedy można umówić się na wizytę planową?
Jeśli szumy pojawiły się stopniowo, nie towarzyszą im niepokojące objawy i nie wpływają znacząco na codzienne funkcjonowanie, można umówić się na planową wizytę u lekarza pierwszego kontaktu lub laryngologa. Warto jednak nie zwlekać, jeśli:
- Szumy utrzymują się dłużej niż kilka dni i nie mają tendencji do ustępowania
- Nasilenie dolegliwości wpływa na koncentrację, sen czy samopoczucie psychiczne
- Zauważasz stopniowe pogarszanie się słuchu
- Szumy pojawiły się po rozpoczęciu przyjmowania nowego leku
- Masz uczucie pełności lub zatkania w uchu
Jak wygląda diagnostyka szumów usznych?
Kluczowy wywiad lekarski
Pierwszym i najważniejszym krokiem w diagnostyce jest dokładna rozmowa z lekarzem. Ponieważ większość szumów jest subiektywna i niemierzalna obiektywnie, Twój opis dolegliwości stanowi fundamentalną wskazówkę diagnostyczną. Lekarz zapyta o charakterystykę szumu (rodzaj dźwięku, jednostronny czy obustronny, ciągły czy przerywany), czas trwania, okoliczności pojawienia się, czynniki nasilające i łagodzące. Istotne będą informacje o przebytych chorobach, przyjmowanych lekach, narażeniu zawodowym na hałas, urazach głowy czy problemach zdrowotnych w rodzinie.
Badania podstawowe
Badanie otoskopowe, czyli wziernikowanie uszu, pozwala ocenić przewód słuchowy i błonę bębenkową. Lekarz sprawdzi, czy nie ma korka woskowinowego, oznak zapalenia, uszkodzenia błony bębenkowej czy nieprawidłowości w jamie bębenkowej.
Pomiar ciśnienia tętniczego to prosty, ale niezwykle ważny element diagnostyki. Nadciśnienie jest jedną z najczęstszych modyfikowalnych przyczyn szumów usznych.
Audiometria tonalna to podstawowe badanie słuchu, w którym pacjent za pomocą słuchawek słyszy dźwięki o różnej częstotliwości i głośności, sygnalizując przyciskiem, gdy je usłyszy. Badanie pozwala określić próg słyszenia dla każdego ucha osobno i wykryć ewentualny ubytek słuchu.
Tympanometria ocenia ruchomość błony bębenkowej i funkcjonowanie ucha środkowego. Pozwala wykryć obecność płynu, problemy z trąbką słuchową czy nieprawidłowości w układzie kosteczek słuchowych.
Badania specjalistyczne
W zależności od wyników badań podstawowych i podejrzeń diagnostycznych lekarz może zlecić dalszą diagnostykę:
Rezonans magnetyczny (MRI) lub tomografia komputerowa (CT) głowy są niezbędne, gdy podejrzewa się przyczynę neurologiczną, guz nerwu słuchowego, malformację naczyniową czy inne zmiany strukturalne. MRI jest szczególnie czułe w obrazowaniu miękkiej tkanki nerwowej, podczas gdy CT lepiej wizualizuje struktury kostne ucha.
USG Doppler tętnic szyjnych ocenia przepływ krwi przez naczynia zaopatrujące mózg i pozwala wykryć zwężenia czy blaszki miażdżycowe.
Badania laboratoryjne – morfologia krwi (wykrycie niedokrwistości), poziom glukozy (cukrzyca), lipidogram (zaburzenia lipidowe), hormony tarczycy (TSH, fT3, fT4) pozwalają wykluczyć lub potwierdzić przyczyny ogólnoustrojowe.
Badania audiologiczne zaawansowane – emisje otoakustyczne, potencjały wywołane ze pnia mózgu (ABR), ocena progu zagłuszania szumów – dostarczają szczegółowych informacji o funkcjonowaniu różnych poziomów układu słuchowego.
| Typ badania | Co ocenia | Kiedy jest szczególnie przydatne |
|---|---|---|
| Audiometria tonalna | Próg słyszenia | Zawsze w diagnostyce szumów |
| Tympanometria | Funkcję ucha środkowego | Podejrzenie problemów z uchem środkowym |
| MRI głowy | Struktury mózgu i nerwy | Szum jednostronny, objawy neurologiczne |
| USG Doppler | Przepływ w tętnicach szyjnych | Szum pulsujący, ryzyko miażdżycy |
| Badania laboratoryjne | Stan ogólny organizmu | Podejrzenie przyczyn metabolicznych |
Możliwości leczenia – co można zrobić?
Leczenie przyczynowe – eliminacja źródła problemu
Najbardziej efektywne jest leczenie ukierunkowane na konkretną przyczynę szumów. Jeśli diagnostyka wykaże, że za szumami stoi określona choroba lub stan, jego leczenie często prowadzi do zmniejszenia lub całkowitego ustąpienia dolegliwości.
Usunięcie korka woskowinowego przez laryngologa to prosty zabieg, który może natychmiast przynieść ulgę. Leczenie nadciśnienia tętniczego za pomocą odpowiednich leków często redukuje szumy pulsujące. W przypadku zapalenia ucha środkowego zastosowanie antybiotykoterapii eliminuje infekcję i towarzyszące jej objawy. Gdy szumy są działaniem niepożądanym leku, zmiana preparatu na inny po konsultacji z lekarzem może rozwiązać problem. W dysfunkcjach stawu skroniowo-żuchwowego pomocna jest fizjoterapia, wykonanie szyny okluzyjnej przez stomatologa czy leczenie osteopatyczne. Korekta niedoborów witamin, wyrównanie poziomu glukozy u diabetyków, normalizacja funkcji tarczycy – wszystko to może przyczynić się do złagodzenia szumów.
Terapia dźwiękiem – gdy nie można usunąć przyczyny
W sytuacjach, gdy nie udaje się znaleźć usuwalnej przyczyny lub gdy uszkodzenie jest trwałe, stosuje się metody mające na celu zmniejszenie percepcji szumu i poprawę jakości życia.
Terapia przyzwyczajeniowa (TRT – Tinnitus Retraining Therapy) to uznana metoda oparta na połączeniu poradnictwa psychologicznego i terapii dźwiękowej. Pacjent przez kilka godzin dziennie słucha delikatnego, specjalnie dobranego szumu, który nie maskuje całkowicie szumu własnego, ale zmniejsza kontrast między nim a ciszą. Równocześnie prowadzone są sesje edukacyjne pomagające zrozumieć mechanizm powstawania szumów i zmienić negatywne przekonania z nimi związane. Proces habituacji, czyli przyzwyczajenia się mózgu do ignorowania szumu, trwa zwykle 12-18 miesięcy, ale przynosi długotrwałe efekty u około 80% pacjentów.
Generatory szumów to małe urządzenia, często przypominające aparaty słuchowe, które wytwarzają cichy szum szerokopasmowy (biały szum, szum różowy, dźwięki natury). Celem nie jest zagłuszenie szumu usznego, ale stworzenie stałego tła akustycznego, które ułatwia mózgowi „odfiltrowanie” nieprzyjemnego dźwięku.
Aparaty słuchowe odgrywają podwójną rolę u osób z ubytkiem słuchu i szumami. Po pierwsze, wzmacniają dźwięki z otoczenia, dzięki czemu szum staje się mniej dominujący. Po drugie, lepsze słyszenie zmniejsza wysiłek słuchowy i zmęczenie, które często nasilają percepcję szumu. Nowoczesne aparaty słuchowe często mają wbudowane funkcje terapii dźwiękowej.
Wsparcie psychologiczne i techniki relaksacyjne
Szumy uszne mogą znacząco wpływać na samopoczucie psychiczne, prowadząc do lęku, frustracji, problemów ze snem czy nawet depresji. Z drugiej strony, stres i napięcie emocjonalne nasilają percepcję szumu. Dlatego wsparcie psychologiczne stanowi istotny element kompleksowego leczenia.
Terapia poznawczo-behawioralna (CBT) pomaga zmienić negatywne wzorce myślenia związane z szumami i wypracować skuteczne strategie radzenia sobie z nimi. Zamiast postrzegać szum jako zagrożenie, pacjent uczy się traktować go jako neutralny sygnał. Badania potwierdzają skuteczność CBT w redukcji dyskomfortu związanego z szumami, nawet jeśli sama głośność szumu nie zmienia się.
Techniki relaksacyjne – oddychanie przeponowe, progresywna relaksacja mięśni, mindfulness, medytacja – pomagają zmniejszyć napięcie i stres, które często nasilają szumy. Regularne praktykowanie tych technik może przynieść znaczącą poprawę samopoczucia.
Farmakoterapia – ograniczona rola leków
Warto uczciwie powiedzieć, że nie istnieje uniwersalny lek na szumy uszne. Farmakoterapia odgrywa raczej wspomagającą rolę i koncentruje się na leczeniu chorób współistniejących lub objawów związanych z szumami.
Preparaty poprawiające krążenie mózgowe (ekstrakt z miłorzębu japońskiego, winpocetyna, pentoksyfilina) są czasem przepisywane, choć ich skuteczność w leczeniu szumów nie została jednoznacznie udowodniona w badaniach naukowych. Leki przeciwlękowe lub nasenne mogą być pomocne krótkoterminowo w sytuacjach, gdy szumy poważnie zaburzają sen lub powodują silny lęk. Suplementacja witaminami grupy B, magnezu czy cynku może być uzasadniona przy potwierdzonych niedoborach. W niektórych przypadkach, przy współistniejącej depresji lub zaburzeniach lękowych, psychiatra może zalecić leki przeciwdepresyjne.
Co możesz zrobić sam – praktyczne wskazówki
Niezależnie od wybranej metody leczenia, istnieje wiele działań, które możesz podjąć samodzielnie, by zmniejszyć nasilenie szumów i poprawić komfort życia.
Chroń swój słuch. Unikaj miejsc o bardzo wysokim poziomie hałasu, a jeśli musisz w nich przebywać (koncerty, kluby, praca w hałasie), używaj zatyczek do uszu lub nauszników ochronnych. Ogranicz głośność w słuchawkach – jeśli ktoś obok ciebie słyszy, co słuchasz, muzyka jest zdecydowanie za głośna. Stosuj zasadę 60/60 – słuchaj maksymalnie przy 60% głośności przez nie dłużej niż 60 minut bez przerwy.
Zarządzaj stresem. Przewlekły stres to jeden z głównych czynników nasilających szumy. Znajdź technikę relaksacyjną, która działa dla ciebie – czy to joga, medytacja, spacery na świeżym powietrzu czy hobby, które pozwala ci się odprężyć. Regularny sen i aktywność fizyczna również pomagają w radzeniu sobie ze stresem.
Unikaj ciszy. Paradoksalnie, całkowita cisza często nasila percepcję szumów. Podczas zasypiania możesz włączyć aplikację generującą biały szum, dźwięki natury (szum deszczu, fal morskich, lasu) czy delikatną muzykę relaksacyjną. Także w ciągu dnia delikatne tło akustyczne może pomóc.
Ogranicz substancje pobudzające. Kofeina, nikotyna i alkohol mogą nasilać szumy u części osób. Warto przetestować, czy ich ograniczenie przynosi poprawę. Nie musisz całkowicie rezygnować, ale rozważne podejście może pomóc.
Dbaj o higienę uszu, ale z umiarem. Regularne, ale delikatne czyszczenie uszu jest ważne. Unikaj patyczków kosmetycznych, które mogą wpychać woskowinę głębiej i uszkadzać błonę bębenkową. Przy skłonności do zatykania uszu woskowina stosuj specjalne preparaty zmiękczające lub odwiedź laryngologa w celu profesjonalnego czyszczenia.
Monitoruj ciśnienie krwi i poziom glukozy. Jeśli masz nadciśnienie, cukrzycę lub ryzyko tych chorób, regularna kontrola i leczenie są kluczowe nie tylko dla ogólnego zdrowia, ale także dla zmniejszenia ryzyka problemów ze słuchem i szumami.
Bądź cierpliwy. Proces habituacji do szumów czy efekty terapii wymagają czasu. Większość skutecznych metod przynosi rezultaty po kilku tygodniach lub miesiącach regularnego stosowania.
Życie z szumami – perspektywa i nadzieja
Choć diagnoza szumów usznych może być frustrująca, szczególnie gdy nie udaje się znaleźć prostej, usuwalnej przyczyny, ważne jest, by wiedzieć, że istnieją skuteczne sposoby poprawy jakości życia. Mózg ludzki ma niezwykłą zdolność adaptacji – zjawisko neuroplastyczności sprawia, że z czasem może nauczyć się ignorować szumy, podobnie jak przestajemy słyszeć tykanie zegara w pokoju czy szum lodówki.
Większość osób ze szumami usznymi, dzięki odpowiedniej diagnostyce, leczeniu przyczyn, gdy to możliwe, oraz stosowaniu technik wspomagających, osiąga znaczącą poprawę. Badania pokazują, że po odpowiednim leczeniu i terapii nawet 80-85% pacjentów zgłasza zmniejszenie dyskomfortu związanego z szumami do poziomu, który nie wpływa znacząco na codzienne funkcjonowanie.
Kluczem jest nie ignorowanie problemu, szczególnie gdy pojawiają się sygnały ostrzegawcze, ale również unikanie katastroficznego myślenia. Szumy uszne to dolegliwość, z którą można nauczyć się żyć, a często – którą można skutecznie wyciszyć. Im wcześniej rozpocznie się diagnostykę i odpowiednie postępowanie, tym lepsze rokowanie i większa szansa na powrót do pełnego komfortu życia.
Przypisy i źródła
[1] National Institute on Deafness and Other Communication Disorders (NIDCD). „Tinnitus.” https://www.nidcd.nih.gov/health/tinnitus
[2] American Tinnitus Association. „Understanding the Facts.” https://www.ata.org/understanding-facts
[3] British Tinnitus Association. „What causes tinnitus?” https://www.tinnitus.org.uk/
[4] Centers for Disease Control and Prevention (CDC). „Loud Noise Can Cause Hearing Loss.” https://www.cdc.gov/nceh/hearing_loss/
[5] World Health Organization (WHO). „Deafness and hearing loss.” https://www.who.int/news-room/fact-sheets/detail/deafness-and-hearing-loss
[6] National Health Service (NHS). „Tinnitus – Causes.” https://www.nhs.uk/conditions/tinnitus/
[7] Henry JA, Zaugg TL, Myers PJ, Kendall CJ. „Progressive Tinnitus Management: Clinical Handbook for Audiologists.” Plural Publishing, 2010.
[8] European Academy of Otology and Neurotology. „Clinical Practice Guideline: Tinnitus.” https://www.eaono.org/