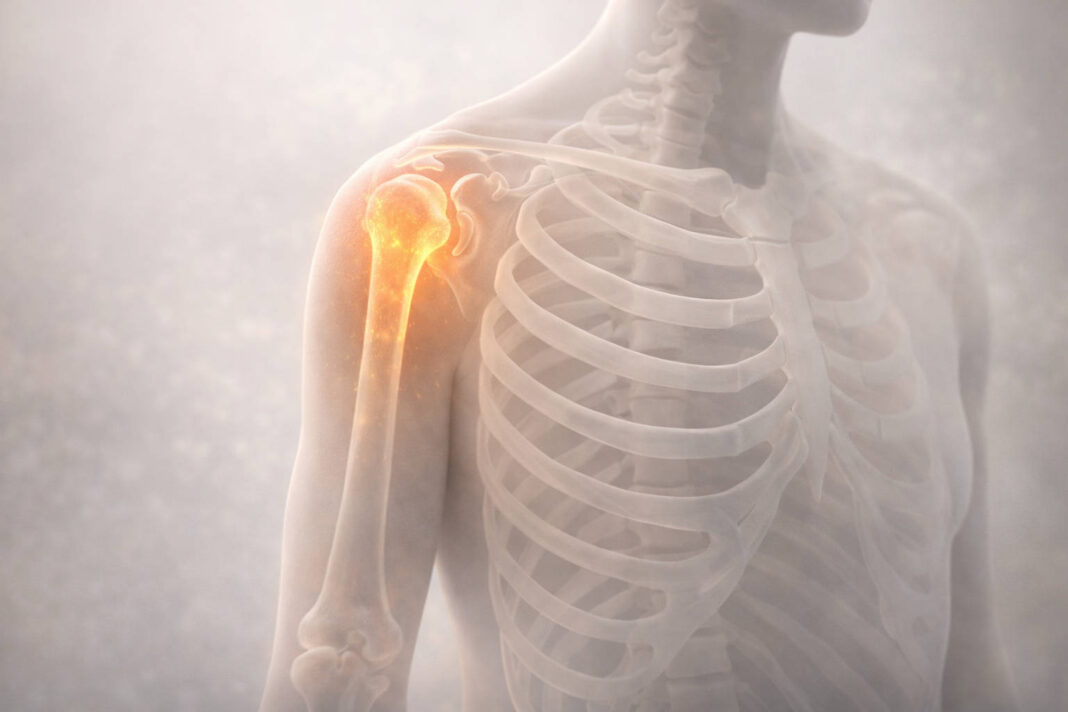
Bóle kości to dolegliwość, która nigdy nie powinna być bagatelizowana. W przeciwieństwie do przemijających dyskomfortów mięśniowych, ból kostny ma charakter głęboki i uporczywy, często nie ustępuje w spoczynku i może sygnalizować zarówno proste przeciążenie, jak i poważne schorzenia wymagające pilnej interwencji medycznej. Właściwe rozpoznanie przyczyny to klucz do skutecznego leczenia.
Najważniejsze informacje w skrócie:
- Ból kości różni się od bólu mięśniowego – ma charakter ciągły, głęboki i nie ustępuje w spoczynku, co odróżnia go od dolegliwości mięśniowo-stawowych nasilających się podczas ruchu
- Przyczyny są bardzo zróżnicowane – od urazów i niedoborów witaminowych, przez osteoporozę i infekcje, aż po choroby nowotworowe i reumatyczne
- Niektóre objawy wymagają pilnej konsultacji – gorączka, nieuzasadniona utrata masy ciała, nocne poty, postępujące osłabienie lub ból nasilający się w nocy mogą wskazywać na poważne schorzenia
Spis treści
Jak rozpoznać ból kości i odróżnić go od innych dolegliwości?
Ból kości charakteryzuje się specyficznymi cechami, które pozwalają odróżnić go od dyskomfortu związanego ze stawami czy mięśniami. Przede wszystkim ma charakter głęboki i przenikliwy, często opisywany jako uczucie łamania od wewnątrz. Kluczową różnicą jest jego ciągłość – pojawia się zarówno podczas ruchu, jak i w spoczynku, a u wielu osób nasila się w godzinach nocnych.
Bóle mięśniowe zazwyczaj nasilają się pod wpływem aktywności i zmniejszają podczas odpoczynku. Dolegliwości stawowe natomiast często towarzyszą im obrzęki, sztywność poranna i ograniczenie zakresu ruchu w konkretnym stawie. Ból kostny może występować punktowo (np. w goleni, biodrze, kręgosłupie) lub mieć charakter rozlany, obejmując większe obszary szkieletu.
Najczęstsze przyczyny bólów kości
Urazy i złamania – gdy kość traci swoją ciągłość
Urazy należą do najczęstszych powodów dolegliwości kostnych. Mogą być wynikiem wypadków komunikacyjnych, upadków, kontuzji sportowych czy nawet zwykłego potknięcia się. Ostry ból pojawia się w momencie urazu i zazwyczaj towarzyszy mu obrzęk, zasinienie oraz wyraźne ograniczenie ruchomości.
Szczególną grupę stanowią złamania stresowe, które rozwijają się stopniowo w wyniku powtarzających się mikrourazów. Dotykają często biegaczy, tancerzy i żołnierzy. Ból narasta powoli, początkowo pojawia się tylko podczas aktywności, z czasem staje się uporczywy. Najczęstsze lokalizacje to kości stopy, goleni i biodra.
Osteoporoza – cichy złodziej kości
Osteoporoza to schorzenie polegające na postępującej utracie masy i gęstości kostnej, co prowadzi do osłabienia szkieletu i zwiększonego ryzyka złamań. Choroba ta przez długi czas przebiega bezobjawowo – stąd określenie „cichy złodziej kości”.
Ból pojawia się najczęściej dopiero wtedy, gdy dochodzi do złamań, zwłaszcza kompresyjnych kręgów. Takie złamania mogą wystąpić nawet przy niewielkim obciążeniu, jak podniesienie torby z zakupami czy gwałtowny kaszel. Osoby z osteoporozą często zgłaszają przewlekłe bóle pleców, utratę wzrostu oraz przygarbioną sylwetkę.
Grupami szczególnego ryzyka są kobiety po menopauzie (z powodu spadku poziomu estrogenów), osoby starsze, palący tytoń, osoby przyjmujące długotrwale kortykosteroidy oraz te z niedoborem witaminy D i wapnia.
Niedobory witamin i minerałów
Niedobór witaminy D i wapnia może prowadzić do osteomalacji u dorosłych – schorzenia, w którym kości stają się miękkie i podatne na deformacje. Objawy obejmują rozlane bóle kostne, szczególnie w okolicy miednicy, bioder i żeber, oraz osłabienie mięśniowe utrudniające wstawanie z krzesła czy chodzenie po schodach.
U dzieci analogiczne niedobory prowadzą do krzywicy, objawiającej się bólami kości, opóźnionym wzrostem i deformacjami szkieletu. Warto wiedzieć, że niedobór witaminy D dotyczy znacznej części populacji, szczególnie w krajach o małym nasłonecznieniu.
Infekcje kości – zapalenie kości i szpiku
Zapalenie kości i szpiku (osteomyelitis) to poważna infekcja bakteryjna, rzadziej grzybicza, która może rozwijać się po operacjach ortopedycznych, urazach z otwartym złamaniem lub rozprzestrzeniać się drogą krwiopochodną z innego ogniska w organizmie.
Charakterystycznymi objawami są: ostry, nasilający się ból zlokalizowany w konkretnej kości, gorączka powyżej 38°C, dreszcze, obrzęk i zaczerwienienie skóry nad dotkniętym obszarem. Czasem może pojawić się ropna wydzielina. Grupy ryzyka to osoby z cukrzycą, z osłabionym układem odpornościowym, po niedawnych zabiegach chirurgicznych oraz z przewlekłymi ranami.
Choroby nowotworowe – gdy rak atakuje kości
Nowotwory są jedną z najpoważniejszych przyczyn bólów kostnych. Mogą to być zarówno nowotwory pierwotne kości (stosunkowo rzadkie), jak i znacznie częstsze przerzuty nowotworów z innych narządów.
Przerzuty do kości występują szczególnie często w przypadku:
- raka prostaty (nawet w 80% przypadków zaawansowanych)
- raka piersi (około 50% przypadków)
- raka płuca
- raka nerki
- raka tarczycy
„Badania pokazują, że u dzieci z ostrą białaczką limfoblastyczną ból kości i stawów występuje jako objaw początkowy u 21-52% pacjentów, a u niektórych może być jedynym objawem przez wiele tygodni przed rozpoznaniem.”
Ból nowotworowy ma charakterystyczne cechy: nasila się w nocy, często budzi ze snu, ma charakter postępujący i nie reaguje dobrze na zwykłe leki przeciwbólowe. Towarzyszy mu często utrata masy ciała bez wyraźnej przyczyny, przewlekłe zmęczenie, nocne poty i osłabienie. Przerzuty mogą prowadzić do złamań patologicznych, które powstają przy minimalnym urazie lub spontanicznie.
Szpiczak mnogi to nowotwór wywodzący się z komórek szpiku kostnego, który szczególnie często powoduje bóle kości, zwłaszcza kręgosłupa, żeber i czaszki.
Choroby reumatyczne i zapalne
Wiele schorzeń reumatycznych, choć przede wszystkim atakuje stawy, może również generować dolegliwości kostne. Reumatoidalne zapalenie stawów (RZS) w zaawansowanych stadiach prowadzi do destrukcji kości otaczających stawy, co wywołuje silny ból. Zesztywniające zapalenie stawów kręgosłupa (ZZSK) powoduje przewlekły ból kręgosłupa i stopniowe ograniczenie jego ruchomości.
Toczeń rumieniowaty układowy może powodować jałowe martwice kości, szczególnie głowy kości udowej. Ból jest początkowo słaby i przerywany, z czasem staje się stały i uniemożliwia normalne funkcjonowanie.
Jałowa martwica kości – gdy tkanka obumiera
Jałowa martwica kości (osteonekroza) powstaje wskutek zaburzenia lub całkowitego przerwania dopływu krwi do fragmentu kości, co prowadzi do obumierania tkanki kostnej. Schorzenie to często dotyka dzieci i młodzież, ale może wystąpić w każdym wieku.
Najczęstszą lokalizacją jest głowa kości udowej, choć martwica może dotyczyć także kości ramiennej, kolan czy kostek. Objawy obejmują ból nasilający się stopniowo, ograniczenie ruchomości w przyległym stawie oraz w zaawansowanych przypadkach – kulawienie. Czynnikami ryzyka są długotrwałe stosowanie kortykosteroidów, nadużywanie alkoholu, urazy i niektóre choroby metaboliczne.
Choroba Pageta – zaburzenia przebudowy kości
Choroba Pageta to schorzenie, w którym dochodzi do nieprawidłowej, przyspieszonej przebudowy tkanki kostnej. Nowo powstająca kość jest słabsza, podatna na złamania i deformacje. Najczęściej dotyka osoby po 50. roku życia.
Ból kostny w chorobie Pageta może być umiarkowany lub silny, często nasila się w nocy. Dotknięte kości mogą ulegać zwiększeniu objętości i deformacjom. Najczęściej choroba atakuje miednicę, kręgosłup, czaszkę i kości długie kończyn dolnych.
Inne przyczyny warte uwagi
Nadczynność przytarczyc prowadzi do podwyższonego poziomu wapnia we krwi i nadmiernego uwalniania wapnia z kości, co może powodować bóle kostne i zwiększone ryzyko złamań. Anemia sierpowata wywołuje epizody tzw. kryzysu bólowego, podczas których dochodzi do zatykania naczyń krwionośnych w kościach i intensywnego bólu.
Zespół ciasnoty przedziałów powięziowych (shin splints) to częsty problem u biegaczy i osób aktywnych fizycznie, objawiający się bólem wzdłuż kości piszczelowej. Borelioza w stadium późnym może atakować układ kostno-stawowy, powodując zapalenie stawów i bóle kości.
Kiedy ból kości powinien szczególnie zaniepokoić?
Nie każdy ból kości wymaga natychmiastowej wizyty u lekarza, ale istnieją sytuacje, w których konsultacja medyczna jest niezbędna. Oto sygnały ostrzegawcze wymagające pilnej uwagi:
Objawy alarmowe:
| Objaw | Na co może wskazywać |
|---|---|
| Gorączka powyżej 38°C, dreszcze | Infekcja kości, zakażenie ogólnoustrojowe |
| Nieuzasadniona utrata masy ciała (ponad 5% w ciągu miesiąca) | Proces nowotworowy, choroby metaboliczne |
| Obfite nocne poty | Nowotwory, choroby układu krwiotwórczego |
| Ból nasilający się w nocy, budzący ze snu | Nowotwory, szczególnie przerzuty do kości |
| Widoczne deformacje, guzki, zgrubienia | Nowotwory kości, choroba Pageta |
| Przewlekłe zmęczenie i osłabienie | Anemia, nowotwory, choroby autoimmunologiczne |
| Ból po urazie z niemożnością obciążenia kończyny | Złamanie wymagające pilnej interwencji |
Szczególną czujność należy zachować, gdy ból ma charakter postępujący – stopniowo nasila się mimo odpoczynku i stosowania leków przeciwbólowych, lub gdy pojawia się bez wyraźnej przyczyny i utrzymuje dłużej niż kilka dni.
Bóle kości u dzieci – kiedy są normalnym zjawiskiem?
U dzieci bóle kości mogą mieć zupełnie inny charakter niż u dorosłych. Tak zwane bóle wzrostowe to częste, łagodne dolegliwości dotykające dzieci w wieku 3-12 lat, szczególnie aktywne fizycznie. Pojawiają się głównie wieczorem lub w nocy, dotyczą obu kończyn dolnych symetrycznie (okolice kolan, łydek, ud) i ustępują samoistnie do rana.
Bóle wzrostowe nie powodują kuśtykania, nie ograniczają aktywności dziecka w ciągu dnia i dobrze reagują na masaż czy ciepłe okłady. Jeśli dziecko ma takie objawy, to najprawdopodobniej nie dzieje się nic niepokojącego.
Kiedy należy skonsultować się z lekarzem? Niepokój powinny wzbudzić bóle asymetryczne (tylko jedna noga), występujące również w dzień, utrudniające chodzenie, niereagujące na leki przeciwbólowe, a zwłaszcza te, którym towarzyszą: gorączka, obrzęk, zaczerwienienie, kulawienie, utrata apetytu czy ogólne osłabienie. U dzieci białaczka może objawiać się początkowo właśnie bólami kostnymi, dlatego każdy uporczywy ból wymaga konsultacji pediatrycznej.
Jak wygląda diagnostyka bólów kości?
Właściwe zdiagnozowanie przyczyny bólu kości wymaga systematycznego podejścia. Lekarz rozpoczyna od szczegółowego wywiadu – pyta o charakter bólu, okoliczności jego powstania, objawy towarzyszące, przebyte choroby i stosowane leki. Następnie przeprowadza badanie fizykalne, oceniając bolestność przy ucisku, zakres ruchomości, obecność obrzęków czy deformacji.
Badania obrazowe – spojrzenie do wnętrza kości
Zdjęcie rentgenowskie (RTG) to podstawowe badanie obrazowe, które pozwala zobaczyć strukturę kości, wykryć złamania, zmiany zwyrodnieniowe, guzki nowotworowe czy obszary martwicy. Jest szybkie, szeroko dostępne i stosunkowo tanie.
Tomografia komputerowa (TK) daje szczegółowy, trójwymiarowy obraz kości i jest szczególnie przydatna przy złożonych złamaniach, ocenie zmian w kręgosłupie czy podejrzeniu nowotworów.
Rezonans magnetyczny (MRI) to najdokładniejsze badanie, które doskonale obrazuje nie tylko kości, ale także tkanki miękkie, szpik kostny, więzadła i chrząstki. Jest niezbędne przy podejrzeniu jałowej martwicy, guzów, infekcji czy chorób reumatycznych.
Scyntygrafia kości to badanie medycyny nuklearnej, w którym podaje się radioaktywny znacznik gromadzący się w miejscach zwiększonego metabolizmu kostnego. Pozwala wykryć przerzuty nowotworowe, infekcje i stany zapalne w całym szkielecie jednocześnie.
Densytometria (badanie gęstości kości) służy do oceny zaawansowania osteoporozy i ryzyka złamań.
Badania laboratoryjne – co krew może powiedzieć o kościach?
Morfologia krwi może ujawnić anemię, która towarzyszy wielu chorobom przewlekłym, podwyższoną liczbę białych krwinek w infekcjach czy nieprawidłowości charakterystyczne dla białaczki.
Profil kostny to zestaw badań obejmujący: poziom wapnia, fosforu, witaminy D (25-OH-D3) oraz fosfatazy alkalicznej. Pozwala ocenić gospodarkę wapniowo-fosforanową i metabolizm kostny.
Markery stanu zapalnego (CRP, OB) wskazują na obecność procesu zapalnego w organizmie. Parathormon (PTH) bada się przy podejrzeniu zaburzeń przytarczyc. W niektórych przypadkach konieczne jest badanie moczu (np. białko Bence’a-Jonesa przy podejrzeniu szpiczaka mnogiego).
Czasem niezbędna okazuje się biopsja kości – pobranie wycinka tkanki do badania mikroskopowego, które pozwala jednoznacznie rozpoznać rodzaj guza czy typ infekcji.
Podejście do leczenia – zależy od przyczyny
Leczenie bólu kości zawsze musi być dostosowane do jego przyczyny. Przy złamaniach podstawą jest prawidłowe nastawienie i unieruchomienie kości, czasem konieczna jest operacja z użyciem płytek, śrub czy prętów. Infekcje bakteryjne wymagają antybiotykoterapii, często długotrwałej i podawanej dożylnie.
W osteoporozie stosuje się leki hamujące resorpcję kości (bisfosfoniany, denosumab) lub stymulujące tworzenie nowej tkanki kostnej, zawsze w połączeniu z suplementacją witaminy D i wapnia. Niedobory witaminowe koryguje się poprzez odpowiednią suplementację – witamina D zazwyczaj w dawkach 2000-4000 IU dziennie, wapń 1000-1200 mg/dobę.
Choroby nowotworowe wymagają leczenia onkologicznego (chemioterapia, radioterapia, leki biologiczne), często w połączeniu z bisfosfonianami zapobiegającymi powikłaniom kostnym. W jałowej martwicy kości czasem konieczne są zabiegi chirurgiczne, jak dekompresja rdzenia czy artroplastyka.
Objawy bólowe łagodzi się lekami przeciwbólowymi – od paracetamolu i NLPZ (niesteroidowe leki przeciwzapalne jak ibuprofen, naproksen), przez słabsze opioidy (tramadol), aż po silne opioidy w bólach nowotworowych.
Rehabilitacja i fizjoterapia w bólach kostnych
Rehabilitacja odgrywa kluczową rolę w powrocie do zdrowia. Po złamaniach stopniowe wprowadzanie ruchu zapobiega sztywności stawów i zanikom mięśniowym. W chorobach przewlekłych, jak osteoporoza czy choroby reumatyczne, odpowiednio dobrane ćwiczenia wzmacniają mięśnie, poprawiają równowagę i zmniejszają ryzyko upadków.
Fizjoterapeuci stosują różne metody: laseroterapię (przyspiesza gojenie), krioterapię (zmniejsza ból i obrzęk), pole magnetyczne, ultradźwięki czy jonoforezę. Masaż i terapia powięziowa rozluźniają napięte mięśnie, a kinesiotaping wspiera bolące struktury.
Szczególnie wartościowe są ćwiczenia w wodzie – odciążają stawy i kości, jednocześnie umożliwiając ruch. Pływanie, aqua aerobik czy Nordic walking to doskonałe formy aktywności dla osób z problemami kostnymi.
Profilaktyka – jak dbać o zdrowie kości?
Zdrowie kości budujemy przez całe życie. Dieta bogata w wapń to podstawa – nabiał, ryby z miękkimi ośćmi (sardynki, szproty), nasiona sezamu, migdały, brokuły i kapusta dostarczają tego cennego minerału. Witamina D powstaje w skórze pod wpływem słońca, ale w naszym klimacie często konieczna jest suplementacja, szczególnie od października do kwietnia.
Regularna aktywność fizyczna stymuluje kości do wzmacniania się – ćwiczenia obciążeniowe jak chodzenie, bieganie, taniec czy treningi siłowe są najskuteczniejsze. Unikanie palenia tytoniu i ograniczenie alkoholu ma ogromne znaczenie – obie używki osłabiają kości i zwiększają ryzyko osteoporozy.
Dbałość o bezpieczeństwo w domu (usuwanie dywaników, dobra oprawa, uchwyty w łazience) zmniejsza ryzyko upadków, szczególnie u osób starszych. Osoby z grupy ryzyka powinny regularnie wykonywać badania densytometryczne.
Nie czekaj, aż ból minie sam
Bóle kości to sygnał, którego nie należy ignorować. Choć czasem mogą być wynikiem zwykłego przeciążenia czy drobnej kontuzji, równie dobrze mogą wskazywać na poważne schorzenia wymagające szybkiego leczenia. Wczesne rozpoznanie – czy to osteoporozy, infekcji, czy nawet nowotworu – dramatycznie zwiększa szanse na pełne wyzdrowienie i pozwala uniknąć powikłań.
Jeśli ból kości utrzymuje się dłużej niż kilka dni, nasila się, budzi Cię w nocy lub towarzyszy mu którykolwiek z objawów alarmowych – nie odkładaj wizyty u lekarza. Twoje kości to fundament, na którym opiera się cała aktywność życiowa. Warto o nie zadbać, zanim staną się kruchym wsparciem zamiast twardej podstawy zdrowia.
Przypisy i źródła:
- National Institute of Arthritis and Musculoskeletal and Skin Diseases (NIAMS). „Bone Health and Osteoporosis: A Report of the Surgeon General” – https://www.niams.nih.gov/
- American Cancer Society. „Bone Metastasis: When Cancer Spreads to the Bones” – https://www.cancer.org/
- Mayo Clinic. „Bone pain: Causes and when to see a doctor” – https://www.mayoclinic.org/
- National Osteoporosis Foundation. „What is Osteoporosis?” – https://www.nof.org/
- Centers for Disease Control and Prevention (CDC). „Vitamin D Deficiency” – https://www.cdc.gov/
- Jonsson K, et al. „Musculoskeletal pain in childhood leukaemia” Pediatr Blood Cancer. 2011;57(7):1155-1160
- World Health Organization (WHO). „Musculoskeletal conditions” – https://www.who.int/
- National Cancer Institute. „Bone Metastases” – https://www.cancer.gov/
Artykuł ma charakter wyłącznie informacyjny i edukacyjny. Nie stanowi porady medycznej i nie może zastąpić konsultacji z lekarzem. W przypadku jakichkolwiek dolegliwości kostnych należy skonsultować się z odpowiednim specjalistą.