Ciągłe zmęczenie, wypadające włosy, kołatanie serca i wahania nastroju — wiele osób tłumaczy te objawy przepracowaniem lub „trudnym okresem w życiu”. Tymczasem za niespecyficznymi dolegliwościami może kryć się choroba Hashimoto, czyli autoimmunologiczne zapalenie tarczycy. Coraz więcej badań wskazuje, że między przewlekłym stresem a rozwojem tej choroby istnieje realne, biologicznie uzasadnione powiązanie. Nie chodzi tu o zbieg okoliczności, lecz o konkretne mechanizmy, które można zrozumieć — i na które można wpływać.
W skrócie — najważniejsze informacje:
- Stres przewlekły zaburza równowagę układu odpornościowego, co może sprzyjać rozwojowi chorób autoimmunologicznych, w tym choroby Hashimoto — poprzez m.in. prozapalną zmianę profilu cytokin i osłabienie bariery jelitowej.
- Związek stresu z Hashimoto jest dobrze udokumentowany, choć badania nad bezpośrednią przyczynowością wciąż trwają — stres należy traktować jako istotny czynnik ryzyka i modyfikator przebiegu choroby, nie jej jedyną przyczynę.
- Zarządzanie stresem jest realną częścią leczenia — techniki oparte na dowodach naukowych (mindfulness, aktywność fizyczna, psychoterapia, higiena snu) mogą wspierać funkcjonowanie układu odpornościowego i łagodzić przebieg choroby.
Spis treści
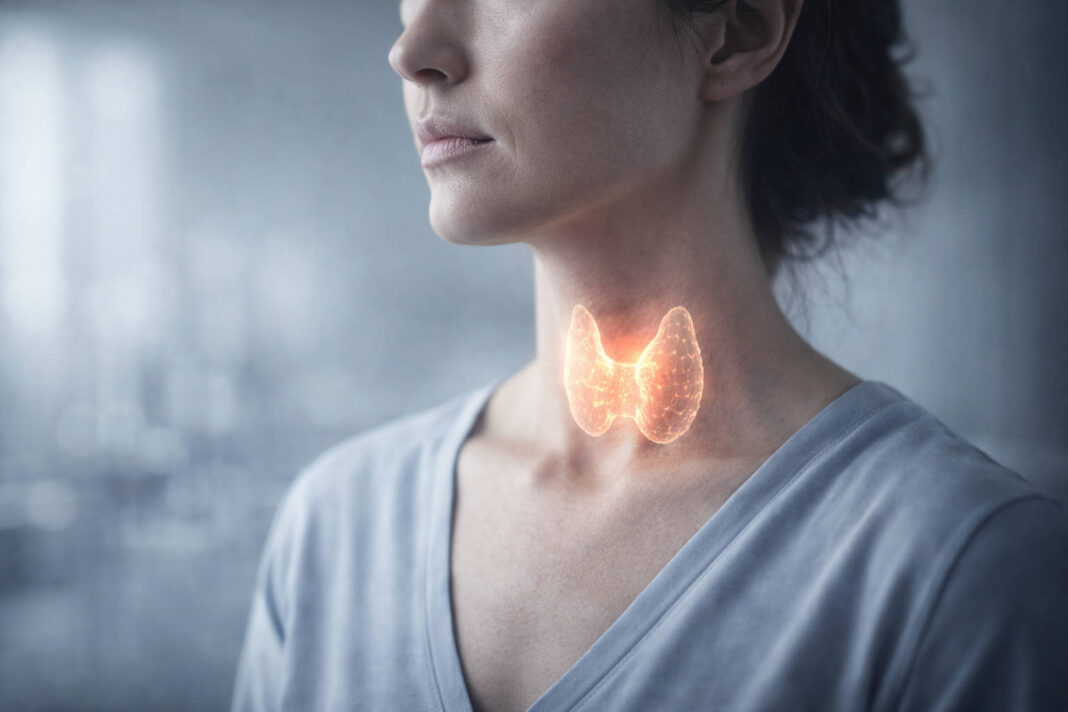
Czym jest choroba Hashimoto?
Choroba Hashimoto, znana oficjalnie jako przewlekłe limfocytarne zapalenie tarczycy, to najczęstsza choroba autoimmunologiczna tarczycy i zarazem jedna z głównych przyczyn niedoczynności tego gruczołu w krajach uprzemysłowionych. Jej istotą jest błędna reakcja układu odpornościowego — zamiast chronić organizm, zaczyna on atakować własne komórki tarczycowe (tyreocyty), wywołując przewlekły stan zapalny i stopniowe niszczenie gruczołu.
W praktyce oznacza to, że tarczyca traci zdolność do produkcji odpowiedniej ilości hormonów — tyroksyny (T4) i trójjodotyroniny (T3) — co z czasem prowadzi do niedoczynności. Objawy mogą być podstępne: chroniczne zmęczenie, przyrost masy ciała mimo niezmienionej diety, uczucie zimna, sucha skóra, wypadanie włosów, zaparcia, spowolnienie myślenia, a u kobiet często — nieregularne miesiączki lub trudności z zajściem w ciążę.
Warto wiedzieć, że choroba Hashimoto dotyka kobiety znacznie częściej niż mężczyzn — według różnych źródeł stosunek zachorowań wynosi od 7:1 do nawet 10:1. Szacuje się, że w Polsce choruje na nią od 5 do nawet 15% populacji, choć duża część przypadków pozostaje niezdiagnozowana.
Do klasycznych czynników ryzyka należą: predyspozycje genetyczne, płeć żeńska, przebyte infekcje wirusowe (m.in. wirusem Epsteina-Barr), niedobory lub nadmiar jodu w diecie, ekspozycja na niektóre toksyny środowiskowe, a także — i tu dochodzimy do sedna — długotrwały, przewlekły stres.
Stres ostry kontra stres przewlekły — dlaczego ta różnica ma znaczenie?
Pojęcie stresu do nauki medycznej wprowadził Hans Selye — lekarz, patofizjolog i endokrynolog w jednej osobie, który większość swojej kariery poświęcił badaniu jego wpływu na organizm. Selye jako pierwszy opisał tzw. Syndrom Ogólnej Adaptacji (General Adaptation Syndrome, GAS), wskazując, że organizm reaguje na różnorodne bodźce stresowe w podobny, nieswoity sposób.
To rozróżnienie, które Selye wprowadził, jest kluczowe dla zrozumienia związku stresu z chorobami: mamy eustres — stres mobilizujący, konstruktywny, który pomaga działać i reagować na wyzwania — oraz dystres, czyli stres przekraczający zdolności adaptacyjne organizmu, działający destrukcyjnie.
Stres ostry — np. nagły wypadek, egzamin, krótki konflikt — uruchamia sprawną, adaptacyjną reakcję: kortyzol i adrenalina pobudzają organizm do działania, a po ustąpieniu zagrożenia poziomy tych hormonów wracają do normy. To zdrowa reakcja.
Stres przewlekły to zupełnie inna historia. Gdy napięcie utrzymuje się przez miesiące lub lata — z powodu wypalenia zawodowego, trudnej sytuacji rodzinnej, traumy, ciągłego przeciążenia obowiązkami — oś podwzgórze–przysadka–nadnercza (HPA) pracuje nieustannie. Kortyzol jest produkowany stale, na wysokim poziomie, a receptory komórkowe stopniowo tracą na niego wrażliwość. Organizm przestaje reagować na naturalne sygnały „wyhamowania” i wchodzi w stan chronicznego pobudzenia fizjologicznego.
Naukowcy określają skumulowane obciążenie biologiczne wywołane przez długotrwały stres pojęciem allostatic load — i to właśnie ta skumulowana „cena”, jaką płaci organizm, przekłada się na realne konsekwencje zdrowotne.
Kortyzol — od sojusznika do zagrożenia
Kortyzol jest wydzielany przez korę nadnerczy i pełni w organizmie wiele ważnych funkcji: reguluje gospodarkę węglowodanową, tłuszczową i białkową, wpływa na ciśnienie krwi i… naturalnie hamuje nadmierną aktywność układu odpornościowego. W kontekście krótkotrwałego stresu kortyzol działa więc przeciwzapalnie — to jego pożyteczna rola.
Problem pojawia się, gdy kortyzol utrzymuje się na podwyższonym poziomie przez długi czas. Wówczas dochodzi do zjawiska, które można określić jako oporność receptorów na kortyzol — komórki odpornościowe przestają na niego reagować. Naturalna immunosupresja zanika, a układ odpornościowy zaczyna działać chaotycznie i nazbyt agresywnie. Wzrasta produkcja cytokin prozapalnych — interleukin IL-6, IL-1β oraz czynnika martwicy nowotworów TNF-α. To środowisko sprzyja autoagresji.
Warto wiedzieć: Badania opublikowane w Psychoneuroendocrinology wykazały, że osoby z wysokim poziomem stresu przewlekłego częściej mają podwyższone miano przeciwciał anty-TPO i anty-TG — markerów charakterystycznych dla choroby Hashimoto. Co więcej, metaanaliza z 2023 roku obejmująca ponad 180 000 uczestników potwierdziła istotnie wyższe ryzyko chorób autoimmunologicznych u osób z diagnozą PTSD (zaburzenia stresowego pourazowego).
Kortyzol na wysokim poziomie wpływa negatywnie również na samą tarczycę: cytokiny prozapalne hamują konwersję T4 do aktywnej formy T3 w tkankach obwodowych oraz mogą zaburzać działanie receptorów tarczycowych. W efekcie pacjent może mieć „w normie” poziom TSH w badaniach krwi, a jednocześnie doświadczać wyraźnych objawów niedoczynności.
Przy okazji warto wspomnieć o mniej oczywistym skutku przewlekłej hiperkortyzolemii: kortyzol uszkadza neurony hipokampa — obszaru mózgu kluczowego dla pamięci i uczenia się — poprzez działanie na receptory NMDA, co może prowadzić do trudności z koncentracją i zapamiętywaniem, objawów, które pacjenci z Hashimoto niezwykle często opisują jako tzw. „mgłę mózgową”.
Jelito, odporność i tarczyca — nieoczywiste połączenie
Jednym z ważniejszych, a wciąż niedocenianych ogniw łączących stres z chorobami autoimmunologicznymi jest jelito. Przewód pokarmowy to nie tylko narząd trawienny — to największy narząd immunologiczny w ciele człowieka, w którym rezyduje około 70–80% komórek układu odpornościowego.
Przewlekły stres zaburza integralność bariery jelitowej. Kortyzol zmniejsza produkcję mucyny i białek uszczelniających połączenia między komórkami nabłonka jelitowego (tzw. tight junctions). Efektem jest zwiększona przepuszczalność jelita — stan potocznie nazywany „leaky gut”, czyli „nieszczelnym jelitem”. Przez uszkodzoną barierę do krwioobiegu przedostają się fragmenty bakterii, nieprzetrawione cząsteczki pokarmowe i inne antygeny, które stymulują układ odpornościowy do nadreaktywności.
W kontekście tarczycy mówi się o osi jelito–tarczyca: mikrobiota jelitowa wpływa na wchłanianie jodu i selenu (mikroelementów kluczowych dla funkcji gruczołu), reguluje konwersję T4 do T3 oraz moduluje odpowiedź immunologiczną, która może być skierowana przeciwko tkankom tarczycy. Dysbioza jelitowa wywołana stresem może zatem pośrednio nasilać autoagresję w przebiegu Hashimoto.
Błędne koło: Hashimoto napędza stres, stres napędza Hashimoto
Jednym z najbardziej frustrujących aspektów tej choroby jest mechanizm wzajemnego wzmacniania się: stres może nasilać Hashimoto, a Hashimoto samo w sobie jest źródłem stresu.
Niedoczynność tarczycy wywołuje zmęczenie, depresję, lęk, problemy ze snem i koncentracją — a te stany bezpośrednio podnoszą poziom stresu psychologicznego i biologicznego. Podwyższony stres z kolei zaburza pracę układu odpornościowego i hormonalnego, co może prowadzić do wzrostu poziomu przeciwciał i pogorszenia wyników badań laboratoryjnych. Koło się zamyka.
Z tego względu u wielu pacjentów z Hashimoto obserwuje się wyraźne pogorszenie wyników TSH, fT3, fT4 oraz wzrost miana przeciwciał właśnie w okresach wzmożonego stresu życiowego — przy zmianie pracy, rozstaniu, żałobie czy intensywnym przeciążeniu.
Co naprawdę działa? Praktyczny przewodnik oparty na dowodach
Zarządzanie stresem nie jest dodatkiem do leczenia Hashimoto — powinno być jego integralną częścią. Oto interwencje, które mają poparcie w badaniach naukowych:
Mindfulness i MBSR (Mindfulness-Based Stress Reduction) Protokół MBSR, opracowany przez Jona Kabat-Zinna, jest jedną z najlepiej przebadanych interwencji antystresowych. Regularna praktyka uważności obniża poziom kortyzolu, redukuje markery stanu zapalnego (m.in. IL-6) i poprawia ogólne samopoczucie u osób z chorobami przewlekłymi. Wystarczy 20–30 minut dziennie, by osiągnąć mierzalne efekty w perspektywie 8 tygodni.
Aktywność fizyczna — ale z umiarem Regularne ćwiczenia o umiarkowanej intensywności (spacery, joga, pływanie, rower) działają przeciwzapalnie i regulują oś HPA. Kluczowe słowo to jednak „umiarkowana” — intensywny, wyczerpujący trening może paradoksalnie nasilać stan zapalny i obciążać tarczycę. U pacjentów z Hashimoto lepiej sprawdza się zasada regularności niż intensywności.
Psychoterapia Terapia poznawczo-behawioralna (CBT) i terapia akceptacji i zaangażowania (ACT) wykazały skuteczność w redukcji stresu u osób z chorobami przewlekłymi. Jeśli w tle Hashimoto kryje się trauma lub nieleczone PTSD, warto rozważyć terapię specjalistyczną (np. EMDR), ponieważ nieleczona trauma podtrzymuje chroniczną aktywację osi HPA.
Jakość snu jako priorytet, nie luksus Sen to czas regeneracji układu odpornościowego i regulacji kortyzolu. Niedobór snu już po kilku dniach podnosi poziom cytokin prozapalnych i zwiększa reaktywność osi HPA. Dla osób z Hashimoto regularny, 7–9-godzinny sen jest elementem terapii — nie pobożnym życzeniem.
Dieta przeciwzapalna Wzorzec śródziemnomorski — bogaty w warzywa, owoce, ryby, oliwę z oliwek, orzechy i rośliny strączkowe — wykazuje udokumentowane działanie przeciwzapalne. W kontekście Hashimoto szczególnie warto zadbać o odpowiedni poziom selenu (orzechy brazylijskie, ryby, jaja) oraz witaminy D — jej niedobór jest silnie powiązany z autoimmunologią tarczycy.
Poniższa tabela porządkuje interwencje według siły dowodów naukowych:
| Interwencja | Siła dowodów | Praktyczna uwaga |
|---|---|---|
| Mindfulness / MBSR | Wysoka | Efekty po 8 tygodniach regularnej praktyki |
| Umiarkowana aktywność fizyczna | Wysoka | Unikać nadmiernego obciążenia |
| Psychoterapia (CBT, ACT) | Wysoka | Szczególnie pomocna przy PTSD i lęku |
| Higiena snu | Wysoka | 7–9 h, stałe godziny, ciemność i chłód |
| Dieta przeciwzapalna | Średnia–Wysoka | Wzorzec śródziemnomorski jako baza |
| Suplementacja selenem | Średnia | Warto skonsultować z lekarzem przed włączeniem |
| Probiotyki | Wstępna/obiecująca | Badania trwają, brak jednoznacznych rekomendacji |
Czego unikać — krótka lista ostrzeżeń
Wokół Hashimoto narosło wiele mitów i „cudownych kuracji”. Warto znać fakty:
Dieta bezglutenowa jest wskazana wyłącznie u osób z potwierdzoną celiakią lub nieceliakalną nadwrażliwością na gluten (NCGS) — brak jednoznacznych dowodów na jej korzyść dla ogólnej populacji chorych na Hashimoto. Samodzielne wdrażanie restrykcyjnych protokołów dietetycznych (np. AIP) bez nadzoru dietetyka może prowadzić do niedoborów pokarmowych. Nadmierna suplementacja jodem — wbrew intuicji — może nasilać autoagresję tarczycową. Suplementy reklamowane jako „naturalne wsparcie tarczycy” często zawierają niestandaryzowane wyciągi roślinne, których interakcje z lewotyroksyną są słabo zbadane.
Mity, które warto obalić
| Mit | Rzeczywistość |
|---|---|
| „Stres sam wywołuje Hashimoto” | Stres to jeden z czynników ryzyka, nie jedyna przyczyna — genetyka i inne czynniki środowiskowe też mają znaczenie |
| „Jak przestanę się stresować, tarczyca się zregeneruje” | Choroba autoimmunologiczna ma trwały komponent immunologiczny; redukcja stresu poprawia przebieg, ale nie cofa choroby |
| „Dieta bezglutenowa leczy Hashimoto” | Wskazana tylko przy współistniejącej celiakii lub NCGS |
| „Hashimoto to choroba kobiet po 40.” | Choruje coraz więcej młodszych kobiet, a mężczyźni też nie są wolni od ryzyka |
| „Leki to jedyne, co działa” | Farmakoterapia jest kluczowa, ale styl życia istotnie wpływa na przebieg choroby i jakość życia |
Co powiedzieć lekarzowi — i kiedy szukać pomocy
Jeśli podejrzewasz, że stres może wpływać na Twój stan zdrowia, warto wspomnieć o tym otwarcie podczas wizyty u endokrynologa. Lekarz może zalecić częstsze kontrole laboratoryjne w trudnych okresach życiowych, a w razie potrzeby skierować do psychologa lub psychiatry specjalizującego się w chorobach somatycznych.
Szczególnie warto skonsultować się ze specjalistą, gdy:
- Objawy Hashimoto nasilają się w trudnych emocjonalnie okresach życia
- Towarzyszą Ci utrzymujące się stany lękowe, depresja lub bezsenność
- Masz za sobą doświadczenia traumatyczne, które wciąż Ci towarzyszą
- Czujesz, że styl życia jest intensywny i trudno znaleźć czas na regenerację
Nie „stres spowodował chorobę” — „masz narzędzia, by zadziałać”
Choroba Hashimoto to nie wyrok. To też nie kara za zbyt intensywne życie. Stres jest realnym, biologicznie udokumentowanym czynnikiem wpływającym na jej przebieg — ale wiedza o tym mechanizmie daje Ci coś cennego: możliwość działania.
Holistyczne podejście do Hashimoto oznacza traktowanie leczenia farmakologicznego jako fundamentu, na którym budujesz kolejne piętra: świadome zarządzanie stresem, zadbanie o sen, ruch, dietę i — jeśli trzeba — wsparcie psychologiczne. Żaden z tych elementów nie zastąpi leków, ale razem tworzą środowisko, w którym Twój układ odpornościowy ma szansę pracować spokojniej.
Bo w walce z chorobą autoimmunologiczną sojusznikiem jest nie tylko lekarz i farmacja — jesteś nim również Ty sam.
Źródła
- Chrousos GP. Stress and disorders of the stress system. Nature Reviews Endocrinology. 2009;5(7):374–381. doi:10.1038/nrendo.2009.106
- Musiała N. Kortyzol – nadzór nad ustrojem w fizjologii i stresie. Journal of Laboratory Diagnostics / Diagn Lab. 2018;54(1):29–36.
- Dhabhar FS. Effects of stress on immune function: the good, the bad, and the beautiful. Immunologic Research. 2014;58(2–3):193–210. doi:10.1007/s12026-014-8517-0
- Stojanovich L, Marisavljevich D. Stress as a trigger of autoimmune disease. Autoimmunity Reviews. 2008;7(3):209–213. doi:10.1016/j.autrev.2007.11.007
- Falgarone G, Heshmati HM, Cohen R, Reach G. Mechanisms in endocrinology. Role of emotional stress in the pathophysiology of Graves’ disease. European Journal of Endocrinology. 2013;168(1):R13–R18. doi:10.1530/EJE-12-0539
- Effraimidis G, Tijssen JG, Brosschot JF, Wiersinga WM. Involvement of stress in the pathogenesis of autoimmune thyroid disease: a prospective study. Psychoneuroendocrinology. 2012;37(8):1191–1198. doi:10.1016/j.psyneuen.2011.12.009
- Song H, Fang F, Tomasson G, et al. Association of Stress-Related Disorders With Subsequent Autoimmune Disease. JAMA. 2018;319(23):2388–2400. doi:10.1001/jama.2018.7028
- Kabat-Zinn J. Full Catastrophe Living: Using the Wisdom of Your Body and Mind to Face Stress, Pain, and Illness. Bantam Books; 2013.
- Knezevic J, Starchl C, Tmava Berisha A, Amrein K. Thyroid-Gut-Axis: How Does the Microbiota Influence Thyroid Function? Nutrients. 2020;12(6):1769. doi:10.3390/nu12061769
- Ruggeri RM, Campennì A, Giuffrida G, et al. Selenium and Thyroid Disease: From Pathophysiology to Treatment. International Journal of Endocrinology. 2019;2019:1–9. doi:10.1155/2019/2019
Artykuł ma charakter wyłącznie informacyjny i edukacyjny. Nie zastępuje konsultacji z lekarzem. W przypadku niepokojących objawów skonsultuj się ze specjalistą.