Arytmia serca to zaburzenie, które dotyka miliony osób na całym świecie, a mimo to wciąż budzi wiele obaw i niejasności. Nieregularne bicie serca może być zarówno nieszkodliwym objawem przemęczenia, jak i sygnałem ostrzegawczym wymagającym natychmiastowej interwencji medycznej. Kluczem do spokoju i zdrowia jest zrozumienie, czym dokładnie jest arytmia, jakie niesie za sobą ryzyko oraz kiedy należy skonsultować się z lekarzem.
Najważniejsze informacje o arytmii:
- Arytmia to nieprawidłowy rytm serca – może objawiać się zbyt szybkim biciem (powyżej 100 uderzeń na minutę), zbyt wolnym (poniżej 60 uderzeń na minutę) lub nieregularnym rytmem, który zakłóca prawidłowe pompowanie krwi przez serce.
- Przyczyny są różnorodne – od chorób serca i nadciśnienia, przez zaburzenia elektrolitowe i problemy z tarczycą, po styl życia (nadmiar kofeiny, alkoholu, stres) oraz niektóre leki.
- Wczesna diagnostyka ratuje życie – podstawowym badaniem jest EKG, a leczenie może obejmować zarówno farmakoterapię, jak i zabiegi inwazyjne, takie jak ablacja czy implantacja rozrusznika serca.
Spis treści
Czym jest arytmia i jak prawidłowo pracuje serce?
Aby w pełni zrozumieć naturę arytmii, warto najpierw poznać mechanizm prawidłowej pracy serca. Nasze serce składa się z czterech komór – dwóch górnych nazywanych przedsionkami oraz dwóch dolnych, czyli komór. Za kontrolowanie rytmu odpowiada naturalny rozrusznik serca, zwany węzłem zatokowym, zlokalizowany w prawym przedsionku.
Węzeł zatokowy generuje impulsy elektryczne, które rozchodzą się po sercu w ściśle określonej kolejności. Najpierw sygnał przemieszcza się przez przedsionki, powodując ich skurcz i wypompowanie krwi do komór. Następnie impuls dociera do węzła przedsionkowo-komorowego, gdzie fizjologicznie zwalnia, dając komorom czas na napełnienie się krwią. W końcowej fazie komory kurczą się i wypompowują krew – prawa do płuc, a lewa przez aortę do całego organizmu.
W zdrowym sercu cały ten proces przebiega płynnie i rytmicznie, zapewniając tętno spoczynkowe w przedziale 60-100 uderzeń na minutę. Arytmia pojawia się wtedy, gdy system elektrycznej koordynacji zostaje zakłócony – impulsy mogą być generowane zbyt szybko, zbyt wolno, nieregularnie lub w niewłaściwym miejscu serca.
Rodzaje arytmii – od łagodnych do zagrażających życiu
Zaburzenia rytmu serca klasyfikujemy przede wszystkim według częstości uderzeń oraz miejsca ich powstawania. Podział ten ma kluczowe znaczenie dla wyboru odpowiedniej strategii leczenia.
Tachykardia – gdy serce bije za szybko
Tachykardia oznacza przyspieszony rytm serca powyżej 100 uderzeń na minutę w spoczynku. Wśród najczęstszych form wyróżniamy:
Migotanie przedsionków to najbardziej rozpowszechniona arytmia, w której chaotyczne impulsy elektryczne powodują szybką, nieskoordynowaną pracę przedsionków i całkowicie nieregularne bicie serca. Stan ten może występować napadowo lub mieć charakter przewlekły. Nieleczone migotanie przedsionków znacząco zwiększa ryzyko udaru mózgu – w jamach serca mogą tworzyć się skrzepliny, które po oderwaniu mogą zablokować naczynia mózgowe.
Trzepotanie przedsionków ma podobny mechanizm do migotania, ale bicie serca jest bardziej uporządkowane i rytmiczne. Również wiąże się z podwyższonym ryzykiem powikłań zakrzepowo-zatorowych.
Częstoskurcz nadkomorowy obejmuje grupę arytmii rozpoczynających się powyżej komór serca. Pacjenci zazwyczaj opisują nagłe epizody kołatania serca, które równie nagle się kończą. Choć zwykle nie zagraża życiu, może znacząco obniżać komfort funkcjonowania.
Częstoskurcz komorowy to szybki, regularny rytm pochodzący z komór. Bardzo wysoka częstość uderzeń uniemożliwia prawidłowe napełnienie komór krwią, przez co serce nie pompuje wystarczającej ilości krwi do organizmu. To stan wymagający natychmiastowej interwencji medycznej.
Migotanie komór to najbardziej niebezpieczna arytmia, w której chaotyczne sygnały elektryczne powodują szybkie, nieefektywne skurcze komór. Serce przestaje faktycznie pompować krew. Jeśli prawidłowy rytm nie zostanie przywrócony w ciągu kilku minut, dochodzi do zatrzymania krążenia i śmierci.
Bradykardia – zwolniony rytm serca
Bradykardią nazywamy sytuację, gdy tętno spoczynkowe spada poniżej 60 uderzeń na minutę. Warto jednak podkreślić, że u osób regularnie uprawiających sport lub młodych ludzi takie tętno może być całkowicie fizjologiczne – ich sprawne serce efektywnie pompuje krew nawet przy niższej częstości. Problem pojawia się wtedy, gdy wolne bicie uniemożliwia dostarczenie organizmowi odpowiedniej ilości krwi.
Zespół chorej zatoki występuje, gdy węzeł zatokowy – naturalny rozrusznik serca – nie funkcjonuje prawidłowo. Tętno może wówczas zmieniać się w nieprzewidywalny sposób, od bardzo wolnego do bardzo szybkiego. Najczęściej dotyka osoby starsze, a przyczyną mogą być blizny w mięśniu sercowym w pobliżu węzła zatokowego.
Bloki przewodzenia powstają, gdy ścieżki elektryczne w sercu są uszkodzone lub zablokowane. Sygnały elektryczne mogą być spowolnione lub całkowicie zatrzymane. Niektóre bloki nie dają żadnych objawów i są wykrywane przypadkowo, inne prowadzą do wyraźnego spowolnienia rytmu lub pomijania uderzeń serca.
Dodatkowe skurcze – ekstra uderzenia serca
Przedwczesne skurcze mogą pochodzić zarówno z przedsionków (przedwczesne skurcze przedsionkowe), jak i z komór (przedwczesne skurcze komorowe). Pacjenci często opisują je jako uczucie, jakby serce na chwilę przestało bić, a następnie mocniej uderzyło. W większości przypadków dodatkowe skurcze są nieszkodliwe i nie wymagają leczenia. Jednak bardzo częste przedwczesne uderzenia utrzymujące się przez lata mogą prowadzić do osłabienia mięśnia sercowego i rozwoju niewydolności serca.
Objawy arytmii – kiedy należy zgłosić się do lekarza?
Wiele osób z arytmią nie odczuwa żadnych objawów – zaburzenie rytmu zostaje wykryte przypadkowo podczas rutynowego badania lekarskiego. Jednak gdy arytmia daje o sobie znać, objawy mogą być bardzo charakterystyczne.
Do najczęstszych symptomów należą kołatanie serca i uczucie trzepotania w klatce piersiowej – wrażenie, jakby serce biło zbyt szybko, zbyt mocno lub nieregularnie. Towarzyszyć im może duszność, szczególnie podczas wysiłku fizycznego, oraz ból lub dyskomfort w klatce piersiowej. Pacjenci zgłaszają również zawroty głowy, niewyraźne widzenie, a w cięższych przypadkach dochodzi do omdleń lub stanów przedomdleniowych.
Inne objawy obejmują uczucie lęku (często mylone z atakiem paniki), przewlekłe zmęczenie niewspółmierne do wykonywanej aktywności oraz nadmierną potliwość. Część osób zauważa, że objawy nasilają się w określonych sytuacjach – po wypiciu kawy, w stresie, po spożyciu alkoholu czy podczas intensywnego wysiłku.
Sygnały alarmowe wymagające natychmiastowego wezwania pomocy medycznej to: silny ból w klatce piersiowej, utrata przytomności, nagła silna duszność, zawał lub objawy udaru (osłabienie połowy ciała, zaburzenia mowy, asymetria twarzy). W takich sytuacjach każda minuta może być decydująca.
Nawet jeśli objawy wydają się łagodne, ale występują regularnie lub budzą niepokój, warto skonsultować się z lekarzem. Wczesne rozpoznanie arytmii pozwala zapobiec poważnym powikłaniom.
Przyczyny arytmii – co zaburza prawidłowy rytm serca?
Czynniki prowadzące do arytmii są niezwykle różnorodne i często współwystępują, wzajemnie się potęgując.
Choroby serca i układu krążenia
Choroba wieńcowa i zwężone tętnice wieńcowe to jedne z głównych winowajców arytmii. Niedostateczne ukrwienie mięśnia sercowego zaburza jego funkcję elektryczną. Szczególnie niebezpieczny jest zawał serca, który pozostawia bliznę w mięśniu sercowym – taka blizna może zakłócać przewodzenie impulsów elektrycznych. Nadciśnienie tętnicze prowadzi do przebudowy i usztywnienia ścian lewej komory, co zmienia właściwości elektryczne serca. Niewydolność serca, kardiomiopatie, zaburzenia zastawek sercowych oraz wrodzone wady serca również znacząco zwiększają prawdopodobieństwo wystąpienia zaburzeń rytmu.
Zaburzenia endokrynologiczne i metaboliczne
Choroby tarczycy – zarówno nadczynność, jak i niedoczynność – mają bezpośredni wpływ na częstość i rytm pracy serca. Hormony tarczycy regulują metabolizm całego organizmu, w tym serca. Zaburzenia elektrolitowe stanowią kolejny istotny czynnik – potas, magnez, wapń i sód są niezbędne do prawidłowego generowania i przewodzenia impulsów elektrycznych. Zbyt niskie lub wysokie stężenie tych substancji we krwi może prowadzić do groźnych arytmii.
Zaburzenia oddychania podczas snu
Obturacyjny bezdech senny, w którym dochodzi do wielokrotnych przerw w oddychaniu podczas snu, zwiększa ryzyko zarówno bradykardii, jak i migotania przedsionków. Powtarzające się epizody niedotlenienia i gwałtowne przebudzenia stanowią ogromne obciążenie dla układu sercowo-naczyniowego.
Styl życia i substancje
Nadmierna konsumpcja alkoholu może wywoływać epizody migotania przedsionków – zjawisko to nazywane jest czasem „sercem wakacyjnym” lub „sercem poniedziałkowym”, ponieważ często występuje po weekendowych libacjach. Kofeina w dużych ilościach oraz nikotyna działają pobudzająco na serce i mogą prowokować arytmie u osób wrażliwych. Narkotyki, szczególnie amfetamina i kokaina, wywołują gwałtowne zaburzenia rytmu, które mogą zakończyć się nagłą śmiercią sercową.
Przewlekły stres i przemęczenie również odgrywają swoją rolę – intensywne emocje i napięcie wpływają na układ nerwowy, który z kolei moduluje pracę serca.
Leki i suplementy
Niektóre leki na receptę mogą wywoływać arytmie jako efekt uboczny. Dotyczy to również popularnych preparatów dostępnych bez recepty – części leków na kaszel i przeziębienie, a także niektórych suplementów diety. Dlatego tak ważne jest, by lekarz znał pełną listę przyjmowanych przez pacjenta preparatów.
Diagnostyka arytmii – jak wykrywa się zaburzenia rytmu?
Proces diagnostyczny rozpoczyna się od szczegółowego wywiadu lekarskiego. Lekarz pyta o rodzaj objawów, częstość ich występowania, okoliczności towarzyszące (wysiłek, stres, posiłki, kawa), choroby współistniejące oraz przyjmowane leki. Następnie przeprowadza badanie fizykalne – osłuchuje serce, mierzy tętno i ciśnienie tętnicze.
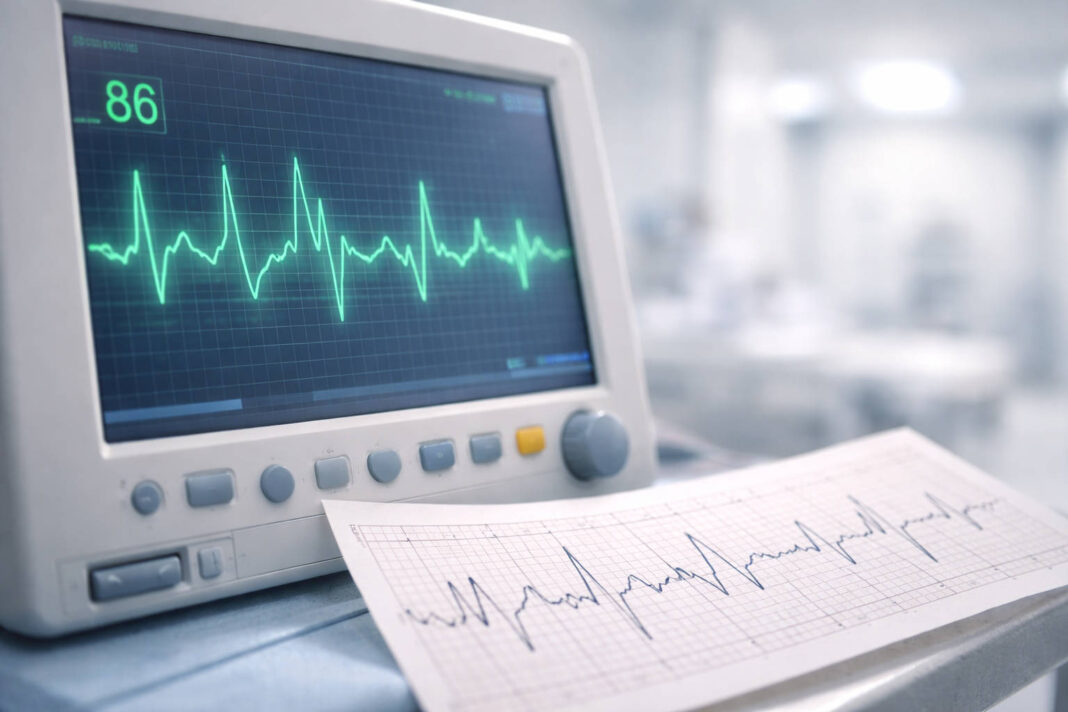
Elektrokardiogram (EKG) to podstawowe i najważniejsze badanie w diagnostyce arytmii. Rejestruje aktywność elektryczną serca poprzez elektrody umieszczone na skórze klatki piersiowej, rąk i nóg. Badanie trwa zaledwie kilka minut i jest całkowicie bezbolesne. EKG pozwala rozpoznać większość arytmii, jeśli występują w momencie wykonywania badania.
Problem w tym, że wiele arytmii ma charakter napadowy – pojawiają się i znikają nieprzewidywalnie. W takich przypadkach stosuje się EKG metodą Holtera – całodobowe lub kilkudniowe monitorowanie pracy serca za pomocą małego urządzenia noszonego przy ciele. Pacjent prowadzi normalny tryb życia, a rejestrator dokumentuje każde uderzenie serca przez 24-48 godzin lub dłużej. W przypadku rzadkich objawów można zastosować rejestratory zdarzeń (event recorders), które pacjent nosi przez tygodnie lub miesiące i aktywuje w momencie pojawienia się dolegliwości.
Próba wysiłkowa polega na wykonaniu EKG podczas wysiłku fizycznego na bieżni lub rowerze ergometrycznym. Pozwala ocenić, jak serce reaguje na zwiększone obciążenie i czy wysiłek prowokuje arytmie.
Badania laboratoryjne krwi sprawdzają poziom elektrolitów (potasu, magnezu, wapnia, sodu), funkcję tarczycy (hormony TSH, fT3, fT4), morfologię krwi oraz inne parametry, które mogą wskazywać na przyczynę arytmii.
Echokardiografia (USG serca) obrazuje strukturę serca – wielkość jam, grubość ścian, pracę zastawek oraz funkcję pompowania. Pozwala wykryć wady serca, powiększenie jam, zaburzenia kurczliwości czy obecność skrzeplin.
W wybranych przypadkach konieczne jest badanie elektrofizjologiczne (EPS) – procedura inwazyjna wykonywana przez kardiologa w pracowni elektrofizjologii. Przez naczynie krwionośne (najczęściej w pachwinie) wprowadza się cienkie elektrody do serca i precyzyjnie mapuje aktywność elektryczną. EPS pozwala dokładnie określić mechanizm arytmii, jej miejsce powstania i często umożliwia jednoczesne wykonanie ablacji – zniszczenia nieprawidłowej ścieżki przewodzenia.
Test pochyleniowy (tilt test) służy do diagnostyki omdleń o niejasnej przyczynie. Pacjent leży na specjalnym stole, który następnie jest ustawiany w pozycji pionowej. Zmiana pozycji może sprowokować omdlenie, a lekarz obserwuje reakcje organizmu – ciśnienie, tętno i zapis EKG.
Badania obrazowe takie jak tomografia komputerowa (TK) lub rezonans magnetyczny serca (MRI) mogą być przydatne w ocenie struktury serca, wykrywaniu blizn w mięśniu sercowym czy ocenie tętnic wieńcowych.
Leczenie arytmii – od leków po zaawansowane procedury
Wybór metody leczenia zależy od rodzaju arytmii, nasilenia objawów, przyczyny zaburzeń oraz stanu ogólnego pacjenta. Nie każda arytmia wymaga leczenia – niektóre łagodne formy wymagają jedynie obserwacji.
Leczenie farmakologiczne
Leki antyarytmiczne stanowią pierwszą linię leczenia wielu arytmii. Dzielą się na kilka klas w zależności od mechanizmu działania:
- Beta-blokery (np. metoprolol, bisoprolol) spowalniają akcję serca i zmniejszają pobudliwość mięśnia sercowego
- Antagoniści kanałów wapniowych (np. werapamil, diltiazem) kontrolują częstość rytmu
- Leki blokujące kanały sodowe i potasowe (np. propafenon, amiodaron, flekainid) normalizują przewodzenie impulsów elektrycznych
Przy migotaniu przedsionków kluczowe znaczenie ma profilaktyka przeciwzakrzepowa. Stosuje się leki przeciwkrzepliwe (antykoagulanty), takie jak warfaryna lub nowsze preparaty (NOAC – riwaroksaban, apiksaban, dabigatran, edoksaban). Zmniejszają one ryzyko udaru mózgu o około 60-70%. Pacjenci przyjmujący warfarynę muszą regularnie kontrolować parametr INR, podczas gdy nowsze leki nie wymagają tak częstego monitorowania.
Niezwykle istotne jest również leczenie chorób podstawowych – kontrola nadciśnienia, wyrównanie funkcji tarczycy, normalizacja poziomu elektrolitów, leczenie niewydolności serca.
Procedury inwazyjne
Kardiowersja elektryczna to zabieg, podczas którego za pomocą kontrolowanego wyładowania elektrycznego przywraca się prawidłowy rytm serca. Wykonywana jest w znieczuleniu ogólnym lub głębokiej sedacji. Stosuje się ją najczęściej w nagłych sytuacjach lub gdy leki nie przynoszą efektu.
Ablacja (ablacja prądem wysokiej częstotliwości – RF) to nowoczesna procedura, podczas której przez naczynia krwionośne wprowadza się do serca specjalne cewniki. Za pomocą energii wysokiej częstotliwości lub krioenergii (zimna) niszczy się niewielki obszar mięśnia sercowego odpowiedzialny za powstawanie lub przewodzenie nieprawidłowych impulsów. Skuteczność ablacji w wielu typach arytmii przekracza 90%, a zabieg często prowadzi do całkowitego wyleczenia.
Implantacja rozrusznika serca jest rozwiązaniem w przypadku bradykardii i bloków przewodzenia, gdy serce bije zbyt wolno. Rozrusznik to małe urządzenie wszczepiane pod skórę poniżej obojczyka, połączone z sercem elektrodami. Monitoruje rytm serca i w razie potrzeby generuje impulsy elektryczne, wymuszając prawidłową częstość uderzeń.
Kardiowerter-defibrylator (ICD) to urządzenie podobne do rozrusznika, ale o dodatkowej funkcji – potrafi rozpoznać zagrażające życiu arytmie komorowe i automatycznie przywrócić prawidłowy rytm za pomocą wyładowania elektrycznego. Implantuje się go u pacjentów z wysokim ryzykiem nagłego zatrzymania krążenia.
Modyfikacja stylu życia
Niezależnie od zastosowanego leczenia, kluczowe znaczenie mają zmiany w codziennym funkcjonowaniu. Należy ograniczyć lub wyeliminować alkohol, zredukować spożycie kofeiny (kawa, napoje energetyczne), bezwzględnie rzucić palenie. Ważna jest regularna, ale umiarkowana aktywność fizyczna dostosowana do możliwości – spacery, pływanie, jazda na rowerze. Intensywne ćwiczenia wytrzymałościowe powinny być konsultowane z kardiologiem.
Redukcja stresu poprzez techniki relaksacyjne, medytację, jogę czy odpowiednią ilość snu pomaga stabilizować pracę serca. Utrzymanie prawidłowej masy ciała oraz zbilansowana dieta bogata w warzywa, owoce, ryby i ograniczona w sól również wspierają leczenie.
Powikłania nieleczonej arytmii – czym ryzykujemy?
„Migotanie przedsionków zwiększa ryzyko udaru mózgu pięciokrotnie, a u osób po 80. roku życia co czwarty udar jest związany właśnie z tą arytmią” – podkreślają eksperci American Heart Association.
Najgroźniejszym powikłaniem wielu arytmii, szczególnie migotania przedsionków, jest udar niedokrwienny mózgu. W nieregularnie bijącym sercu, zwłaszcza w uszku lewego przedsionka, krew zalega i ma tendencję do tworzenia skrzeplin. Gdy taki skrzep się oderwie, wędruje z krwią do mózgu, blokuje tętnicę i powoduje udar. Skutki mogą być tragiczne – od porażenia i utraty mowy po śmierć.
Niewydolność serca rozwija się, gdy długotrwała arytmia (szczególnie szybka lub nieregularna) uniemożliwia sercu efektywne pompowanie krwi. Mięsień sercowy ulega przepracowaniu i stopniowo słabnie. Pojawia się duszność, obrzęki nóg, zmęczenie i ograniczenie tolerancji wysiłku.
W skrajnych przypadkach niektóre arytmie prowadzą do nagłego zatrzymania krążenia – serce przestaje pompować krew, tracony jest puls i przytomność. Bez natychmiastowej resuscytacji i defibrylacji śmierć następuje w ciągu kilku minut.
Nawet „łagodniejsze” arytmie znacząco obniżają jakość życia – lęk przed kolejnym atakiem kołatania serca, ograniczenia w podejmowaniu aktywności, konieczność unikania sytuacji prowokujących objawy powodują, że pacjenci izolują się społecznie i psychicznie cierpią.
Życie z arytmią – praktyczny przewodnik dla pacjentów
Rozpoznanie arytmii nie oznacza końca normalnego życia. Większość pacjentów, przy odpowiednim leczeniu i przestrzeganiu zaleceń, funkcjonuje całkowicie normalnie.
Regularne wizyty kontrolne u kardiologa są podstawą – zazwyczaj co 3-6 miesięcy, w zależności od typu arytmii i stosowanego leczenia. Podczas wizyt lekarz ocenia skuteczność terapii, monitoruje ewentualne działania niepożądane leków oraz sprawdza prawidłowość pracy wszczepionego rozrusznika lub defibrylatora.
Systematyczne przyjmowanie leków zgodnie z zaleceniami jest absolutnie kluczowe. Przerwanie leczenia przeciwkrzepliwego, nawet na kilka dni, może drastycznie zwiększyć ryzyko udaru. Należy ustalić stałe pory przyjmowania leków i stosować przypomnienia (telefon, aplikacje). Wszelkie zmiany dawkowania wymagają konsultacji z lekarzem.
Monitorowanie objawów to kolejny istotny element. Warto prowadzić dzienniczek, w którym notuje się epizody arytmii, ich czas trwania, nasilenie, towarzyszące okoliczności. Takie informacje są niezwykle cenne dla lekarza przy optymalizacji leczenia.
Kiedy kontaktować się z lekarzem? Natychmiast – przy silnym bólu w klatce piersiowej, utracie przytomności, nagłej silnej duszności lub objawach udaru. Planowo, ale szybko – gdy pojawią się nowe objawy, gdy arytmia występuje częściej lub trwa dłużej niż zwykle, przy krwawieniach u osób na antykoagulantach, czy działaniach niepożądanych leków.
Większość pacjentów z arytmią może wrócić do pracy i normalnej aktywności. Ograniczenia dotyczą zazwyczaj zawodów wymagających szczególnej sprawności (piloci, kierowcy zawodowi, operatorzy ciężkich maszyn) – decyzję o zdolności do pracy podejmuje lekarz medycyny pracy po konsultacji z kardiologiem.
Wsparcie psychologiczne bywa niedoceniane, a jest bardzo istotne. Lęk przed kolejnym atakiem, niepewność co do przyszłości, obawy o życie to normalne reakcje. Warto porozmawiać o swoich obawach z lekarzem, rozważyć konsultację psychologiczną lub dołączenie do grupy wsparcia dla osób z arytmią.
Dbaj o swoje serce, zanim ono zacznie o sobie przypominać
Arytmie serca to nie wyrok, ale sygnał, którego nie można ignorować. Współczesna kardiologia oferuje szeroki wachlarz skutecznych metod leczenia – od prostych leków, przez spektakularne zabiegi ablacji, po zaawansowane urządzenia wszczepiane. Kluczem do sukcesu jest wczesne rozpoznanie i świadomy udział pacjenta w procesie terapeutycznym.
Pamiętajmy, że serce to mięsień, który bije bez przerwy od pierwszych chwil naszego życia. Zasługuje na to, byśmy traktowali je z należytą troską – zdrową dietą, aktywnością fizyczną, unikaniem używek i regularną kontrolą. Jeśli zauważysz niepokojące objawy – nieregularne bicie, kołatanie serca, zawroty głowy czy duszność – nie czekaj. Wizyta u lekarza może uratować nie tylko Twoje zdrowie, ale i życie.
Przypisy i źródła:
- American Heart Association. (2024). Arrhythmia. https://www.heart.org/en/health-topics/arrhythmia
- National Heart, Lung, and Blood Institute. (2023). Arrhythmias. https://www.nhlbi.nih.gov/health/arrhythmias
- European Society of Cardiology. (2020). ESC Guidelines for the diagnosis and management of atrial fibrillation. European Heart Journal, 42(5), 373-498.
- Mayo Clinic. (2024). Heart arrhythmia – Symptoms and causes. https://www.mayoclinic.org/diseases-conditions/heart-arrhythmia
- Centers for Disease Control and Prevention. (2023). Atrial Fibrillation. https://www.cdc.gov/heartdisease/atrial_fibrillation.htm
- National Institute for Health and Care Excellence (NICE). (2021). Arrhythmias: diagnosis and management. https://www.nice.org.uk/guidance/cg36