Wynik morfologii krwi z zaznaczoną wartością WBC potrafi wywołać niepotrzebny lęk albo – co gorsza – zostać zignorowany. Tymczasem leukocyty, czyli białe krwinki, to jeden z najważniejszych wskaźników stanu zdrowia, a ich prawidłowa interpretacja wymaga kontekstu, wiedzy i spokojnej analizy. W tym artykule wyjaśniamy, czym dokładnie są leukocyty, jakie rodzaje białych krwinek wyróżniamy, co oznaczają ich podwyższone lub obniżone wartości – oraz kiedy naprawdę warto działać.
W skrócie – najważniejsze informacje:
- Leukocyty (WBC) to białe krwinki produkowane przez szpik kostny, które stanowią pierwszą linię obrony organizmu przed infekcjami, pasożytami i komórkami nowotworowymi.
- Norma dla dorosłych wynosi 4 000–10 000 komórek/µl krwi, ale sam wynik poza tym zakresem nie przesądza o chorobie – zawsze liczy się kontekst kliniczny.
- Rodzaj odchylenia (który typ leukocytów jest nieprawidłowy) jest często ważniejszy niż sama liczba całkowita WBC i pomaga ukierunkować dalszą diagnostykę.
Spis treści
Czym są leukocyty i skąd się biorą?
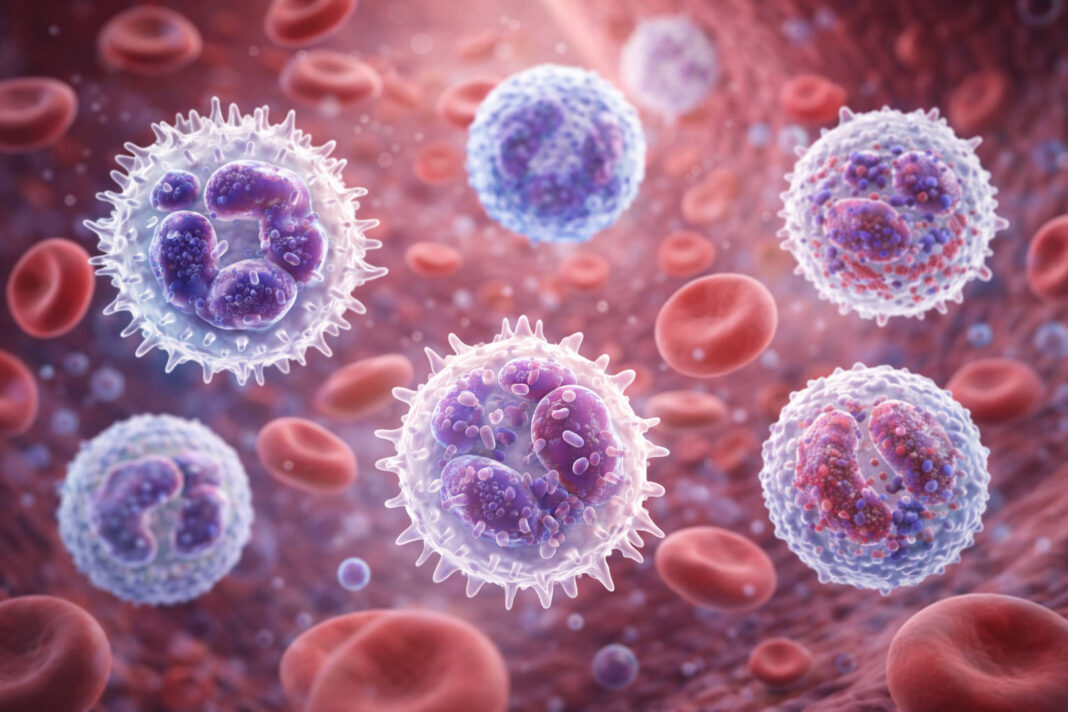
Leukocyty to zróżnicowana grupa komórek krwi, których wspólnym zadaniem jest ochrona organizmu. Powstają głównie w szpiku kostnym, a następnie wędrują do krwi i tkanek, gdzie spełniają swoje funkcje odpornościowe. W odróżnieniu od czerwonych krwinek (erytrocytów), leukocyty nie transportują tlenu – ich rolą jest rozpoznawanie zagrożeń, zwalczanie patogenów i usuwanie uszkodzonych komórek.
W badaniu morfologii krwi leukocyty oznaczane są skrótem WBC (od ang. white blood cells). To liczba podawana w tysiącach na mikrolitr krwi (tys./µl). Sama wartość WBC to jednak dopiero punkt wyjścia – pełny obraz daje rozmaz krwi obwodowej, czyli procentowy i bezwzględny udział poszczególnych frakcji białych krwinek.
Rodzaje leukocytów – co każda frakcja mówi o zdrowiu?
Leukocyty nie są jednorodną grupą. Wyróżniamy pięć głównych typów, z których każdy pełni inną rolę i inaczej reaguje na różne stany chorobowe. Znajomość tych różnic jest kluczem do sensownej interpretacji wyników.
Neutrofile (NEU) – pierwsze uderzenie w bakterie
Neutrofile stanowią 50–70% wszystkich leukocytów i są najszybszą odpowiedzią immunologiczną organizmu. Gdy dojdzie do zakażenia bakteryjnego, neutrofile docierają na miejsce jako pierwsze i dosłownie „pochłaniają” (fagocytują) bakterie. Ich wzrost – neutrofilia – to najczęstszy powód podwyższonego WBC i zazwyczaj oznacza aktywną infekcję bakteryjną, uraz, stan zapalny lub reakcję na sterydy. Neutropenia (niedobór neutrofilów) jest z kolei poważnym sygnałem ostrzegawczym: znacząco zwiększa ryzyko ciężkich zakażeń, może wynikać z chemioterapii, aplazji szpiku lub niektórych leków.
Limfocyty (LYM) – pamięć i precyzja układu odpornościowego
Limfocyty to 20–40% leukocytów i fundament odporności nabytej. Dzielą się na dwie kluczowe populacje: limfocyty T (koordynują i realizują odpowiedź komórkową – atakują komórki zainfekowane wirusem lub nowotworowe) oraz limfocyty B (produkują przeciwciała, czyli swoistą broń skierowaną przeciw konkretnym patogenom). To właśnie limfocyty B tworzą komórki pamięci immunologicznej – dzięki nim szczepionki działają.
Limfocytoza (wzrost) jest typowa dla infekcji wirusowych (grypa, mononukleoza, COVID-19) oraz niektórych białaczek. Limfopenia (niedobór) może towarzyszyć zakażeniu HIV, długotrwałej terapii sterydami lub ciężkim chorobom autoimmunologicznym.
Monocyty (MON) – sprzątacze i stratedzy
Monocyty stanowią 2–8% leukocytów. W krwiobiegu żyją kilka dni, po czym wnikają do tkanek i przemieniają się w makrofagi – komórki zdolne do pochłaniania resztek komórkowych, bakterii, a nawet małych pasożytów. Dodatkowo prezentują fragmenty pokonanych patogenów limfocytom T, „instruując” cały system odpornościowy, kogo zwalczać. Wzrost monocytów (monocytoza) bywa obserwowany w gruźlicy, endocarditis, chorobach zapalnych jelit i niektórych chorobach autoimmunologicznych.
Eozynofile (EOS) – specjaliści od alergii i pasożytów
Eozynofile to zaledwie 1–4% leukocytów, ale ich rola jest wyspecjalizowana i dobrze wskazuje na konkretny typ problemu. Są kluczowymi komórkami w walce z pasożytami wielokomórkowymi (np. robakami jelitowymi) i odgrywają centralną rolę w reakcjach alergicznych oraz astmie oskrzelowej. Eozynofilia – szczególnie wyraźna – powinna skłonić lekarza do wykonania badań w kierunku zarażenia pasożytami lub rozważenia chorób hematologicznych z kręgu eozynofilii narządowych.
Bazofile (BAS) – najrzadsi, ale ważni w alergii
Bazofile stanowią mniej niż 1% leukocytów i są najrzadszą frakcją. Zawierają ziarnistości z histaminą i heparyną – uwolnione w odpowiedzi na alergen powodują charakterystyczne objawy alergii (świąd, obrzęk, katar sienny). Izolowany wzrost bazofilów (bazofilia) jest rzadki i wymaga diagnostyki w kierunku chorób mieloproliferacyjnych.
Normy leukocytów – tabela referencyjna
Poniższe wartości mają charakter orientacyjny. Każde laboratorium podaje własne zakresy referencyjne na wydruku wyników i to one obowiązują przy interpretacji konkretnego badania.
| Parametr | Norma (dorośli) – % | Norma bezwzgl. (/µl) |
|---|---|---|
| WBC (całość) | — | 4 000 – 10 000 |
| Neutrofile (NEU) | 50–70% | 1 800 – 7 000 |
| Limfocyty (LYM) | 20–40% | 1 000 – 4 800 |
| Monocyty (MON) | 2–8% | 200 – 800 |
| Eozynofile (EOS) | 1–4% | 50 – 400 |
| Bazofile (BAS) | 0–1% | 0 – 100 |
Ważna uwaga: u noworodków norma WBC wynosi 9–30 tys./µl, u niemowląt ok. 6–20 tys./µl, a u dzieci w wieku szkolnym stopniowo zbliża się do wartości dorosłych. Wyższe wartości u dzieci są fizjologiczne i nie powinny być oceniane według kryteriów dla dorosłych.¹
Podwyższone leukocyty (leukocytoza) – kiedy to norma, a kiedy problem?
Leukocytoza, czyli WBC powyżej 10–11 tys./µl, nie zawsze oznacza chorobę. Białe krwinki reagują na wiele bodźców – nie tylko zakaźnych.
Fizjologiczne przyczyny leukocytozy (przejściowe, nieszkodliwe):
- intensywny wysiłek fizyczny bezpośrednio przed pobraniem krwi,
- silny stres emocjonalny lub ból,
- ciąża (szczególnie trzeci trymestr – neutrofilia jest normą),
- palenie tytoniu (przewlekła, łagodna leukocytoza).
Patologiczne przyczyny leukocytozy wymagające diagnostyki:
- ostre infekcje bakteryjne (zapalenie płuc, odmiedniczkowe zapalenie nerek, sepsa),
- stany zapalne i autoimmunologiczne (np. reumatoidalne zapalenie stawów),
- urazy, rozległe operacje, oparzenia,
- przyjmowanie glikokortykosteroidów,
- choroby hematologiczne (białaczki, choroby mieloproliferacyjne) – zwykle WBC znacznie powyżej 30 tys./µl lub obecność blastów w rozmazie.
💡 Ciekawostka: Według danych klinicznych, u zdrowej ciężarnej kobiety w trzecim trymestrze liczba neutrofilów może być nawet dwukrotnie wyższa niż przed ciążą – to całkowicie fizjologiczna adaptacja organizmu wspierająca odporność matki i płodu.²
Obniżone leukocyty (leukopenia) – kiedy być czujnym?
Leukopenia to WBC poniżej 4 000/µl. W praktyce klinicznej kluczowe jest to, która frakcja jest obniżona. Najgroźniejsza jest neutropenia – szczególnie ciężka (poniżej 500 neutrofilów/µl), bo niemal eliminuje zdolność organizmu do zwalczania bakterii.
Najczęstsze przyczyny leukopenii obejmują: infekcje wirusowe (grypa, COVID-19, wirus Epsteina-Barr), stosowanie leków cytotoksycznych i immunosupresyjnych, chemioterapię i radioterapię, niedobory witaminy B12 i kwasu foliowego, choroby autoimmunologiczne (np. toczeń układowy), a w rzadkich przypadkach – pierwotne zaburzenia szpiku kostnego, takie jak niedokrwistość aplastyczna czy mielofibroza.
Objawy sugerujące leukopenię to nawracające infekcje (szczególnie górnych dróg oddechowych), trudno gojące się owrzodzenia jamy ustnej, przewlekłe stany podgorączkowe, powiększone węzły chłonne oraz niespecyficzne zmęczenie. Objawy te są nieswoiste – mogą towarzyszyć wielu schorzeniom, dlatego bez badania morfologii nie sposób postawić diagnozy.
Leukocyty w moczu – czego szukamy w badaniu ogólnym?
Badanie ogólne moczu to osobny kontekst diagnostyczny. W prawidłowej próbce moczu leukocyty są nieobecne lub obecne w śladowych ilościach (do 5 w polu widzenia pod mikroskopem). Gdy ich liczba przekracza tę granicę, mówimy o leukocyturii – i jest to ważny sygnał, wymagający interpretacji.
Najczęstsze przyczyny leukocyturii to zakażenia układu moczowego (bakteria E. coli odpowiada za ok. 80% przypadków³), zapalenie kłębuszków nerkowych, kamica nerkowa, zapalenie prostaty lub przydatków. Warto wiedzieć, że leukocyturia może przebiegać bezobjawowo – pacjent nie odczuwa żadnych dolegliwości, a tymczasem w układzie moczowym toczy się stan zapalny. Dlatego regularne badanie moczu jest ważne nawet przy braku symptomów.
Wynik 500 leukocytów w moczu to wyraźna patologia, wymagająca pilnej konsultacji lekarskiej i posiewu moczu w celu identyfikacji patogenu.
Jak przygotować się do badania i kiedy je wykonać?
Prawidłowe przygotowanie do morfologii krwi minimalizuje ryzyko fałszywych wyników:
- Badanie wykonaj rano, na czczo (ostatni posiłek co najmniej 8–10 godzin wcześniej).
- Dzień przed badaniem unikaj intensywnego wysiłku fizycznego – może przejściowo podnieść WBC.
- Poinformuj lekarza lub diagnostę o przyjmowanych lekach – sterydy, antybiotyki, leki immunosupresyjne i wiele innych wpływają na wyniki.
- Odczekaj co najmniej kilka dni po przebytej infekcji, jeśli celem badania jest ocena stanu podstawowego (chyba że lekarz zaleci inaczej).
Morfologia krwi z rozmazem zalecana jest jako element profilaktycznych badań kontrolnych co najmniej raz w roku u dorosłych. Wskazania do szybszego wykonania to: nawracające infekcje, nieuzasadnione zmęczenie, nocne poty, powiększone węzły chłonne lub podejrzenie choroby autoimmunologicznej.
Leukocyty a grupy szczególne – co warto wiedzieć?
Dzieci mają naturalnie wyższe wartości leukocytów niż dorośli, a wśród nich dominują limfocyty – aż do ok. 6. roku życia. To norma, nie patologia. Interpretacja wyników pediatrycznych wymaga tabel referencyjnych właściwych dla wieku.
Kobiety w ciąży mogą mieć WBC nawet do 12–15 tys./µl w III trymestrze bez żadnej infekcji – to efekt fizjologicznej mobilizacji neutrofilów.
Osoby powyżej 65. roku życia mają niekiedy niższe wartości leukocytów i słabiej wyrażoną leukocytozę w odpowiedzi na infekcję, co może utrudniać jej rozpoznanie kliniczne.
Osoby w trakcie chemioterapii muszą być szczególnie czujne – neutropenia pochemioterapeutyczna to stan zagrożenia życia i wskazanie do hospitalizacji lub leczenia czynnikami stymulującymi szpik.
Mity, które warto obalić
„Wysoki WBC zawsze oznacza białaczkę” – nie. Najczęstszą przyczyną leukocytozy jest zwykła infekcja bakteryjna. Białaczka wymaga dodatkowych kryteriów: bardzo wysokiego WBC, obecności blastów w rozmazie i zmian w innych parametrach morfologii.
„Suplementy wzmocnią moje leukocyty” – to uproszczenie. Niedobory witaminy B12, kwasu foliowego, cynku i selenu mogą obniżać odporność, więc ich uzupełnienie przy potwierdzonym niedoborze ma sens. Natomiast u osoby zdrowej, bez niedoborów, dodatkowa suplementacja nie podnosi liczby leukocytów ponad normę.
„Jeden zły wynik morfologii = diagnoza” – nigdy. Morfologia to narzędzie, a jej wyniki zawsze interpretuje lekarz w kontekście objawów, historii choroby i innych badań.
Twoje wyniki mówią więcej, niż myślisz – pod warunkiem, że wiesz, jak słuchać
Leukocyty to nie tylko liczba w kolumnie wydruku. To dynamiczny, wielowarstwowy system komórek, z których każda specjalizuje się w innym aspekcie ochrony organizmu. Zrozumienie, czym różni się neutrofilia od limfocytozy, a leukocytoza od leukopenii, pozwala świadomiej podejść do własnego zdrowia – i zadawać lekarzowi właściwsze pytania. Regularne badania profilaktyczne, znajomość swojej bazowej morfologii i szybka reakcja na niepokojące zmiany to naprawdę prosta, a skuteczna forma troski o siebie.
Źródła
- Neu, J., & Rushing, J. (2011). Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis. Clinics in Perinatology, 38(2), 321–331. Dodatkowe dane referencyjne dot. norm pediatrycznych: WHO Reference Values for Children (WHO, 2011).
- Sacks, G. P., Seyani, L., Lavery, S., & Trew, G. (2004). Maternal C-reactive protein levels are raised at 4 weeks gestation. Human Reproduction, 19(4), 1025–1030; Friis-Hansen, B. et al. – wartości referencyjne hematologiczne w ciąży: American Journal of Obstetrics and Gynecology (2012).
- Flores-Mireles, A. L., Walker, J. N., Caparon, M., & Hultgren, S. J. (2015). Urinary tract infections: epidemiology, mechanisms of infection and treatment options. Nature Reviews Microbiology, 13(5), 269–284.
- Dale, D. C., Boxer, L., & Liles, W. C. (2008). The phagocytes: neutrophils and monocytes. Blood, 112(4), 935–945.
- Chaplin, D. D. (2010). Overview of the immune response. Journal of Allergy and Clinical Immunology, 125(2 Suppl 2), S3–S23.
- Interna Szczeklika 2023, red. P. Gajewski, Medycyna Praktyczna, Kraków 2023.
Artykuł ma charakter edukacyjny i nie zastępuje porady lekarskiej. W przypadku nieprawidłowych wyników badań skonsultuj się z lekarzem pierwszego kontaktu lub specjalistą.