Morfologia krwi to jedno z najczęściej wykonywanych badań laboratoryjnych w Polsce – i jedno z najbardziej niedocenianych pod względem ilości informacji, jakie ze sobą niesie. Wśród kilkunastu parametrów, które lekarz analizuje po pobraniu próbki krwi, szczególną uwagę zwracają monocyty – komórki, które wielu pacjentów traktuje jako mało ważny procent w wydruku wyników. Tymczasem to właśnie monocyty stoją na pierwszej linii obrony organizmu, a ich nieprawidłowy poziom może być zarówno sygnałem zwykłego przeziębienia, jak i wskaźnikiem wymagającym pogłębionej diagnostyki. Czym dokładnie są monocyty, jak działają i kiedy warto się nimi zaniepokoić?
Najważniejsze informacje w skrócie:
- Monocyty to największe komórki układu odpornościowego, stanowiące 2–8% wszystkich leukocytów we krwi dorosłego człowieka; ich głównym zadaniem jest fagocytoza, prezentacja antygenów i regulacja stanu zapalnego.
- Monocytoza (poziom powyżej normy) najczęściej towarzyszy infekcjom i stanom zapalnym, rzadziej – poważnym chorobom hematologicznym; izolowany, nieznacznie podwyższony wynik rzadko jest powodem do niepokoju.
- Monocytopenia (poziom poniżej normy) może wskazywać na zaburzenia odporności, być skutkiem chemioterapii lub towarzyszyć niektórym chorobom – zawsze wymaga interpretacji przez lekarza w kontekście całego obrazu klinicznego.
Spis treści
Czym są monocyty i gdzie powstają?
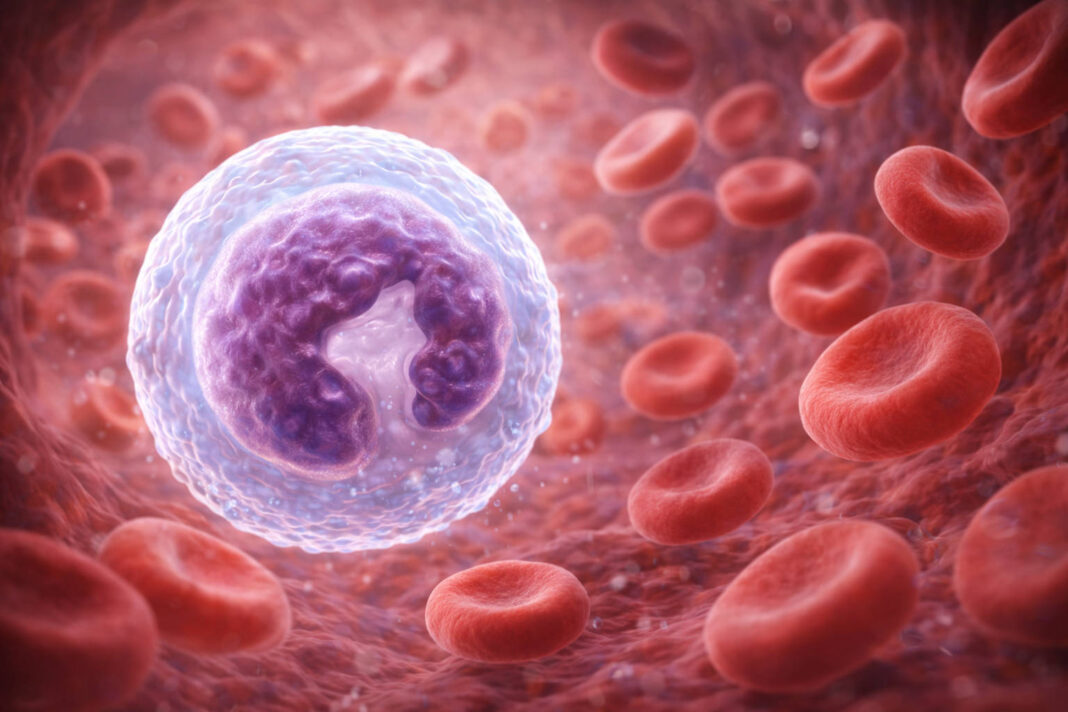
Monocyty należą do grupy agranulocytów – białych krwinek pozbawionych charakterystycznych ziarnistości w cytoplazmie. Są największymi komórkami krwi obwodowej: pod mikroskopem wyróżnia się je dzięki dużemu, nerkowatemu jądru komórkowemu i szarawej cytoplazmie. Powstają w szpiku kostnym z komórek macierzystych linii mieloidalnej, a do krwiobiegu trafiają jako dojrzałe komórki gotowe do działania.
We krwi krążą stosunkowo krótko – od kilkunastu do kilkudziesięciu godzin. Następnie migrują do tkanek, gdzie przekształcają się w makrofagi – wyspecjalizowane komórki „strażnicze”, które pełnią różne funkcje zależnie od miejsca, do którego trafią. Makrofagi wątrobowe noszą nazwę komórek Browicza-Kupffera, te zasiedlające mózg to mikroglej, a w tkance kostnej działają jako osteoklasty odpowiedzialne za przebudowę kości. Ta zdolność do przekształcania się i adaptowania funkcji sprawia, że monocyty są jednymi z najbardziej wszechstronnych komórek układu immunologicznego.
Jaką funkcję pełnią monocyty w organizmie?
Monocyty są czymś w rodzaju wielozadaniowych żołnierzy układu odpornościowego. Ich aktywność obejmuje kilka kluczowych mechanizmów obronnych.
Fagocytoza – pochłanianie i niszczenie zagrożeń
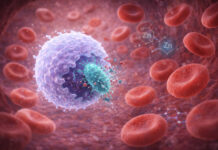
Podstawową funkcją monocytów jest fagocytoza – proces pochłaniania i enzymatycznego niszczenia bakterii, grzybów, wirusów, a także obumarłych komórek i resztek tkankowych. Monocyty rozpoznają miejsca infekcji dzięki receptorom na swojej powierzchni, które reagują na chemokiny – substancje chemiczne wydzielane przez uszkodzone lub zainfekowane tkanki. Dzięki temu komórki te potrafią aktywnie „wędrować” w kierunku zagrożenia.
Prezentacja antygenów – łącznik między odpornością wrodzoną a nabytą
Monocyty należą do tzw. komórek prezentujących antygen (APC, antigen-presenting cells). Po pochłonięciu patogenu „pokazują” fragmenty jego białek na swojej powierzchni limfocytom T, inicjując tym samym specyficzną odpowiedź immunologiczną. To właśnie ten mechanizm sprawia, że odporność nabyta – skierowana precyzyjnie przeciwko konkretnemu drobnoustrojowi – w ogóle może zadziałać. Monocyty pełnią więc rolę łącznika między pierwszą, niespecyficzną odpowiedzią obronną a bardziej wyrafinowaną, skierowaną odpornością adaptacyjną.
Regulacja zapalenia – gaszenie i podtrzymywanie ognia
Monocyty wydzielają cytokiny – białka przekaźnikowe regulujące intensywność stanu zapalnego. Część z nich, jak interleukina-1 (IL-1), interleukina-6 (IL-6) czy TNF-α, pobudza zapalenie i mobilizuje inne komórki układu odpornościowego. Inne, jak interleukina-10 (IL-10), działają przeciwzapalnie i pomagają „wygasić” odpowiedź immunologiczną, gdy zagrożenie zostanie opanowane. Zaburzenie tej równowagi jest jednym z mechanizmów leżących u podłoża chorób autoimmunologicznych.
Monocyty nie są jednorodną grupą komórek. Współczesna immunologia wyróżnia co najmniej trzy ich podtypy różniące się ekspresją białek powierzchniowych CD14 i CD16. Podtyp określany jako „zapalny” (CD14++CD16+) jest intensywnie badany jako potencjalny biomarker ryzyka chorób sercowo-naczyniowych – jego podwyższony odsetek wiąże się z większym ryzykiem zawału serca i udaru mózgu, niezależnie od klasycznych czynników ryzyka [1].
Badanie monocytów – jak je interpretować?
Poziom monocytów oznacza się w ramach standardowej morfologii krwi z rozmazem (tzw. CBC z pięcioczęściowym różnicowaniem leukocytów, 5-diff). W wydruku laboratoryjnym znajdziemy dwie wartości:
- MONO% (mono%) – odsetek monocytów wśród wszystkich leukocytów
- MONO# (mono#) – bezwzględna liczba monocytów w mikrolitrze lub litrze krwi
Badanie wykonuje się z krwi żylnej pobranej najczęściej z żyły łokciowej, na czczo. Warto pamiętać, by przed pobraniem krwi wypić szklankę wody – odwodnienie może wpływać na zagęszczenie krwi i fałszować wyniki.
Normy referencyjne monocytów
| Parametr | Dorośli | Uwagi |
|---|---|---|
| MONO% | 2–8% | Niektóre laboratoria podają 3–8% |
| MONO# | 0,2–0,8 × 10⁹/L (200–800/µl) | Interpretacja zależy od kontekstu klinicznego |
| Dzieci (niemowlęta) | do ~10% | Wyższe wartości są fizjologiczne |
| Kobiety w ciąży | możliwe przekroczenie górnej granicy | Wymaga konsultacji z ginekologiem |
Normy mogą się nieznacznie różnić między laboratoriami – zawsze porównuj swój wynik z zakresem referencyjnym podanym na wydruku swojego laboratorium, a nie z wartościami znalezionymi w internecie.
W przypadku wątpliwości co do wyniku automatycznego, lekarz może zlecić rozmaz manualny – ręczną ocenę preparatu krwi przez diagnostę laboratoryjnego. Pozwala to na ocenę nie tylko liczby, ale i morfologii komórek, co jest kluczowe przy podejrzeniu chorób hematologicznych.
Monocytoza – podwyższone monocyty. Co to oznacza?
Monocytoza to stan, w którym bezwzględna liczba monocytów przekracza 0,8–1,0 × 10⁹/L. Sam fakt podwyższenia tego parametru nie jest automatycznie powodem do niepokoju – monocyty jako komórki pierwszej linii obrony naturalnie rosną w odpowiedzi na wiele powszechnych stanów chorobowych.
Najczęstsze przyczyny monocytozy
Przyczyny monocytozy dzielimy umownie na reaktywne (będące odpowiedzią na inne schorzenie) i klonalne (wynikające z rozrostu komórek układu krwiotwórczego). Te pierwsze są zdecydowanie częstsze.
Do reaktywnych przyczyn monocytozy należą przede wszystkim:
- Infekcje – gruźlica, kiła, cytomegalia (CMV), mononukleoza zakaźna (EBV), ospa wietrzna, półpasiec, infekcyjne zapalenie wsierdzia; na terenach endemicznych – malaria i bruceloza
- Choroby zapalne – nieswoiste zapalenia jelit (choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego), reumatoidalne zapalenie stawów, toczeń układowy, sarkoidoza
- Marskość wątroby z towarzyszącą niewydolnością
- Faza rekonwalescencji po przebytej infekcji lub agranulocytozie – monocyty często rosną jako pierwsze podczas odbudowy białokrwinkowej
- Palenie tytoniu i przewlekły stres – mogą powodować umiarkowaną, przewlekłą monocytozę
Klonalne przyczyny monocytozy – znacznie rzadsze, wymagające pilnej diagnostyki hematologicznej – obejmują m.in. przewlekłą białaczkę mielomonocytarną (CMML), ostrą białaczkę monocytarną czy niektóre chłoniaki.
Kiedy monocytoza powinna skłonić do działania?
Jeśli monocytoza utrzymuje się krócej niż 3 miesiące i nie towarzyszą jej inne nieprawidłowości w morfologii ani objawy ogólne, wystarczy obserwacja i powtórzenie badania po kilku tygodniach. Wskazaniem do pilniejszej diagnostyki jest sytuacja, gdy:
- monocytoza utrzymuje się powyżej 3 miesięcy bez uchwytnej przyczyny,
- wartość bezwzględna przekracza 1,0 × 10⁹/L przy braku aktywnej infekcji,
- towarzyszą jej niedokrwistość, małopłytkowość, powiększone węzły chłonne lub śledziona,
- w rozmazie pojawiają się atypowe lub niedojrzałe komórki mieloidalne.
Monocytopenia – obniżone monocyty. Czy to groźne?
Monocytopenia, czyli obniżenie liczby monocytów poniżej 0,2 × 10⁹/L, jest rzadsza niż monocytoza i często umyka uwadze, bo pacjenci zwykle skupiają się na podwyższonych wartościach. Tymczasem niedobór monocytów może mieć istotne konsekwencje kliniczne – komórki te są niezbędne do zwalczania m.in. ciężkich infekcji grzybiczych.
Monocytopenia może być skutkiem chemioterapii i radioterapii, które uszkadzają szpik kostny i zmniejszają produkcję wszystkich komórek krwi. Może towarzyszyć zaawansowanemu zakażeniu wirusem HIV oraz ciężkiej sepsie (wówczas monocyty są intensywnie zużywane w tkankach). Klasycznym skojarzeniem klinicznym jest białaczka włochatokomórkowa (hairy cell leukemia), w której monocytopenia bywa jednym z charakterystycznych objawów laboratoryjnych [2].
Przewlekłe i głębokie obniżenie monocytów może współistnieć z obniżeniem innych składowych morfologii – erytrocytów i płytek krwi (pancytopenia). Objawy towarzyszące to wówczas: osłabienie, bladość, nawracające infekcje, łatwe powstawanie siniaków i przedłużone krwawienia.
Monocyty a serce – niespodziewane połączenie
Warto wspomnieć o coraz lepiej udokumentowanej roli monocytów w patogenezie miażdżycy. Po wniknięciu do ściany naczynia krwionośnego monocyty przekształcają się w makrofagi, które pochłaniają utlenione cząsteczki LDL. W ten sposób stają się tzw. komórkami piankowatymi (foam cells) – kluczowym elementem blaszki miażdżycowej. Badania obserwacyjne wskazują, że przewlekła monocytoza jest niezależnie związana ze zwiększonym ryzykiem sercowo-naczyniowym [1]. Choć podtypowanie monocytów nie należy jeszcze do rutynowej diagnostyki klinicznej, wyniki badań naukowych w tym obszarze są obiecujące.
Co zrobić z nieprawidłowym wynikiem? Praktyczny przewodnik
Nieprawidłowy poziom monocytów to nie diagnoza – to sygnał do dalszego działania. Schemat postępowania zależy od kontekstu:
Przy nieznacznie podwyższonych monocytach w trakcie lub tuż po infekcji lekarz najczęściej zaleci powtórzenie morfologii po 4–6 tygodniach. Nie wymaga to specjalistycznej diagnostyki.
Przy utrzymującej się monocytozie lub monocytopenii lekarz pierwszego kontaktu poszerzy diagnostykę o badania pomocnicze: OB, CRP, morfologię z rozmazem manualnym, a w zależności od obrazu klinicznego – badania w kierunku gruźlicy, chorób autoimmunologicznych lub markerów infekcyjnych. Jeśli wyniki sugerują nieprawidłowości hematologiczne, pacjent trafia do hematologa, który może zlecić cytometrię przepływową krwi obwodowej lub – w uzasadnionych przypadkach – biopsję szpiku kostnego.
Przy monocytopenii z towarzyszącą pancytopenią konieczna jest pilna konsultacja hematologiczna.
Pytania, które pacjenci zadają najczęściej
Czy podwyższone monocyty zawsze oznaczają raka? Zdecydowanie nie. Choroby rozrostowe układu krwiotwórczego to marginalny odsetek przyczyn monocytozy – i zazwyczaj towarzyszą im inne, wyraźne nieprawidłowości w morfologii. Monocytoza w przebiegu infekcji lub stanu zapalnego jest zjawiskiem powszechnym i odwracalnym.
Czy dietą można obniżyć monocyty? Nie ma wiarygodnych dowodów naukowych na to, że konkretne produkty żywieniowe obniżają poziom monocytów. Zdrowa dieta wspiera ogólną kondycję układu odpornościowego, ale nie zastąpi leczenia przyczyny monocytozy.
Czy monocyty u dziecka interpretuje się tak samo jak u dorosłego? Nie do końca. U niemowląt i małych dzieci wyższy odsetek monocytów jest fizjologicznie prawidłowy – układ odpornościowy jest na etapie dojrzewania. Zawsze należy korzystać z norm wiekowych.
Kiedy jeden wynik nic nie mówi – a kiedy mówi wszystko
Morfologia krwi to dokument, który lekarz czyta całościowo – jak zdanie, a nie jak pojedyncze słowo. Podwyższone lub obniżone monocyty w oderwaniu od reszty parametrów, bez kontekstu klinicznego, bez wywiadu i bez objawów, rzadko dają jednoznaczną odpowiedź. Właśnie dlatego interpretacja wyników badań należy do lekarza, a nie do algorytmu wyszukiwarki.
Jeśli masz wątpliwości co do swojego wyniku – zamiast szukać diagnozy w internecie, umów się na konsultację. Morfologia jest tania, szybka i dostępna w każdym laboratorium. Wykonana o czasie i właściwie zinterpretowana może być pierwszym krokiem do wykrycia choroby wtedy, gdy leczenie jest najskuteczniejsze.
Źródła
[1] Rogacev KS, Cremers B, Zawada AM, et al. CD14++CD16+ monocytes independently predict cardiovascular events: a cohort study of 951 patients referred for elective coronary angiography. J Am Coll Cardiol. 2012;60(16):1512–1520. https://doi.org/10.1016/j.jacc.2012.07.019
[2] Foucar K. Hairy cell leukemia and related disorders. In: Hematopathology. 2nd ed. Elsevier; 2010. Rozdział 28.
[3] Ziegler-Heitbrock L, et al. Nomenclature of monocytes and dendritic cells in blood. Blood. 2010;116(16):e74–e80. https://doi.org/10.1182/blood-2010-02-258558
[4] Swirski FK, Nahrendorf M. Leukocyte behavior in atherosclerosis, myocardial infarction, and heart failure. Science. 2013;339(6116):161–166. https://doi.org/10.1126/science.1230719
[5] National Institutes of Health, MedlinePlus. Monocyte count. https://medlineplus.gov/lab-tests/monocyte-count/
[6] Czyżewski K, et al. Morfologia krwi obwodowej – interpretacja kliniczna. Acta Haematologica Polonica. 2020;51(3):120–128. https://doi.org/10.2478/ahp-2020-0023