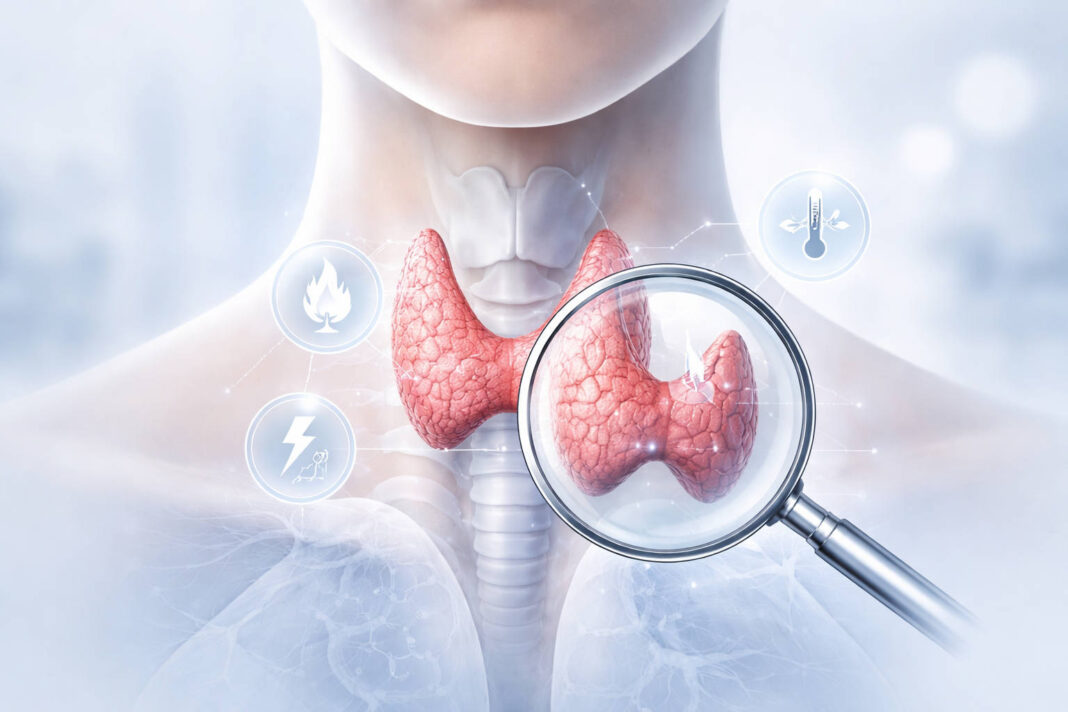
Tyroksyna to jeden z najważniejszych hormonów w ludzkim ciele, który wpływa niemal na każdą komórkę naszego organizmu. Choć nazwa może brzmieć skomplikowanie, jej działanie można porównać do regulatora prędkości w silniku – kontroluje tempo, w jakim nasze ciało funkcjonuje. Zbyt niski poziom tyroksyny sprawia, że wszystko zwalnia: metabolizm, myślenie, a nawet bicie serca. Zbyt wysoki natomiast powoduje, że organizm pracuje na przyspieszonych obrotach, prowadząc do wyczerpania. Zrozumienie roli tego hormonu jest kluczem do utrzymania zdrowia i dobrego samopoczucia.
Najważniejsze informacje o tyroksynie:
- Tyroksyna (T4) jest produkowana przez tarczycę i stanowi główny hormon tarczycowy, który następnie przekształca się w bardziej aktywną formę – trójjodotyroninę (T3)
- Wpływa na metabolizm całego organizmu, regulując szybkość spalania kalorii, temperaturę ciała, pracę serca oraz funkcje poznawcze
- Zaburzenia poziomu tyroksyny dotykają około 5-10% populacji, przy czym kobiety chorują nawet 8 razy częściej niż mężczyźni, a wiele osób nie wie o swoim problemie
Spis treści
Czym dokładnie jest tyroksyna?
Tyroksyna, znana również jako T4 lub tetrajodotyronina, to hormon składający się z białka tyrozyny i czterech atomów jodu. Produkowana jest w pęcherzykach tarczycowych – małych strukturach wypełnionych koloidem, które znajdują się w tarczycy. To właśnie obecność czterech atomów jodu nadaje jej nazwę i wyróżnia od jej aktywnej siostry – trójjodotyroniny (T3).
Co ciekawe, sama tyroksyna działa jak swoiste „pro-hormon” – forma magazynowa, która czeka na aktywację. Dopiero po dotarciu do tkanek obwodowych, głównie w wątrobie i nerkach, specjalne enzymy odcinają jeden atom jodu, przekształcając T4 w T3. To właśnie T3 jest prawdziwym „wykonawcą” – wiąże się z receptorami wewnątrz komórek i uruchamia konkretne działania biologiczne.
Dlaczego więc organizm nie produkuje od razu T3? Tyroksyna stanowi około 90% wszystkich hormonów tarczycowych wydzielanych do krwi i pełni rolę stabilnego rezerwuaru. Jej okres półtrwania wynosi około 7 dni, podczas gdy T3 pozostaje w organizmie tylko 24 godziny. To pozwala ciału na precyzyjną regulację aktywności hormonalnej w zależności od bieżących potrzeb.
Jak powstaje tyroksyna – fabryka w tarczycy
Produkcja tyroksyny to skomplikowany proces wymagający współpracy kilku struktur mózgowych i odpowiednich składników odżywczych. Wszystko zaczyna się w podwzgórzu, które działa jak termostat – ciągle monitoruje poziom hormonów tarczycy we krwi.
Oś podwzgórze-przysadka-tarczyca działa następująco:
Gdy podwzgórze wykryje niedobór hormonów tarczycowych, wydziela tyreoliberynę (TRH). Ten sygnał dociera do przysadki mózgowej, która w odpowiedzi uwalnia hormon tyreotropowy (TSH). TSH podróżuje przez krew prosto do tarczycy, gdzie pobudza komórki pęcherzykowe do produkcji tyroksyny.
Kluczowym elementem całego procesu jest jod – bez niego synteza tyroksyny jest niemożliwa. Jod pobierany z pożywienia jest aktywnie wychwytywany przez tarczycę, gdzie łączy się z aminokwasem tyrozyną. Specjalny enzym, peroksydaza tarczycowa, katalizuje przyłączanie atomów jodu do cząsteczek tyrozyny związanych z białkiem tyreoglobuliną. W ten sposób powstają najpierw monotyrozyna (MIT) i dityrozyna (DIT), które następnie łączą się, tworząc T4.
Mechanizm sprzężenia zwrotnego zapewnia, że proces ten jest samoregulujący. Gdy poziom tyroksyny we krwi wzrasta, podwzgórze i przysadka otrzymują sygnał do zmniejszenia produkcji TRH i TSH. Z kolei spadek T4 powoduje zwiększenie ich wydzielania. To elegancki system homeostazy, który w zdrowym organizmie utrzymuje stały poziom hormonów.
Metabolizm pod kontrolą tyroksyny
Tyroksyna to główny regulator tempa przemiany materii w naszym organizmie. Wpływa na mitochondria – „elektrownie komórkowe” – zwiększając ich aktywność i produkcję energii. W praktyce oznacza to, że hormon ten kontroluje, jak szybko spalamy kalorie, nawet w spoczynku.
Osoby z prawidłowym poziomem tyroksyny mają zrównoważony metabolizm bazalny. Mogą utrzymać stabilną wagę przy regularnym trybie życia, nie odczuwają nadmiernego zmęczenia ani chłodu. Natomiast przy niedoczynności tarczycy metabolizm zwalnia nawet o 30-40%. Organizm zaczyna oszczędzać energię – температura ciała spada, zużycie tlenu maleje, a niewykorzystane kalorie odkładają się jako tkanki tłuszczowa.
Tyroksyna wpływa również na sposób, w jaki organizm przetwarza poszczególne składniki odżywcze. Zwiększa rozkład glukozy w komórkach, przyspiesza syntezę i rozpad białek oraz mobilizuje zapasy tłuszczu. Dlatego nadczynność tarczycy często prowadzi do szybkiej utraty masy ciała, mimo zwiększonego apetytu – ciało dosłownie „przepala” dostarczane kalorie.
Termogeneza, czyli produkcja ciepła, to kolejna ważna funkcja tyroksyny. Hormon ten zwiększa podstawową temperaturę ciała poprzez nasilenie procesów metabolicznych. Osoby z niedoczynnością tarczycy często skarżą się na ciągłe odczuwanie zimna, nawet w ciepłych pomieszczeniach, podczas gdy pacjenci z nadczynnością pocą się i źle tolerują wysokie temperatury.
Serce i naczynia krwionośne pod wpływem T4
Układ sercowo-naczyniowy jest niezwykle wrażliwy na działanie tyroksyny. Hormon ten bezpośrednio wpływa na komórki mięśnia sercowego, zwiększając ich wrażliwość na katecholaminy – hormony takie jak adrenalina i noradrenalina.
W praktyce tyroksyna:
- Przyspiesza tętno – zwiększa częstość skurczów serca, co przy nadczynności może prowadzić do tachykardii (powyżej 100 uderzeń na minutę w spoczynku)
- Wzmacnia kurczliwość serca – każdy skurcz jest silniejszy, przez co więcej krwi jest wypompowywane z każdym biciem (zwiększona objętość wyrzutowa)
- Rozszerza naczynia obwodowe – obniża opór naczyniowy, co ułatwia przepływ krwi do tkanek
U osób z niedoczynnością tarczycy obserwuje się bradykardię (spowolnienie akcji serca poniżej 60 uderzeń na minutę), obniżone ciśnienie tętnicze oraz zwiększone ryzyko rozwoju miażdżycy. Dzieje się tak dlatego, że tyroksyna wpływa również na metabolizm cholesterolu – jej niedobór prowadzi do wzrostu poziomu „złego” cholesterolu LDL.
Z drugiej strony, długotrwała nadczynność tarczycy może prowadzić do poważnych zaburzeń rytmu serca, w tym migotania przedsionków – groźnego stanu, który zwiększa ryzyko udaru mózgu. Dlatego kardiologzy zawsze sprawdzają poziom hormonów tarczycowych u pacjentów z arytmiami serca.
Mózg i układ nerwowy – tyroksyna jako dyrygent
„Hormony tarczycy są absolutnie niezbędne dla prawidłowego rozwoju mózgu. Niedobór tyroksyny w okresie płodowym i wczesnym dzieciństwie może prowadzić do nieodwracalnych zaburzeń intelektualnych, określanych jako kretynizm.” – American Thyroid Association
Tyroksyna odgrywa fundamentalną rolę w rozwoju układu nerwowego, zwłaszcza w okresie ciąży i pierwszych lat życia. W tym czasie hormon ten kontroluje migrację neuronów, tworzenie synaps oraz proces mielinizacji – otaczania włókien nerwowych osłonką, która umożliwia szybkie przewodzenie impulsów.
U dorosłych tyroksyna wpływa na:
Funkcje poznawcze – niedobór hormonu prowadzi do spowolnienia myślenia, problemów z koncentracją i zaburzeń pamięci. Pacjenci często opisują to jako „mózgową mgłę” – uczucie, jakby myśli brnęły przez gęstą masę. Nauka nowych informacji staje się trudniejsza, a czas reakcji wydłuża się.
Nastrój i emocje – niska tyroksyna często współwystępuje z depresją. Mechanizm tego zjawiska jest złożony i obejmuje wpływ na metabolizm neurotransmiterów, takich jak serotonina i noradrenalina. Z kolei nadczynność tarczycy może wywoływać stany lękowe, nadmierną pobudliwość, drażliwość, a nawet ataki paniki.
Sprawność psychomotoryczną – odpowiedni poziom T4 zapewnia właściwą koordynację ruchową i szybkość reakcji. Pacjenci z niedoczynnością często skarżą się na niezdarność, spowolnienie ruchów i ogólne osłabienie.
Wzrost, rozwój i inne kluczowe funkcje
Tyroksyna współpracuje z hormonem wzrostu w procesie rozwoju fizycznego dzieci. Niedobór hormonu tarczycy w dzieciństwie prowadzi do niskorosłości, opóźnienia dojrzewania kości oraz zaburzeń proporcji ciała. To właśnie dlatego wszystkie noworodki w Polsce są badane w kierunku wrodzonej niedoczynności tarczycy – wczesne wykrycie i leczenie zapobiega nieodwracalnym konsekwencjom.
Płodność i układ rozrodczy również pozostają pod wpływem tyroksyny. U kobiet niedobór hormonu może powodować nieregularne miesiączki, brak owulacji i trudności z zajściem w ciążę. Podczas ciąży zapotrzebowanie na tyroksynę wzrasta nawet o 30-50%, dlatego kobiety w ciąży przyjmujące lewotyroksynę często wymagają zwiększenia dawki.
Tyroksyna wpływa ponadto na:
- Skórę, włosy i paznokcie – jej niedobór prowadzi do suchej, łuszczącej się skóry, wypadania włosów i łamliwych paznokci
- Przewód pokarmowy – reguluje perystaltykę jelit, a jej niedobór często powoduje uporczywe zaparcia
- Nerki – wpływa na filtrację kłębuszkową i metabolizm wodno-elektrolitowy
- Gęstość kości – nadmiar tyroksyny przyspiesza resorpcję kości, zwiększając ryzyko osteoporozy
Jak bada się poziom tyroksyny?
Podstawowym badaniem oceniającym funkcję tarczycy jest oznaczenie poziomu TSH we krwi. Może się to wydawać paradoksalne – przecież mówimy o tyroksynie, nie o TSH? Jednak ze względu na mechanizm sprzężenia zwrotnego, TSH jest najbardziej czułym wskaźnikiem zaburzeń.
Panel tarczycowy obejmuje zwykle:
| Badanie | Co pokazuje | Wartości referencyjne |
|---|---|---|
| TSH | Czy przysadka stymuluje tarczycę | 0,4-4,0 mIU/l |
| fT4 (wolna tyroksyna) | Aktywna frakcja T4 | 0,8-1,8 ng/dl |
| fT3 (wolna trijodotyronina) | Aktywna forma hormonu | 2,3-4,2 pg/ml |
| Przeciwciała anty-TPO | Autoimmunologiczne zapalenie | <35 IU/ml |
| Przeciwciała anty-Tg | Choroba Hashimoto | <40 IU/ml |
Wolna tyroksyna (fT4) to frakcja hormonu niezwiązana z białkami osocza, czyli ta, która może swobodnie docierać do komórek i wywierać działanie biologiczne. Stanowi ona zaledwie 0,03% całkowitej tyroksyny we krwi, ale to właśnie ona ma znaczenie kliniczne.
Przygotowanie do badania jest proste – nie musisz być na czczo, choć wiele laboratoriów wykonuje badania tarczycy rano razem z innymi parametrami. Jeśli przyjmujesz lewotyroksynę, możesz zażyć lek jak zwykle przed pobraniem krwi. Warto jednak informować o tym lekarza oraz o wszelkich innych przyjmowanych lekach i suplementach.
Interpretacja wyników:
- Niski TSH + wysoki fT4 = nadczynność tarczycy
- Wysoki TSH + niski fT4 = niedoczynność tarczycy
- Wysoki TSH + prawidłowy fT4 = niedoczynność subkliniczna
- Niski TSH + prawidłowy fT4 = może wskazywać na nadczynność subkliniczną lub przedawkowanie lewotyroksyną
Niedoczynność tarczycy – gdy tyroksyny jest za mało
Niedoczynność tarczycy to stan, w którym gruczoł nie produkuje wystarczającej ilości hormonów. Dotyka około 5% populacji ogólnej, a wśród kobiet po 60. roku życia częstość może sięgać nawet 10-15%.
Najczęstsze przyczyny niedoczynności:
Choroba Hashimoto to autoimmunologiczne zapalenie tarczycy i najczęstsza przyczyna niedoczynności w krajach rozwiniętych. Układ odpornościowy błędnie atakuje własną tarczycę, stopniowo niszcząc jej komórki. Proces ten jest powolny i często bezobjawowy przez lata.
Niedobór jodu w diecie historycznie był główną przyczyną niedoczynności i wola tarczycowego na świecie. Choć w Polsce obowiązkowe jodowanie soli znacznie poprawiło sytuację, problem nadal dotyczy niektórych regionów górskich.
Usunięcie tarczycy lub leczenie radiojodem automatycznie prowadzi do niedoczynności wymagającej dożywotniej suplementacji hormonów.
Objawy niedoczynności tarczycy:
Zmęczenie i senność to często pierwsze sygnały – pacjenci opisują uczucie wyczerpania nawet po całonocnym śnie. Towarzyszy temu spowolnienie psychiczne, trudności z koncentracją i zapamiętywaniem.
Przyrost masy ciała mimo niezmienionego apetytu wynika ze spowolnionego metabolizmu. Jednocześnie pojawiają się obrzęki, zwłaszcza twarzy, powiek i kończyn – są to obrzęki śluzowate spowodowane gromadzeniem mukopolisacharydów w tkankach.
Wrażliwość na zimno, sucha i szorstka skóra, wypadanie włosów, łamliwe paznokcie, zaparcia, spowolnienie akcji serca i ochrypły głos to kolejne charakterystyczne objawy. U kobiet często występują zaburzenia miesiączkowania.
Nieleczona ciężka niedoczynność może prowadzić do śpiączki miksedemowej – zagrażającego życiu stanu wymagającego natychmiastowej hospitalizacji.
Nadczynność tarczycy – organizm na wysokich obrotach
Nadczynność to sytuacja odwrotna – tarczyca produkuje zbyt dużo hormonów, przyspieszając wszystkie procesy metaboliczne. Stan ten dotyka około 1-2% populacji.
Choroba Gravesa-Basedowa to autoimmunologiczne schorzenie, w którym przeciwciała stymulują tarczycę do nadmiernej produkcji hormonów. Charakterystycznym objawem jest wytrzeszcz gałek ocznych (oftalmopatia Gravesa), spowodowany zapaleniem i obrzękiem tkanek pozagałkowych.
Wole guzkowe toksyczne, zwłaszcza u starszych osób, może autonomicznie produkować hormony niezależnie od kontroli TSH.
Przedawkowanie lekami zawierającymi tyroksynę lub nadmierne spożycie jodu również może wywoływać objawy nadczynności.
Rozpoznanie nadczynności objawia się:
Niezamierzona utrata masy ciała mimo wzmożonego apetytu to paradoks nadczynności – jemy więcej, ale chudniemy. Organizm spala kalorie w przyspieszonym tempie.
Tachykardia, kołatanie serca, drżenie rąk, nadmierna potliwość, nietolerancja ciepła, biegunki, nerwowość, bezsenność i drażliwość to typowe objawy. Pacjenci czują się nieustannie pobudzeni, jakby po wypiciu nadmiernej ilości kawy.
U osób starszych nadczynność może przebiegać nietypowo – zamiast klasycznych objawów obserwuje się apatię, depresję i migotanie przedsionków. Ten obraz zwany jest „apatyczną tyreotoksykozą”.
Przełom tarczycowy to nagłe, gwałtowne nasilenie objawów nadczynności zagrażające życiu. Może być wywołany infekcją, operacją, urazem lub nagłym odstawieniem leków. Wymaga natychmiastowej intensywnej terapii.
Niedoczynność subkliniczna – szara strefa diagnostyki
Niedoczynność subkliniczna to stan, w którym TSH jest podwyższony (zazwyczaj 4-10 mIU/l), ale poziom fT4 pozostaje w normie. Dotyczy 4-10% dorosłych i budzi wiele kontrowersji diagnostycznych.
Czy należy leczyć niedoczynność subkliniczną? Odpowiedź zależy od kilku czynników. Leczenie zazwyczaj wdraża się, gdy TSH przekracza 10 mIU/l, obecne są objawy niedoczynności, wykryto przeciwciała tarczycowe wskazujące na chorobę Hashimoto, lub pacjentka jest w ciąży bądź planuje zajść w ciążę.
U osób z łagodnie podwyższonym TSH (4-7 mIU/l) bez objawów często stosuje się taktykę „obserwuj i czekaj” z kontrolnymi badaniami co 6-12 miesięcy. Część przypadków cofa się samoistnie, inne progresują do jawnej niedoczynności.
Leczenie lewotyroksyną – syntetyczna tyroksyna jako ratunek
Lewotyroksynę, syntetyczną formę tyroksyny, stosuje się w leczeniu niedoczynności tarczycy. Jest to jeden z najczęściej przepisywanych leków na świecie, a w Polsce przyjmuje go około miliona osób.
Zasady stosowania lewotyroksyny:
Lek należy przyjmować rano, na czczo, co najmniej 30-60 minut przed posiłkiem. Dlaczego? Pokarm, zwłaszcza produkty bogate w wapń i żelazo, znacząco upośledza wchłanianie leku. Niektórzy pacjenci preferują przyjmowanie leku wieczorem, przed snem – badania pokazują, że może to być równie skuteczne.
Leki i suplementy wpływające na wchłanianie lewotyroksyny:
- Preparaty wapnia – odstęp co najmniej 4 godziny
- Żelazo i suplementy wielowitaminowe – odstęp 4 godziny
- Inhibitory pompy protonowej (omeprazol, pantoprazol) – mogą zmniejszać wchłanianie
- Kawa – niektóre badania sugerują 30-60 minutowy odstęp
- Sekwestranty kwasów żółciowych – odstęp 4-6 godzin
- Soja i błonnik – mogą wpływać na wchłanianie
Dawkowanie jest indywidualne i wymaga stopniowego ustalania optymalnej dawki. Zazwyczaj zaczyna się od niższych dawek (25-50 mcg), szczególnie u osób starszych i z chorobami serca, a następnie zwiększa co 4-6 tygodni na podstawie kontroli TSH.
Kontrola leczenia:
Pierwsze badanie kontrolne TSH wykonuje się po 6-8 tygodniach od rozpoczęcia leczenia lub zmiany dawki. Tyle czasu potrzeba, aby organizm osiągnął nową równowagę hormonalną. Po ustabilizowaniu dawki, kontrole przeprowadza się co 6-12 miesięcy.
Przedawkowanie objawia się symptomami nadczynności – kołataniem serca, nerwowością, bezsennicą, utratą masy ciała. Niedawkowanie przejawia się powrotem objawów niedoczynności. W obu przypadkach konieczna jest konsultacja z lekarzem i dostosowanie dawki.
Tyroksyna w ciąży – szczególne wymagania
Ciąża to okres znacznie zwiększonego zapotrzebowania na hormony tarczycy. Już w pierwszym trymestrze potrzeby wzrastają o 30-50%, co wynika z kilku mechanizmów: zwiększenia objętości krwi, przyspieszonego metabolizmu tyroksynę przez łożysko oraz konieczności zaopatrzenia płodu w hormony.
Kobiety w ciąży przyjmujące lewotyroksynę zazwyczaj wymagają zwiększenia dawki. Często zaleca się natychmiastowe zwiększenie dawki o 25-30% po potwierdzeniu ciąży, a następnie ścisłe monitorowanie TSH co 4 tygodnie w pierwszej połowie ciąży.
Niedobór hormonów tarczycy w ciąży może prowadzić do poronienia, przedwczesnego porodu, niskiej masy urodzeniowej dziecka oraz zaburzeń rozwoju neuropsychicznego u potomstwa. Dlatego właściwe leczenie i monitorowanie są absolutnie kluczowe.
Wszystkie noworodki w Polsce są objęte przesiewem noworodkowym w kierunku wrodzonej niedoczynności tarczycy. Badanie wykonywane jest z kilku kropli krwi pobranej z pięty dziecka w 3-4 dobie życia. Wczesne wykrycie i natychmiastowe wdrożenie leczenia zapobiega upośledzeniu umysłowemu.
Jod i inne składniki odżywcze dla tarczycy
Jod to absolutnie niezbędny składnik do produkcji tyroksyny – bez niego synteza hormonu jest niemożliwa. Zalecane dzienne spożycie jodu wynosi 150 mcg dla dorosłych, 220 mcg dla kobiet w ciąży i 290 mcg dla karmiących.
Najlepsze źródła jodu w diecie:
- Ryby morskie i owoce morza – dorsz, halibut, krewetki (150-300 mcg na 100g)
- Wodorosty morskie – zawartość bardzo zmienna, od kilkuset do kilku tysięcy mcg
- Mleko i produkty mleczne – około 50-100 mcg na porcję
- Jaja – około 25 mcg w jednym jaju
- Jodowana sól kuchenna – około 30 mcg na gram soli
Zarówno niedobór, jak i nadmiar jodu mogą zaburzyć funkcję tarczycy. Przewlekłe nadmierne spożycie jodu (powyżej 1000 mcg dziennie) może paradoksalnie hamować produkcję hormonów (efekt Wolfa-Chaikoffa) lub wywoływać nadczynność u osób z guzkami autonomicznymi.
Selen odgrywa kluczową rolę w konwersji T4 do aktywnej formy T3. Enzymy dejodynazy, odpowiedzialne za ten proces, są selenozależne. Zalecane spożycie to 55 mcg dziennie. Bogate źródła selenu to orzechy brazylijskie (jeden orzech dostarcza dzienną dawkę), ryby, mięso i jaja.
Inne ważne składniki:
- Cynk – niezbędny do prawidłowej funkcji receptorów hormonów tarczycowych
- Żelazo – jego niedobór upośledza syntezę hormonów tarczycy
- Witamina D – coraz więcej badań wskazuje na związek między niedoborem witaminy D a chorobami autoimmunologicznymi tarczycy
Substancje strumogenne – czy należy się ich bać?
Strumogeny to substancje, które mogą zaburzać funkcję tarczycy poprzez różne mechanizmy – hamowanie wychwytu jodu, blokowanie peroksydazy tarczycowej lub zaburzanie wydzielania hormonów.
Naturalne strumogeny występują w:
Warzywach krzyżowych – brokuły, kalafior, kapusta, brukselka, kalarepa zawierają glukozynolany, które po rozpadzie mogą hamować funkcję tarczycy. Jednak aby zaobserwować kliniczny efekt strumogenny, trzeba by spożywać bardzo duże ilości surowych warzyw przez długi czas.
Produktach sojowych – izoflawony soi mogą wpływać na aktywność peroksydazy tarczycowej. Osoby z niedoczynnością tarczycy powinny unikać nadmiernego spożycia soi i zachować odstęp między przyjęciem lewotyroksyny a produktami sojowymi.
Kasawie, proso, batach – zawierają cyjanogenne glikozydy, ale są problemem głównie w regionach, gdzie stanowią podstawę diety przy jednoczesnym niedoborze jodu.
Czy osoby z chorobami tarczycy muszą unikać tych produktów? Nie, o ile stosują się do kilku zasad:
Warzywa krzyżowe można bezpiecznie spożywać, zwłaszcza gotowane (gotowanie dezaktywuje strumogenne związki). Stanowią one cenny element zdrowej diety bogatej w błonnik, witaminy i antyoksydanty.
Przy suplementacji jodu lub prawidłowym jego spożyciu, większość naturalnych strumogenów nie stanowi problemu. Kluczowa jest różnorodność diety i umiarkowane spożycie każdego produktu.
Styl życia wspierający zdrową tarczycę
Zarządzanie stresem jest niezwykle ważne dla zdrowia tarczycy. Przewlekły stres podnosi poziom kortyzolu, który może hamować konwersję T4 do T3 oraz zaburzać funkcję osi podwzgórze-przysadka-tarczyca. Techniki relaksacyjne, medytacja, joga czy regularna aktywność fizyczna pomagają utrzymać równowagę hormonalną.
Sen odgrywa kluczową rolę w regeneracji i prawidłowej funkcji endokrynologicznej. Deprywacja snu zaburza wydzielanie TSH, które podlega rytmowi dobowemu – najwyższe poziomy obserwuje się w nocy. Dlatego regularne, 7-9 godzinne okresy snu są tak istotne.
Aktywność fizyczna wpływa pozytywnie na metabolizm i funkcję tarczycy. Umiarkowany, regularny wysiłek fizyczny wspiera utrzymanie prawidłowej masy ciała, poprawia wrażliwość tkanek na hormony i redukuje stany zapalne. Osoby z niedoczynnością tarczycy mogą mieć obniżoną tolerancję wysiłku, dlatego należy dostosować intensywność treningu do własnych możliwości.
Unikanie toksyn środowiskowych – niektóre substancje chemiczne nazywane są zaburzaczami endokrynnymi i mogą wpływać na funkcję tarczycy. Do tej grupy należą: perchlorany (w wodzie pitnej), polichlorowane bifenyle (PCB), pestycydy czy niektóre składniki kosmetyków i tworzyw sztucznych.
Kiedy udać się do endokrynologa?
Objawy wymagające konsultacji przy podejrzeniu niedoczynności:
Niewyjaśnione zmęczenie trwające dłużej niż kilka tygodni, mimo odpowiedniej ilości snu, przyrost masy ciała bez zmian w diecie i aktywności fizycznej, wrażliwość na zimno – marznięcie, gdy innym jest komfortowo, trudności z koncentracją i zapamiętywaniem, „mózgowa mgła”, obrzęki twarzy, powiek, stóp, sucha, szorstka skóra i wypadanie włosów, uporczywe zaparcia oraz spowolnienie akcji serca.
Objawy wskazujące na nadczynność:
Nieuzasadniona utrata masy ciała mimo prawidłowego lub zwiększonego apetytu, uczucie ciągłego przyśpieszenia, drżenie rąk, kołatanie serca, częstoskurcz, nadmierna potliwość i nietolerancja ciepła, nerwowość, drażliwość, problemy ze snem oraz biegunki lub częste wypróżnienia.
Badania profilaktyczne tarczycy powinny wykonywać:
- Kobiety po 35. roku życia – co 5 lat
- Kobiety planujące ciążę – przed poczęciem
- Osoby z obciążonym wywiadem rodzinnym chorób tarczycy
- Pacjenci z chorobami autoimmunologicznymi (cukrzyca typu 1, celiakia, bielactwo)
- Osoby przyjmujące leki wpływające na tarczycę (lit, amiodaron, interferon)
- Noworodki – przesiewowe badanie w 3-4 dobie życia
Najczęstsze pytania o tyroksynę
Czy przyjmowanie lewotyroksyny wywołuje uzależnienie?
Nie, to fundamentalne nieporozumienie. Lewotyroksyna to identyczny hormon, jaki produkuje Twoja tarczyca. Jeśli Twój gruczoł nie działa prawidłowo, lek po prostu zastępuje to, czego brakuje. Można to porównać do noszenia okularów przez osobę z wadą wzroku – okulary nie powodują uzależnienia, po prostu korygują deficyt.
Czy można odstawić lek po normalizacji wyników?
W większości przypadków niedoczynności, zwłaszcza w przebiegu choroby Hashimoto czy po usunięciu tarczycy, leczenie jest dożywotne. Tarczyca nie „regeneruje się” samoistnie. Odstawienie leku prowadzi do powrotu niedoczynności i wszystkich jej objawów. Decyzję o jakichkolwiek zmianach w leczeniu może podjąć tylko lekarz prowadzący.
Czy problemy z wagą to zawsze wina tarczycy?
Nie. Choć niedoczynność tarczycy może przyczyniać się do przyrostu masy ciała, zazwyczaj jest to 2-5 kg związane z retencją płynów i spowolnionym metabolizmem. Znaczna otyłość ma zwykle przyczyny wieloczynnikowe. Z drugiej strony, osoby zmagające się z trudnościami w utracie wagi powinny sprawdzić funkcję tarczycy, by wykluczyć ten czynnik.
Czy naturalne suplementy mogą zastąpić lewotyroksynę?
Absolutnie nie. Suplementy zawierające jod, selen czy L-tyrozynę mogą wspierać zdrową tarczycę, ale nie zastąpią hormonów u osoby z niedoczynnością. Preparaty „naturalnej tarczycy” (wysuszone wyciągi z tarczycy zwierzęcej) nie są zalecane ze względu na niestabilną zawartość hormonów i ryzyko przedawkowania. Lewotyroksyna to standardowy, bezpieczny i skuteczny sposób leczenia.
Czy osoby z chorobami tarczycy mogą uprawiać sport?
Tak, aktywność fizyczna jest wręcz wskazana. Przy prawidłowo leczanej niedoczynności nie ma przeciwwskazań do sportu. W przypadku nieleczonej lub źle kontrolowanej nadczynności należy unikać intensywnych wysiłków do czasu normalizacji parametrów ze względu na obciążenie serca. Zawsze warto skonsultować się z lekarzem przed rozpoczęciem intensywnego treningu.
Na zakończenie – tarczyca zasługuje na uwagę
Tyroksyna, choć mała cząsteczka, ma ogromny wpływ na każdy aspekt naszego zdrowia – od tempa bicia serca po szybkość myślenia. Zrozumienie jej roli pomaga dostrzec, dlaczego nawet niewielkie zaburzenia w jej poziomie mogą tak znacząco wpływać na samopoczucie i jakość życia.
Dobre wieści są takie, że zaburzenia tarczycy należą do najłatwiej diagnozowalnych i skutecznie leczonych schorzeń endokrynologicznych. Proste badanie krwi może ujawnić problem, a odpowiednio dobrana terapia przywraca pełną sprawność. Kluczem jest jednak świadomość własnego ciała, obserwacja niepokojących objawów i regularne badania profilaktyczne, zwłaszcza w grupach ryzyka.
Jeśli odczuwasz przewlekłe zmęczenie, zmiany masy ciała, problemy z koncentracją czy inne objawy opisane w artykule – nie ignoruj ich. Czasem to właśnie tarczyca potrzebuje wsparcia. Współczesna medycyna daje nam narzędzia do skutecznego leczenia, a Ty zasługujesz na życie w pełni sił i zdrowia.
Przypisy i źródła:
- American Thyroid Association. „Thyroid Function Tests.” https://www.thyroid.org/thyroid-function-tests/
- Garber JR, et al. „Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association.” Thyroid. 2012;22(12):1200-1235.
- Chaker L, et al. „Hypothyroidism.” Lancet. 2017;390(10101):1550-1562.
- Ross DS, et al. „2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis.” Thyroid. 2016;26(10):1343-1421.
- Alexander EK, et al. „2017 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and the Postpartum.” Thyroid. 2017;27(3):315-389.
- World Health Organization. „Assessment of iodine deficiency disorders and monitoring their elimination.” WHO/NHD/01.1, 2007.
- Główny Inspektorat Sanitarny. „Program Profilaktyki Niedoborów Jodu.” https://gis.gov.pl
- European Thyroid Association. „Management of Subclinical Hypothyroidism in Pregnancy and Children.” European Thyroid Journal. 2018;7(3):133-146.
Artykuł ma charakter informacyjny i edukacyjny. Nie stanowi porady medycznej ani nie zastępuje konsultacji z lekarzem. W przypadku jakichkolwiek objawów lub wątpliwości dotyczących zdrowia, należy skonsultować się z lekarzem lub endokrynologiem.